Гиперплазия – это доброкачественное новообразование в печени, появление которого связано с разрастанием печеночной ткани. Такая патология может появиться в любом возрасте. Чаще всего она встречается у женщин в возрасте 35-40 лет (около 90% случаев). В этой статье мы выясним, что такое печеночная гиперплазия, какие ее особенности развития, а также определим методы диагностики и лечения.
Содержание
Понятие и виды болезни
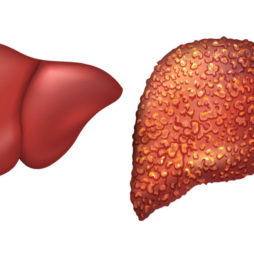
Гиперплазией называют разрастание ткани того или иного органа. При этом именно здоровые клетки воспроизводят себе подобные без изменения структуры и природы (доброкачественная опухоль). В связи с этим печень значительно увеличивается в размере.
Гиперплазию относят к опухолеподобным процессам. Но она отличается от злокачественных опухолей, поскольку раковые клетки теряют структурные и функциональные особенности своих предшественников. Такая патология в очень редких случаях может трансформироваться в злокачественную опухоль.
Выделяют несколько видов гиперплазии:
- очаговую узловую;
- регенераторную узловую;
- компенсаторную долевую.
Каждый из этих видов патологии имеет свои особенности, причины и механизм развития. Рассмотрим более подробно каждый из них.
Очаговая
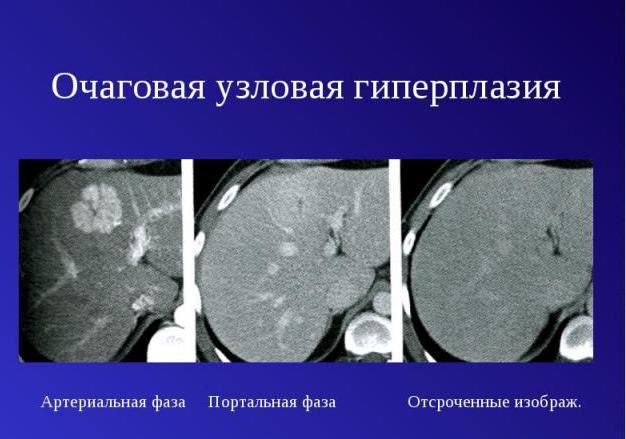
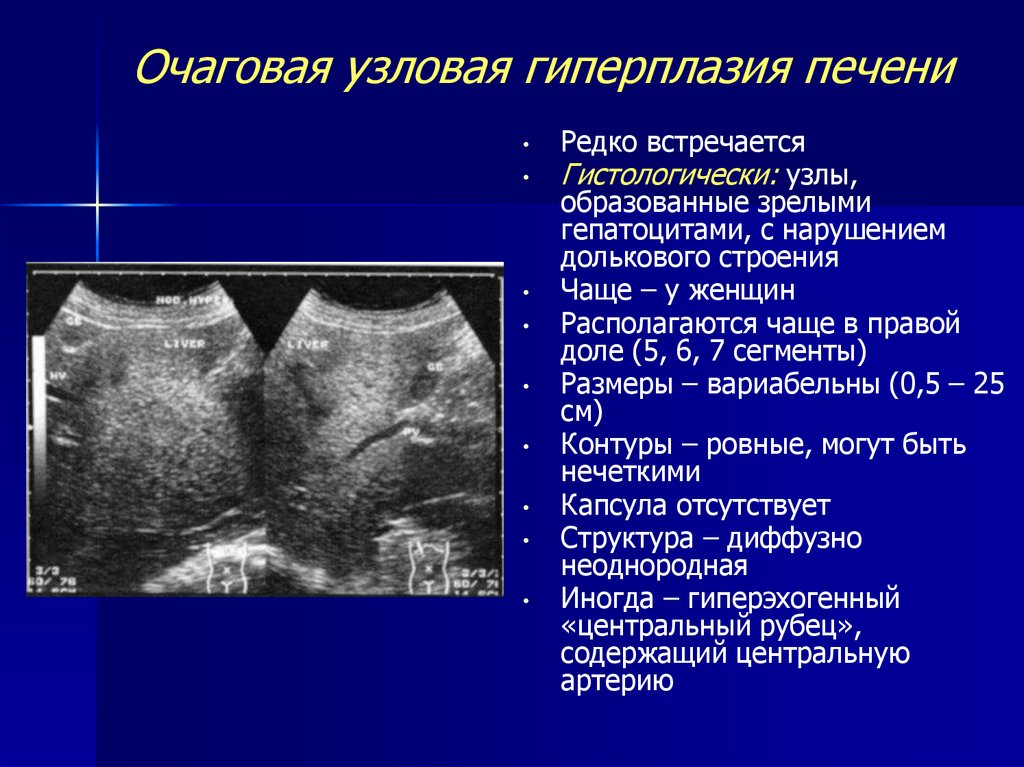
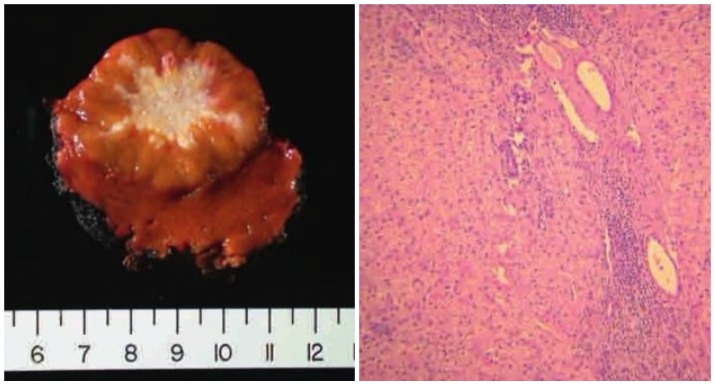
Очаговую узловую патологию называют еще фокальной нодулярной, она представляет собой доброкачественное новообразование, имеющее округлую форму и плотную структуру, которое не имеет капсулы. В состав опухоли входят 2 вида ткани:
- соединительная (в центре новообразования);
- гепатоцеллюлярная (в периферических частях).
Очаговой гиперплазию называют из-за наличия патологического очага в виде узлов из паренхимы, которые ограничены фиброзными участками. Размер такого очага достигает 6 см. Как правило, в большинстве случаев у больного появляется один очаг, только у 20% пациентов наблюдают 2 и более узелков. Это довольно редкая патология. Процент ее встречаемости среди печеночных заболеваний составляет не больше 3%.
Раньше считалось, что очаговая узелковая гиперплазия возникает вследствие длительного приема оральных контрацептивов. Но многочисленные исследования не установили прямой связи между этими явлениями. На сегодняшний день патогенез болезни чаще связывают с сосудистыми нарушениями.
Механизм развития болезни заключается в увеличении кровоснабжения отдельных участков паренхимы, вследствие чего появляется очаг пролиферации. При этом очаговая узловая гиперплазия часто сопровождается наличием сосудистых опухолей печени.
Среди факторов риска, способствующих развитию данного вида патологии, выделяют:
- прием некоторых медикаментозных препаратов (глюкокортикостероидов, оральных контрацептивов);
- химиотерапия у онкобольных;
- отравление канцерогенами;
- нарушение обмена веществ;
- генетическая предрасположенность;
- наследственные болезни;
- наличие аномалий в сосудистой сетке печени;
- гиперэстрогения;
- травмы живота;
- болезни печени при наличии воспалительного процесса;
- операции на органе;
- цереброваскулярные болезни.
Часто такую патологию сложно выявить в связи с неспецифичностью симптоматики. Ее также следует отличать от цирроза, доброкачественной гепатомы и нодулярной трансформации.
Регенаторная
Регенаторная узловая, или аденоматозная гиперплазия представляет собой диффузное новообразование, которое распространяется по всей печени. Узлы состоят из печеночной ткани паренхимы и не имеют фиброзных участков. Размер узла не превышает 2 см, в редких случаях он вырастает до 5 см. В больших узлах происходит кровоизлияние, что сопровождается некрозом.
Главная причина возникновения регенаторной узловой гиперплазии – заращение мелких сосудов, идущих от портальной вены.
Это приводит к нарушению кровоснабжения отдельных участков органа, которые начинают отмирать. Остальные печеночные клетки начинают разрастаться (компенсаторный рост). В этом заключается механизм развития болезни.
Что способствует появлению образования? К факторам риска относят:
- артрит на фоне ревматизма и его осложнения (например, синдром Фелти);
- высокая вязкость крови;
- заболевания костного мозга;
- прием некоторых медикаментов (цитостатиков, стероидных средств).
Такую патологию следует отличать от некоторых похожих болезней органа. Например, от цирроза, гепатоцеллюлярной аденомы, гепатоцеллюлярного рака, а также от других видов гиперплазии.
Компенсаторная
Компенсаторная долевая гиперплазия, или компенсаторная гипертрофия представляет собой новообразование, которое развилось вследствие разрастания здоровых печеночных клеток, при этом размер новых клеток несколько больше предшественников.
Это доброкачественное новообразование, которое отличается массивностью и развивается вследствие отмирания части или целой доли органа.
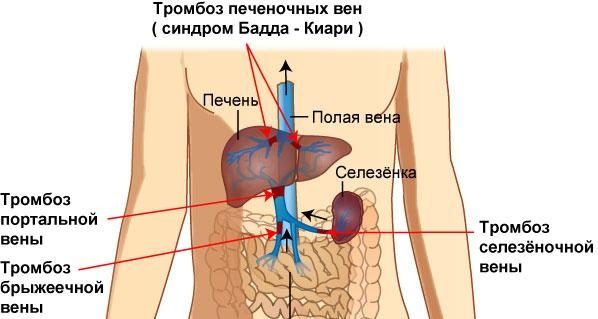 Оно возникает на фоне следующих патологий:
Оно возникает на фоне следующих патологий:
- цирротические изменения печеночной ткани;
- тромбоз вен печени;
- обструкция печеночных вен, что приводит к нарушению оттока крови из печени (синдром Бадда-Киари).
Этот вид гиперплазии печени не считают патологическим, поскольку процесс, происходящий в печени, имеет компенсаторный характер. Преобразование опухоли в злокачественное новообразование маловероятно.
Стадии и симптоматика
Гиперплазию бывает достаточно тяжело обнаружить. Проявляется она следующим образом:
- На ранней стадии, когда в печени появляется патологический очаг, этот орган справляется со своими функциями и новообразование никак на него не влияет. Поэтому у человека не наблюдается никаких специфических симптомов (у 90% пациентов). О наличии патологии на ранней стадии может свидетельствовать умеренный болевой синдром в области правого подреберья, не связанный с какими-либо внешними факторами.
Иван Николаев, учитель: «Врачи поставили диагноз гиперплазия печени. Откуда она взялась? Никаких симптомов не было, даже в боку никогда не болело. А тут пошел делать плановое УЗИ – и на тебе – доброкачественная узловая опухоль в печени. Что делать? С ней вообще долго живут?»
-
Когда наступает следующая стадия болезни, очаги патологии разрастаются или их становиться больше, то у пациента начинают проявляться особые симптомы. Среди них:
- повышение температуры тела;
- портальная гипертензия (из-за сдавливания воротной вены узлами);
- проблемы с отхождением желчи;
- увеличение селезенки;
- асцит;
- наличие на животе вздувшихся вен;
- кровотечение из органов пищеварения, ануса;
- появление сосудистых звездочек на теле;
- расстройство пищеварения, которое сопровождается тошнотой, рвотой (иногда с примесями крови), метеоризмом, диареей. При осмотре и пальпации печени отмечается ее увеличение и наличие болезненных ощущений при надавливании.
Ангелина, 38 лет: «У меня начало покалывать в боку, тошнило, иногда появлялась кровавая рвота. Я испугалась, думала, цирроз или рак. В больнице провели анализы и успокоили – всего лишь гиперплазия. Но это тоже опухоль. Хоть и доброкачественная».
В некоторых случаях при отсутствии своевременного лечения могут развиваться некоторые последствия гиперплазии. Среди них:
- стойкий болевой синдром в боку;
- внутреннее кровотечение вследствие варикозного расширения вен;
- усиление тока крови в портальной вене;
- водянка (асцит);
- нарушение пищеварения;
- нарушение оттока желчи.
В очень редких случаях доброкачественное новообразование может трансформировать в злокачественную опухоль. Чтобы этого не произошло, необходимо постоянно контролировать свое состояние, проходить ежегодное обследование с целью ранней диагностики раковых клеток.
Как бороться с патологией?
Как правило, гиперплазия протекает бессимптомно. В некоторых случаях может слегка покалывать в правом боку. Поэтому диагноз ставится случайно, при обследовании других органов или в процессе оперативного вмешательства.
Обследование
Очень важно дифференцировать гиперплазию от агрессивных патологий, таких как цирроз, гепатоцеллюлярный рак и другие. Необходимо выявить размеры узлов, их расположение и характер, а также определить наличие сопутствующих болезней. Для этого применяют несколько методов диагностики:
-
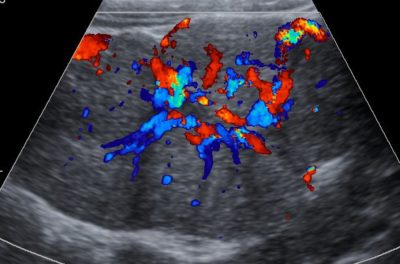
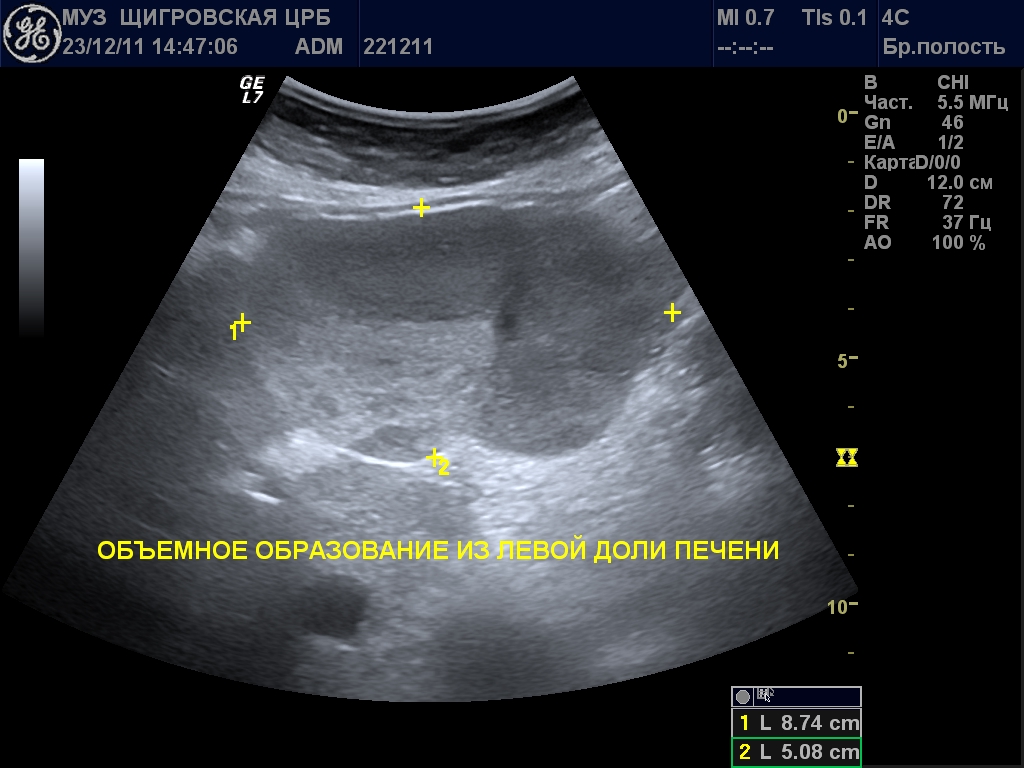
Фокальная нодулярная гиперплазия на УЗИ
Лабораторные анализы крови. Они могут выявить наличие в крови вирусов гепатитов, которые провоцируют цирроз. О наличии гиперплазии могут свидетельствовать повышенный билирубин и активация щелочной фосфатазы (но не всегда). Также кровь исследуют на маркеры раковой опухоли.
- Ангиография.
- Ультразвуковое исследование печени. Такой метод помогает оценить размер, структуру и эхогенность печени.
- Сцинтиграфия.
- Компьютерная или магнитно-резонансная томография. Дают больше информации по сравнению с УЗИ, поскольку помогают более тщательно рассмотреть печень и проходимость сосудов.
- Биопсия. Этот метод позволяет исследовать биоматериал, чтобы определить природу его поражения.
Выбор метода
После постановки диагноза назначают соответствующее лечение. Выбор метода лечения зависит от степени поражения печени, наличия у него сопутствующих заболеваний, общего состояния здоровья. Например, при компенсаторной долевой форме болезни особого лечения не требуется. Достаточно придерживаться общих рекомендаций по поддержанию печени в норме:
 Назначаются гепатопротекторы для нормализации работы органа и оттока желчи (Эссенциале, Карсил, Урсофальк).
Назначаются гепатопротекторы для нормализации работы органа и оттока желчи (Эссенциале, Карсил, Урсофальк).- Пациенту необходимо правильно питаться и вести активный образ жизни.
- Не следует злоупотреблять алкоголем и испытывать физические или эмоциональные перегрузки.
В случае диагностики узелковой гиперплазии (очаговой или регенаторной) лечение может заключаться в радикальных методах. В некоторых случаях пациенту показано удаление новообразования или части печени. Операция подразумевает резекцию (удаление с помощью скальпеля) пораженного участка. Ее проводят под общим наркозом в условиях стационара. Это происходит при наличии таких показаний:
- значительное увеличение или разрастание новообразования;
- наличие кровотечения;
- выраженная боль в печени.
Лечебное питание и народные методы
Диету №5 назначают при любых патологиях печени. При этом запрещено употреблять:
- жареную, слишком соленую и острую пищу;
- копчености;
- соленья;
- консерванты;
- жирные молочные продукты (молоко, творог, сметана);
- сладости;
- фаст-фуд;
- газированные сладкие напитки, кофе, алкоголь.
При этом голодать не обязательно. Можно есть:
- кисломолочные продукты;
- нежирные сорта мяса (курица, кролик);
- свежие овощи;
- фрукты и ягоды;
- орехи и мед.
Рекомендуется пить 2 л жидкости в день (лучше чистой воды, зеленого чая, свежих соков и морсов). Такое питание способствует улучшению пищеварения и минимизации негативного воздействия на печень.
Народные целители в этом случае предлагают лечение лекарственными травами. Такая терапия является щадящим, но длительным методом. Лечение травами помогает улучшить состояние печени, способствовать оттоку желчи, снять спазм. С этой целью используют такие травы, как девясил, бессмертник, фенхель и другие. Народная медицина также предлагает следующие рецепты:
- утром натощак выпивать чистую воду с лимонным соком и медом;
- есть 500 грамм тыквы в день или пить тыквенный сок;
- пить сок земляники, которая растет в лесу, по 200 грамм ежедневно (можно его заменить клюквенным соком).
Народные способы лечения способны значительно улучшить состояние печени, а также благотворно воздействовать на весь организм. Но такое лечение не является основным, при второй стадии патологии оно может быть лишь вспомогательным методом.
Профилактика
Не допустить развития болезни значительно легче, чем потом ее лечить. Поэтому врачи рекомендуют придерживаться некоторых профилактических мер:
- регулярно сдавать необходимые анализы и проверять печень;
- не злоупотреблять алкогольными напитками;
- вести активный образ жизни (заниматься посильными видами спорта, гулять на свежем воздухе);
- не злоупотреблять некоторыми медикаментами (цитостатиками, стероидными препаратами, оральными контрацептивами);
- скорректировать питание в пользу полезных продуктов, богатых витаминами и микроэлементами;
- вовремя лечить воспаления внутренних органов;
- повышать свой иммунитет.
Гиперплазия является доброкачественным новообразованием, поэтому такие нарушения не являются опасными для жизни. Но стоит помнить, что риск представляют осложнения патологии, в частности, возможность преобразования в злокачественную опухоль. Чтобы избежать этого, пациент с таким диагнозом должен регулярно проверять свою печень.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология