С каждым годом врачи отмечают все больший рост количества больных с заболеваниями печени. Это происходит из-за того, что нагрузка на этот орган постоянно возрастает. На печень воздействуют ухудшение экологии, вирусные гепатиты и инфекции, плохое качество продуктов и большое количество принимаемых медикаментов.
При таких нагрузках на орган человек также сам провоцирует возникновение ситуации, при которой проявляются различные болезни печени, добавляя к названным факторам малую подвижность, спиртное, наркотики и неправильное питание. Одной из самых тяжелых патологий органа является печеночная недостаточность. Этим диагнозом заканчивается почти 70 % всех болезней печени.
Содержание
Как развивается нарушение?
Печеночная недостаточность – это симптомокомплекс при патологиях печени. При проявлении синдрома могут нарушаться одна или несколько функций печени из-за повреждений тканей органа. Каждый год из-за этого заболевания на планете умирает около 45 млн. человек. Патология с одинаковой частотой «настигает» как мужчин, так и женщин. При этом возраст определяющего значения не имеет.
Прогноз при развитии недостаточности органа в большинстве случаев неблагоприятный. Необходима трансплантация. При ее отсутствии больной чаще всего умирает на протяжении первого года после начала развития болезни.
В случае пересадки печени на начальной стадии развития болезни летальность составляет не более 10%. Однако при дальнейшем развитии патологии даже трансплантация органа помогает хуже, процент смертности повышается.
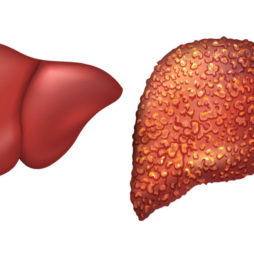
Многие неблагоприятные факторы, которые называют гепатотоксическими, воздействуют на мембраны клеток печени негативным образом. Повреждение гепатоцитов является начальным этапом развития патологии. При этом происходит замещение клеток печени другими, нефункциональными, которые в норме в органе отсутствуют. Затем из таких клеток начинается выделение ферментов, способных самостоятельно «переваривать» гепатоциты.
В дальнейшем может проявиться аутоиммунное осложнение патологий печени. Оно приводит к тому, что иммунная система распознает поврежденные клетки, как инородные. При этом антитела полностью уничтожают их, такой процесс получил название «некроз тканей печени». Он может распространиться и на соседние гепатоциты.
Если поражено более 70% печеночных клеток, то получает развитие недостаточность органа. В этом случае функции печени утрачиваются частично или даже полностью.
Из-за постепенного уничтожения «родных» для печени клеток и длительности протекающего процесса (если отсутствует должное лечение) начинают образовываться анастомозы. Этот термин в переводе с греческого обозначает «выход», «отверстие». Анастамозы представляют собой дополнительный путь прохождения крови, минуя печень.
Это уменьшает шансы восстановления печени. При этом в кровь попадают токсины, не переработанные печенью. Вредные вещества вызывают постепенное поражение всех органов и систем. Обменные процессы нарушаются, возникает застой желчи. Мозг поражается продуктами распада, в связи, с чем появляются сбои в функционировании центральной нервной системы.
Причины заболевания и факторы риска
К причинам, вызывающим развитие патологии, относят следующие болезни и состояния:
- Цирроз печени. К такому развитию может приводить множество факторов. Это вирусные гепатиты, отравление тяжелыми металлами, ядами или химикатами, длительный прием лекарств, употребление наркотиков или большого количества алкоголя.
- Гепатозы. Это амилоидоз, жировая, белковая или углеводная дистрофии печени.
- Гепатиты.
- Проявление раковых опухолей в органе.
- Паразитарные болезни, затрагивающие печень.
- Расстройства кровообращения. Их причинами могут стать проблемы в проходимости сосудов как до или после органа, так и непосредственно в нем.
Существуют и внепеченочные причины, из-за которых может развиться осложнение. К ним относятся:
- большие кровопотери;
- переливание несовместимой крови;
- гормональные проблемы;
- авитаминозы;
- хирургическое вмешательство, проводимое в области брюшины.
Для понимания механизма развития недостаточности печени рассмотрим одно из исследований, проведенное в Эдинбургском университете, направленное на выяснении роли парацетамола в развитии патологии.
 Среди медикаментозных средств это лекарство для жителей Европы является основной причиной, из-за которой получает развитие патология. Для описания механизма разрушения печени под воздействием повышенных дозировок парацетамола были проведены эксперименты с печеночными тканями мышей.
Среди медикаментозных средств это лекарство для жителей Европы является основной причиной, из-за которой получает развитие патология. Для описания механизма разрушения печени под воздействием повышенных дозировок парацетамола были проведены эксперименты с печеночными тканями мышей.
В ходе эксперимента ученые выяснили, что под воздействием парацетамола происходит разрушение соединений между соседними клетками.
Оно получило название «плотное» вследствие того, что в здоровом органе межклеточные мембраны сближены максимально и пространство между ними отсутствует. Под воздействием парацетамола повреждается такое плотное межклеточное соединение. Из-за этого нарушается структура тканей, клетки теряют возможность нормально функционировать.
Такого рода патологические процессы происходят в органе при вирусном гепатите, цирротических или онкологических изменениях. Однако долгое время они не связывались с применением парацетамола. Работы продолжаются, в дальнейшем исследования будут проведены на печеночных тканях человека.
Признаки болезни
По форме протекания болезнь может иметь разные формы и стадии. Рассмотрим основные проявления патологии и их последствия для организма человека.
Этапы проявления
Недостаточность органа развивается следующим образом:
- Компенсированное течение. На этом этапе заболевания симптоматика отсутствует, больной ни на что не жалуется. При этом в организме происходят нарушения, но их можно определить только при проведении лабораторных исследований. На этой стадии болезнь если и определяется, то случайно при проведении обследований по поводу выявления других патологий.
 Вторая стадия – декомпенсация, ее еще называют выраженной. На данном этапе проявляется интоксикация организма, слабость, желтуха, асцит и нарушения центральной нервной системы.
Вторая стадия – декомпенсация, ее еще называют выраженной. На данном этапе проявляется интоксикация организма, слабость, желтуха, асцит и нарушения центральной нервной системы.- Третья стадия называется дистрофической, она же терминальная. Все симптомы обретают ярко выраженный характер. Этот этап характеризуется нарушением свертывающей системы крови. Происходит изменение размеров печени в меньшую сторону, а также нарушения ЦНС. Нервное состояние становится нестабильным, проявляется то заторможенность, то активность, что говорит о развитии печеночной энцефалопатии.
- Последняя стадия – это кома. Такое состояние характеризуется потерей сознания. При этом рефлексы проявляются только на очень сильные раздражители. Иногда возникает глубокая кома. При этом головной мозг отекает, проявляется полиорганная недостаточность, а больной ни на что не реагирует.
Синдромы
Клиническая картина патологии состоит из нескольких синдромов:
- Синдром портальной гипертензии. Он проявляется вследствие увеличения давления в системе вен. Клинические проявления – отеки, а также асцит.
-
 Проявления холестаза. Синдром возникает вследствие нарушений при оттоке желчи. В желчевыводящих путях происходит застой секрета, чаще из-за опухоли или камней.
Проявления холестаза. Синдром возникает вследствие нарушений при оттоке желчи. В желчевыводящих путях происходит застой секрета, чаще из-за опухоли или камней.Проявления холестаза – пожелтение кожных покровов, слизистых оболочек и склер глаз. Уровень выраженности такого симптома полностью зависит от степени закупорки путей вывода желчи. Окрас покровов может становиться как бледно-желтым, так и оранжевым или даже приобретать зеленый оттенок.
-
Еще одним симптомом является синдром цитолиза. Он происходит из-за повреждений гепатоцитов, вследствие чего печеночные клетки перестают выполнять свою работу. При этом токсические вещества попадают в кровь из-за того, что печень теряет способность их обезвредить. Синдром цитолиза проявляется упадком сил, симптомами расстройства ЖКТ, потерей аппетита.
При этом из-за сбоев функционирования сердечно-сосудистой системы повышается артериальное давление и возникает тахикардия. Кал и моча приобретают иной окрас. Проявление основной симптоматики патологии обуславливается цитологическим синдромом.
Кроме тошноты, отеков и нарушений ЦНС у пациентов меняется цвет мочи (становится темнее) и кала (может становиться светлее или полностью обесцвечиваться), а также появляются болевые ощущения с правой стороны живота. Боли указывают на увеличение печени. Эти симптомы являются явными признаками невозможности гепатоцитов печени выполнять возлагаемую на них функцию.
Формы патологии
Выделяется два вида течения патологии:
-
Острое течение – характеризуется быстрым поражением печеночных клеток (от недели до двух месяцев) и яркой симптоматикой. В этом случае печень поражается примерно на 80-90 %. Такое заболевание требует немедленного стационарного лечения.
Эта форма патологии имеет благоприятные прогнозы только в случае своевременной терапии. Если же болезнь запустить, то наступит печеночная кома – практически необратимое состояние. По статистике из комы выходит не более 15% пациентов.
-
Хроническая форма патологии – развивается вследствие продолжительного повреждающего воздействия различных факторов на печень. В этом случае орган частично работает, то есть может выполнять свои функции и восстанавливать свои клетки, однако не так интенсивно, как при здоровом органе.
В результате неполноценной работы печени некоторые токсические агенты не перерабатываются органом, они попадают в кровь, провоцируя интоксикацию. Развивается болезнь от 60 дней до нескольких лет. Этот вид патологии характеризуется практически бессимптомным развитием.
Поэтому больные зачастую и не подозревают наличие патологии, а она в свою очередь развивается годами. Терапия хронической формы патологии также должна проводиться своевременно. В ином случае, прогнозы неблагоприятны.
Стоит сказать, что существует и так называемая молниеносная форма патологии, когда полное повреждение органа происходит на протяжении нескольких дней или даже часов.
Это возможно из-за быстрой гибели печеночных клеток. Орган не справляется со своей работой, что приводит к энцефалопатии. Если вовремя начать лечение, то процесс может быть обратимым. Такая ситуация может происходить после отравлений ядами или медицинскими препаратами.
О частом молниеносном течении болезни говорят и отзывы близких погибших пациентов. Так, пользователь Drunia описывает, что сестра ее подруги умерла в молодом возрасте, ей было всего 27 лет. Ничем особенным не болела, на печень не жаловалась.
«Скорая» увезла ее в больницу с диагнозом «воспаление легких». На это указывали все симптомы. Через некоторое время срочно перевезли в другую больницу на операцию. Она умерла во время ее выполнения. В справке диагноз из двух слов: печеночная недостаточность.
Основными симптомами при отказе печени являются:
- Появление тошноты, утрата аппетита. Чаще всего такие симптомы возникают при заболеваниях ЖКТ.
- Возникновение отечности. Если отказывает печень, то нарушается кровообращение. Из крови выделяется большое количество жидкости. Она скапливается в конечностях и брюшной полости. При отечности возникают «мешки» под глазами.
- Изменение окраса кожных покровов, мочи и кала.
- Появление болей. Поскольку печень не имеет нервных окончаний, то боли могут возникать только вследствие увеличения органа. Ощущения не проходят во время движения и зачастую отдают в область правой лопатки. Они могут быть длительными.
Методы диагностики
Диагностика заболеваний печени всегда начинается со сбора анамнеза. Врач расспрашивает пациента, употреблял ли он длительное время алкоголь или наркотические средства, а также есть ли у него какие-нибудь заболевания.
Затем назначается анализ крови, чтобы установить количество эритроцитов, лейкоцитов и тромбоцитов. При патологии уровень гемоглобина снижается, это происходит из-за нарушений в обмене железа и белка. Исследуется как общий, так и биохимический анализ крови.
При проведении лабораторной диагностики оценивается работоспособность органа и степень его повреждения. При выполнении исследований (печеночных проб) определяется количественное содержание:
- общего билирубина;
- аланинаминотрансферазы, или АлАТ;
- аспартатаминотрансферазы, АсАТ;
- соотношения белков – тимоловая проба;
- фермента ГГТ, необходимого для обмена белка.
Проводится исследование мочи и кала. В каловых массах может быть обнаружена скрытая кровь. Это указывает на кровотечения из желудочных расширенных вен. Моча при болезни по цвету схожа с темным пивом. Это связано с желчными пигментами в ней.
Белок в моче свидетельствует о развитии патологического процесса, а именно недостаточности печени.
После этого пациенту необходимо пройти такие процедуры:
- УЗИ. Исследование позволяет оценить работоспособность, а также общее состояние печени. Просматриваются размеры печени, ее структура, а также состояние системы желчи и кровеносных сосудов.
- МРТ и КТ. Проводится для более точного выявления всех изменений в структуре и строении печеночных тканей. Затем пациенту назначается ЭЭГ (электроэнцефалография) для того, чтобы определить наличие энцефалопатии (патологии головного мозга).
- Биопсия. Проводится для того, чтобы выявить причину развития болезни и посмотреть точные данные о состоянии печеночных тканей. Этот анализ подтверждает или опровергает наличие раковой опухоли, являющейся первопричиной недостаточности.
Лечебные мероприятия
Терапия заболевания происходит довольно длительный период времени. Это трудоемкий процесс, который зависит от стадии патологии. При этом должно соблюдаться правильное питание и очистка организма от токсинов. Лечение способствует улучшению микроциркуляции в печени и нормализации баланса между кислотами и щелочью.
Ведение больного в стационаре выполняется согласно общим принципам, согласно которым выполняется:
- Постоянное наблюдение за пациентом, оценивается его состояние.
- Больной взвешивается ежедневно.
- Производится оценка баланса выпитой жидкости по отношению к выделенной.
- Количество электролитов и креатина определяется ежедневно по анализам крови.
- Дважды в неделю сдается кровь на биохимическое исследование и печеночные пробы.
- Коагулограмма выполняется регулярно.
Медикаментозное воздействие
Перечень препаратов, используемых при медикаментозной терапии болезни довольно большой. Препараты применяются в зависимости от состояния больного и степени поражения органа.
Недостаточность органа, которая вызвана вирусами, лечится при помощи следующих препаратов:
 Пегасис. Используется одна ампула в неделю. Вводится подкожно в бедро. Продолжительность терапии должна составлять 48 недель.
Пегасис. Используется одна ампула в неделю. Вводится подкожно в бедро. Продолжительность терапии должна составлять 48 недель.- Интерферон. Закапывается в носовые проходы по 50 МЕ.
- Копегус. Принимается 1000 мг дважды в день после еды.
Если патология вызвана бактериями, ее лечат при помощи цефалоспоринов третьего и четвертого поколения (внутримышечно или внутривенно), фторхинолонов (внутривенно) и макролидов (принимают внутрь).
Когда заболевание происходит из-за аутоиммунного поражения, принимают Преднизолон от 40 до 80 мг в течение дня. При недостаточности, которая возникла вследствие глистных инвазий, используются аминогликозиды (Неомицин) и Метронидазол.
Проводится также симптоматическая терапия, применяются такие медикаменты:
 спазмолитики (Папаверин);
спазмолитики (Папаверин);- гепатопротекторы (Эссенциале, Фосфоглив, Карсил);
- желчегонные (Урсосан, Урсофальк);
- мочегонные (Фуросемид, Маннитол);
- ферментные (Панкреатин, Мезим).
Раствор глюкозы используется для восполнения энергетических запасов организма. Он вводится внутривенно капельным путем.
Количество необходимого раствора в сутки может достигать 500 мл. Могут также использоваться препараты лактулозы. Это синтетический сахар, производное лактозы. Его разлагают кишечные бактерии, а всасывания из желудка не происходит. Действие лактулозы позволяет приостановить всасывание воды.
Для улучшения регенерации клеток печени необходимы витамины C, PP, группы B. Применяются и антибиотики, имеющие широкий спектр. При выполнении терапии печеночной болезни часто используется Неомицин. Антибиотики требуются для подавления микрофлоры кишечника, выделяющей аммиак. Неомицин назначают дважды в сутки по одной таблетке десятидневным курсом.
Другие методы
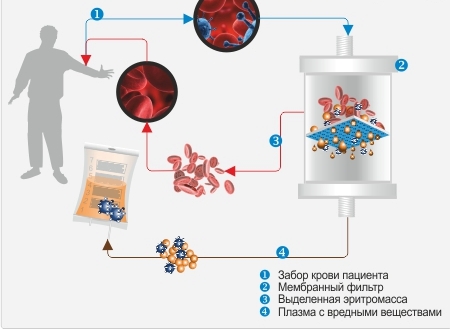
Зачастую применяются экстракорпоральные методики терапии, при которых сам процесс лечения пациента проходит вне его организма. При гемодиализе выполняется фильтрация крови с использованием аппарата, получившего название «искусственная почка». Кровь «освобождается» от токсинов. Очищение крови может проводиться и при помощи плазмафереза.
Метод подразумевает использование специальных фильтров, после прохождения которых плазма возвращается обратно в организм. При лечении патологии именно эта методика получила лучшие отзывы. Оба способа применяются чаще всего при возникновении печеночной комы или при отравлении ядами.
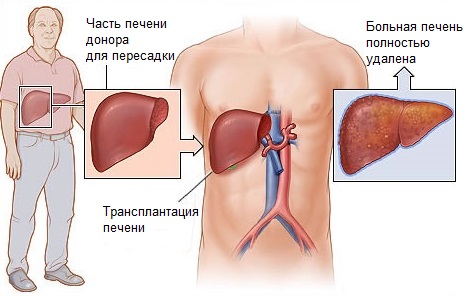
К хирургическим методам относится частичное удаление пораженной части органа и пересадка печени. Трансплантация выполняется от донора, который подходит по целому ряду параметров. Забирают только часть печени. При этом чаще всего донор восстанавливается довольно быстро, так как его оставшаяся часть органа постепенно регенерирует.
Процесс восстановления и обновления тканей происходит и у пациента. Это позволяет гепатоцитам «приступить» к выполнению возложенных на них функций. Однако пересаженный орган в некоторых случаях отторгается, поскольку он является чужеродным агентом.
В связи с этим пациент всю жизнь должен будет принимать назначенные после операции препараты. Это гормоны и цитостатики. Следует понимать, что поиск подходящего донора сильно затруднен, а стоимость метода довольно высокая, что является существенными проблемами.
Диетическое питание и профилактика
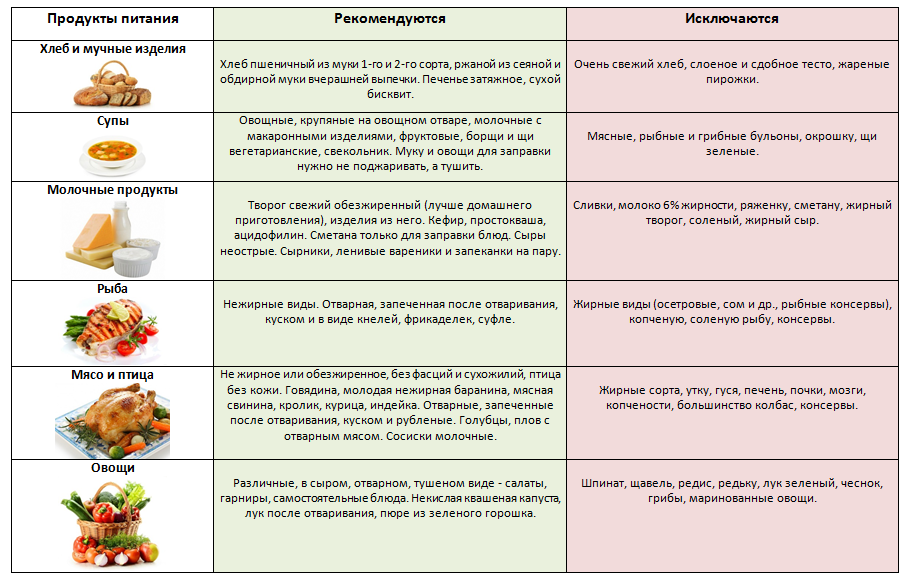
Существует несколько основных принципов диетического питания при печеночной болезни:
- Больному необходимо полностью отказаться от спиртного.
-
Нужно ограничить потребление белков. В течение суток пациент должен есть не больше 40 грамм такой пищи.
- Стоит употреблять большое количество свежих фруктов и овощей (самыми полезными считаются свекла и морковь).
- Все блюда необходимо отваривать, готовить на пару или запекать. Ни в коем случае нельзя питаться жареной пищей.
- Надо отказаться от соли и соблюдать питьевой режим (около двух литров в сутки).
Существуют специальные диеты для больных с патологиями печени. Одна из них – это стол №5. Целью диеты является ведение правильного, сбалансированного и щадящего питания. Оно позволяет восстановить работу печени и желчных путей.
Стол 5 подразумевает употребление в малых количествах белков и жиров. В сутки их можно съедать до 80 грамм. Углеводов надо есть не больше 400 грамм. При этом энергетическая ценность продуктов, съедаемых за день не должна превышать 2800 кКал.
При такой диете правила такие:
- Надо есть супы. Они могут быть, как молочные и овощные, так и фруктовые. Щи, а также борщ не должны включать мяса. Заправку для первых блюд нельзя обжаривать.
- Можно есть нежирное мясо (птица, говядина и кролик) и рыбу (хек, треска, судак или лещ).
- Молочные и кисломолочные продукты (творог, молоко, кефир) надо употреблять в умеренных количествах – до 200 грамм в течение дня.
- Каши лучше готовить на воде.
Существует также диета №5а. Она схожа со столом №5, однако используется при обострении заболевания. Стол 5а предполагает увеличение в потреблении белков, а углеводы и жиры должны количественно снизиться.
Еще одним отличием этой диеты является тип приготовление пищи. Все блюда должны быть разваренные или перетертые. Лучше всего употреблять супы-пюре, разваренные овощи и каши, а также блюда из фарша. Рекомендуются молочные каши и пудинги.
Следует быть максимально внимательными при работе с химикатами и ядами. Немаловажное значение в профилактике недостаточности печени имеет отказ от спиртного. Алкоголизм – наиболее частая причина, вызывающая патологии печени.
Печеночная недостаточность – одна из самых опасных патологий, которая зачастую является последней стадией многих болезней органа. Продолжительность жизни после выявления заболевания во многих случаях составляет не более года. Однако при правильном лечении и своевременном выявлении патологии человек может прожить значительно дольше.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология