Вынашивание ребенка для организма женщины вообще и для здоровья печени в частности – это серьезное испытание. Гормональная перестройка, формирование дополнительного кровяного круга, разрастающаяся матка влияют на отток и состав желчи, провоцируя сбой в деятельности органа. В итоге может возникнуть холестаз, характеризующийся повышенным продуцированием желчи и ее застоем.
Основным симптомом недуга является зуд, нарастающий ночью. Если вовремя не обратиться за медицинской помощью, болезнь может губительно отразиться на здоровье мамы и плода.
После родов это явление проходит, работа органа нормализуется. Летальный исход фиксируют у 15 % пострадавших. Заболевают холестазом беременные во всех странах. Максимальное количество случаев отмечают в регионах Азии и Чили, минимальное – в Европе: в этих странах на 10 тыс. беременных приходится 40 случаев. На постсоветских просторах у женщин, ожидающих ребенка, такая патология встречается нечасто и не превышает 2%.
Содержание
Как развивается заболевание?
Данное расстройство органа характеризуется первичными изменениями структуры паренхимы на поздних сроках вынашивания плода. Специалисты объясняют его развитие гиперчувствительностью печеночных клеток к половым гормонам, интенсивно выбрасываемым в кровь.
Их патологическое воздействие на клетки органа влечет за собой нарушение метаболизма холестерина и желчи. В итоге нормального желчеобразования не происходит, отток секрета нарушается, и возникает застой. При этом расстраивается работа большинства внутренних органов.
Холестаз развивается из-за:
- повышения концентрации желчных веществ в крови;
- сокращения синтеза желчи в кишечнике;
- отравления печени большим количеством желчных веществ из-за их нарушенного оттока.
Избыток прогестерона и эстрогена повышает выделение желчи, но ее отток при этом существенно замедляется, поражая гепатоциты. Если же в анамнезе женщины имеются врожденные дефекты, то риск возникновения болезни значительно возрастает.
Причины, факторы возникновения
Почему у беременных развивается эта патология, точно неизвестно. Из вероятных причин выделяют такие:
- наследственность. В 50 % случаев холестаз фиксируется, когда в роду беременной встречался этот недуг;
- сдавливание внутренних органов. Плод, активно развиваясь, растягивает матку, которая придавливает желчный пузырь и печень, что нарушает их деятельность;
- чувствительность к эстрогену ввиду особенностей строения организма;
- интоксикация, например, медикаментозная;
- врожденные печеночные болезни;
- ранее перенесенный холестатический гепатит;
- сепсис в желчевыводящей системе.
К факторам риска относят:
- холестаз у родственников;
- многоплодие;
- инфицирование с воспалением;
- беременности в анамнезе, закончившиеся невынашиванием, самоабортом, мертворождением;
- прием оральных контрацептивов.
Виды и стадии патологии
Недуг, поражающий женщин, находящихся в положении, подразделяют на несколько видов. В зависимости от локализации бывает:
- холестаз внутрипеченочный. При нем желчеотток продуцируемого в большом объеме секрета замедляется в каналах железы. Специалисты утверждают, что холестатическая желтуха зачастую возникает именно из-за этого;
- внепеченочный, при котором желчь накапливается вне органа.
По характеру проявлений выделяют такие формы:
- острую, когда болезнь проявляется сразу;
- хроническую, когда наблюдаются временные затишья и всплески симптоматических проявлений.
По симптоматике различают:
- безжелтушную форму;
- желтушную. Доброкачественная желтуха при беременности проявляется желтизной кожи и склер глаз.
По способности разрушать клетки печени недуг бывает:
- безцитолизный;
- цитолизный.
По принципу действия отличают:
- нарушение с замедленным желчеоттоком;
- нарушение выработки желчного секрета;
- расстройство попадания желчи в кишечник.
Клиническая картина
У беременных холестаз проявляется специфически, поэтому опытный врач сразу подозревает его развитие и направляет больную на конкретную диагностику. Основными признаками заболевания являются:
- сильный, невыносимый зуд, нарастающий в ночное время. Возникает перед пожелтением дермы и может быть настолько интенсивным, что пострадавшая расчесывает кожный покров до крови и ран;
- желтизна кожи, возникающая из-за излишка билирубина в крови. Появляется спустя 2-3 недели после зуда. Также наблюдается гиперпигментация кожи с проявляющимися желтыми пятнами на теле;
-
потемнение мочи вследствие повышенной концентрации веществ, образующихся при распаде билирубина;
- осветление кала;
- появление стеатореи из-за дефицита ферментов;
- болевой синдром в подреберье справа, особенно в области нижней части печени;
- повышение температуры тела из-за воспалительного процесса;
- ухудшение зрения из-за недостатка витаминов;
- угнетение иммунитета и подверженность вирусным заболеваниям;
- резкое понижение массы тела.
К сопутствующим симптомам патологии относят:
- мигренозные приступы;
- тошноту;
- изжогу с загрудинными болями;
- метеоризм;
- болезненность в поясничном отделе;
- поносы;
- раздражительность, нервозность, апатию;
- одышку;
- нарушение сна;
- упадок сил;
- утрату аппетита.
В редких случаях болезнь протекает со слабовыраженной симптоматикой или с ее полным отсутствием. Чаще всего, когда причиной холестаза выступает беременность, первые неприятные признаки в виде болей в печени и зуда начинают проявляться за 10 недель до предположительной даты родов, и проходят через 3-7 дней после родоразрешения.
Женщина, ожидающая ребенка, должна ответственно подходить к своему здоровью. Любые тревожные симптомы служат поводом для немедленного обращения к врачу. Специалист, ведущий беременность, оценит жалобы, проведет осмотр и пальпацию области расположения печени и направит пострадавшую на соответствующее обследование. Диагностика заболеваний печени базируется на проведении лабораторных и инструментальных исследованиях.
Беременной необходимо сдать:
 кровь на ОАК для выявления воспалительного процесса;
кровь на ОАК для выявления воспалительного процесса;- кровь на биохимическое исследование. Оценивается уровень печеночных ферментов, альбумина, билирубина, лактатдегидрогеназы, щелочной фосфатазы;
- мочу на установление удельного веса, реакцию pH, белок, эпителий, лейкоциты, эритроциты.
Из инструментальных методов обследования печени пациентке нужно будет пройти:
- УЗИ печени, а также желчного пузыря. Сканирование позволит определить толщину стенок, размеры органов, их структуру, а также эхогенность печени.
- КТ или МРТ – при неточном диагнозе, полученном при ультразвуковом обследовании печени.
- Эндоскопию и пункционную биопсию проводят, когда по-другому невозможно получить необходимые данные и подтвердить диагноз. Это самые точные методы обследования печени, но и самые небезопасные.
Методы терапии
Лечение болезни печени заключается в комплексном подходе:
- воздействие лекарствами;
- соблюдение диеты;
- применение народных методов.
Снять невыносимый зуд в области печени, рук и ног помогают:
- лосьоны, основанные на растительных компонентах (календула, ромашка);
- ношение легкой натуральной одежды, не вызывающей потливости и раздражения;
- избегание стрессовых ситуаций, волнений, переживаний;
- успокаивающие отвары и чаи (мята, мелисса, пустырник).
Традиционные схемы
При легкой и средней форме тяжести болезни печени, чтобы сохранить беременность, применяются такие лекарственные средства:
- Гепатопротекторы с желчегонным эффектом. К ним относится гепатопротектор Урсофальк, тормозящий образование желчи в печени и облегчающий ее выделение. Эти медикаменты оказывают иммуномодулирующий, холелитолитический эффект.
- Препараты для восстановления клеток печени: Эссенциале, Фосфоглив.
 Ферменты, способствующие пищеварению и снижающие нагрузку на печень: Мезим, Пангрол, Панкреатин.
Ферменты, способствующие пищеварению и снижающие нагрузку на печень: Мезим, Пангрол, Панкреатин.- Антигистаминные: Супрастин.
- Холеретики, активизирующие работу печени, увеличивающие вывод желчи в кишечник и стимулирующие функции желчного пузыря. К таким препаратам относится Хофитол, препарат Аллохол.
- Энтеросорбенты, выводящие токсические вещества: Смекта, Энтеросгель, Атоксил.
- Мази, снимающие зуд: Гидрокортизон.
- Инъекции или капсулы витаминов K и E, улучшающие свертываемость крови и оказывающие антиоксидантное действие.
- Стероиды, назначают в особо тяжелых случаях.
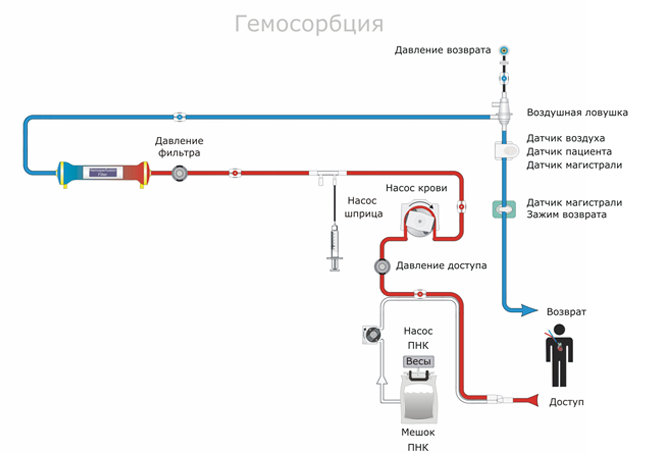
При осложненном течении внутрипеченочного холестаза, характеризующегося высоким билирубином, сильным зудом и неэффективностью медикаментов, прибегают к спецпроцедурам: плазмаферезу и гемосорбции. Они показаны при:
- геморрагическом диатезе;
- язвенной болезни;
- фетоплацентарной недостаточности;
- желтухе;
- повышенном содержании АсАТ, АлАТ.
Процедура плазмафереза при поражении печени заключается в четырехкратном вливании плазмы с изотоническим раствором. Гемосорбция – это пропускание крови пациентки через специальную центрифугу с последующим обратным вливанием.
Народные способы
При беременности нужно особенно осторожно подходить к употреблению фитоотваров и настоев. Самолечение печени в таких случаях категорически запрещается. Все рецепты, к которым желает прибегнуть больная, должен одобрить лечащий врач. Из самых популярных средств можно отметить:
- Отвар из одуванчика. 1 ст. л. сухих корешков, перемолотых в порошок, заливают стаканом кипятка и кипятят 20 мин. Затем процеживают и пьют по 50 мл трижды за день.
 Настой с одуванчиком. 1 ст. л. свежих корешков заливают стаканом воды, накрывают и настаивают 8-12 часов. Пьют по 50 мл трижды за день.
Настой с одуванчиком. 1 ст. л. свежих корешков заливают стаканом воды, накрывают и настаивают 8-12 часов. Пьют по 50 мл трижды за день.- Плоды шиповника и крапиву измельчают и смешивают. 1 ст. л. фитосырья заливают стаканом кипятка. Ставят на маленькое пламя на 15 мин. Пьют свежим натощак по стакану.
- Ромашка отлично снимает зуд и воспаление. Ее можно заварить как чай и обмывать тело.
Тыква для печени считается целебным подарком природы. Она очищает ее, способствует восстановлению гепатоцитов, защищает от вредного воздействия отравляющих соединений, насыщает организм жизненно важными витаминами и минералами. Существует много рецептов, которые используют для лечения печени при беременности. Например:
- Печеная тыква. Для приготовления понадобится небольшая, очищенная от кожуры, мякоти и семян, тыква. Овощ разрезают на крупные куски и запекают в духовке 15 мин. Затем посыпают сахаром. Целебное блюдо не только насытит организм, окажет лечебное действие, разнообразит строгое диетическое меню будущей матери, но и поднимет настроение.
- Тыквенный мед. От небольшой тыквы отрезают верхнюю часть. Вынимают семечки и мякоть. В образовавшуюся полость наливают мед. Дают настояться сутки в холодном месте. Настой переливают в банку и хранят в холодильнике. Принимают трижды в день по большой ложке.
Лечебное питание
При холестазе будущей мамы рекомендуют диету № 5. Питаться при болезнях печени нужно 5-6 раз за день маленькими порциями. Желательно не наедаться на ночь и обеспечить себе обильное питье. Все блюда должны быть слабосолеными, нежирными, без острых специй. Полезные продукты для печени:
- сухари, затяжное печенье;
- овощные супы;
- мясо и рыба нежирных сортов;
- морепродукты;
- нежирные кисломолочные продукты;
- овощи, некислые фрукты;
- зелень;
- мед, джем;
- травяные чаи, соки, компоты, фильтрованная вода.
При холестазе необходимо дополнительный прием витаминов, которые изобилуют в орехах, сухофруктах, ячневой крупе и овсянке, сваренных не на молоке, а на воде. При болезнях печени запрещается есть:
- жирное мясо и рыбу;
- кулинарные жиры, сало;
- выпечку, жареное и сдобное тесто;
- чеснок, редьку, редиску, свежий лук;
- субпродукты;
- горох, фасоль, чечевицу;
- грибы;
- острые приправы, майонез, кетчуп, хрен;
- шоколад, масляные кремы;
- кофе.
Исключить необходимо жареные, копченые, маринованные, жирные блюда. Диета не сможет полностью нормализовать желчеотток при развитии патологии, но позволит существенно разгрузить печень, что улучшит самочувствие беременной.
Прогнозы и опыт пациентов
Холестаз любого типа опасен как для женщины, так и для ребенка своими осложнениями. Но при своевременной помощи их можно избежать.
Осложнения
Тяжкими последствиями недуга выступают:
- рецидив при следующем вынашивании;
- ранние роды;
- формирование камней в желчной системе и печени;
- цирроз печени;
- мертворождение;
- замирание плода;
- послеродовое массивное кровотечение.
Так как риск ранних родов у таких пациенток довольно высок, врачи начинают подготовку к родоразрешению, начиная с 28 недели. Вызвать подозрение могут:
- тонус матки;
- ноюще-тянущие приступообразные боли внизу живота и в спине.
Роды зачастую вызывают после оценки зрелости легких ребенка.
Большинство медиков считает, что оптимальные сроки родов больных холестазом женщин 35-38 недель. Именно в этот период легкие ребенка уже достаточно развиты, и он способен самостоятельно дышать.
Профилактика
Если простимулировать родовую деятельность в обозначенные сроки, то вероятность того, что все закончится благополучно, составляет практически 100%. Ждать до 40 недель – огромный риск для малыша. Он может погибнуть из-за гипоксии или из-за губительного воздействия желчных кислот, способных проникнуть сквозь плацентарный барьер.
Чтобы минимизировать риск развитие холестаза и других патологий печени при вынашивании ребенка, необходимо придерживаться следующих рекомендаций:
- сбалансированно питаться: контролировать вес, насыщать организм полезными веществами;
- вести здоровый и активный образ жизни: заниматься йогой, плаваньем, гимнастикой для беременных, делать зарядку;
- своевременно лечить хронические болезни;
- не пропускать плановые обследования и консультации акушера-гинеколога.
Опыт пациентов
Для того чтобы понять, насколько опасна патология, рассмотрим отзывы пациентов:
Диана: «Моя долгожданная первая беременность превратилась в настоящие мучения и кошмар. Примерно с 30 недели стали чесаться ладони. Терпела, молчала, думала, съела что-то не то. Но зуд не проходил, а усиливался, особенно ночью. Потом стали чесаться ступни и все тело. Не могла спать, плакала ночами. Причем никаких высыпаний и раздражений не было, кроме моих же расчесов.
Когда рассказала врачу, она на меня накричала за то, что я ничего не говорила раньше. Направила на печеночные пробы, а там был ужас. АЛТ и АСТ перевалили за норму вдвое. Меня госпитализировали. Кололи Супрастин, что-то капали. Ничего не помогало, анализы ухудшались с каждым днем.
Провели плазмаферез. После первой процедуры хотелось уснуть и не проснуться, так все чесалось. Когда провели вторую процедуру, упал белок. На 36 неделе решили кесарить, чтобы спасти мою жизнь и печень. При этом у ребенка все было нормально, никаких осложнений, только срок маловат. Но после кесарева сечения через пару дней я словно заново родилась на свет. Печень в норме, малыш здоров.
Попутно ко всем процедурам после операции назначили Эссенциале внутривенно и противовоспалительную терапию. Сейчас я снова беременна, на 20 неделе, ждем дочку. Но я очень боюсь повторения истории. Никто не дает гарантии, что рецидива не будет. Стараюсь не думать о плохом, постоянно сдаю анализы, сижу на диете. Надеюсь, все будет хорошо».
Елена: «С проблемой холестаза я столкнулась в самом конце беременности. Раздирала кожу от чесотки, печень болела. Сначала меня положили на дневной стационар, каждый день приезжала на капельницы Эссенциале. Анализы немного улучшились, но все равно положили на сохранение.
Родила сама на 38 неделе. Следующие две беременности прошли без осложнений, хотя я ничего особенного для этого не делала. Спросила у врача, почему так вышло. Она сказала, что, возможно, первый ребенок сдавливал желчный пузырь».
Холестаз будущих мам – опасное состояние, требующее строгого врачебного контроля и грамотного лечения. При своевременном обращении в больницу риск осложнений значительно уменьшается. Если же этого не сделать, то велика вероятность смерти малыша. Все тревожные симптомы после родов полностью пропадают, и печень начинает работать в нормальном режиме.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология