Лекарственный гепатит является большой проблемой для всех врачей, особенно, если заболевание у пациента требует длительного приема препаратов. Печень нельзя полностью восстановить, можно только поддерживать ее функцию. Поэтому при выявлении лекарственного повреждения печени следует решать вопрос об отмене терапии.
Есть болезни, которые требуют постоянного или продолжительного приема препаратов. В этих случаях врачи стараются снизить дозировку лекарств.
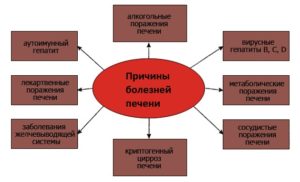
Наиболее опасными для печени являются нестероидные противовоспалительные препараты, иммуносупрессоры, антибиотики, эстрогены и другие лекарства. Болезнь распространена повсеместно.
При отсутствии мер по поддержанию функции печени или отмены препарата, заболевание приводит к развитию цирроза печени и гибели больного. Цель статьи – ознакомить читателя с понятием лекарственного гепатита, описать механизм, а также причины возникновения патологии, показать принципы лечение болезни.
Содержание
Механизм развития патологии
Лекарственные препараты перерабатываются в печени. Орган помогает расщепить препарат до водорастворимых молекул, которые в дальнейшем оказывают лечебное действие.
Этапы метаболизма препаратов:
 связь лекарства с белками плазмы;
связь лекарства с белками плазмы;- перенос вещества по кровеносному руслу в печень;
- поступление химического соединения в печеночные клетки;
- выведение с мочой и желчью.
Внутри клеток печени лекарственное вещество связывается с белками цитоплазмы, а затем проходит расщепление. Нарушение механизма распада приводит к повреждению гепатоцитов. В ходе расщепления лекарства образуются токсические вещества, отрицательно сказывающиеся на функции клеток печени. Различают несколько типов повреждения печеночной ткани (Табл. 1).
Таблица 1 – Виды повреждения печеночной ткани
| Тип | Лабораторные характеристики |
|---|---|
| Гепатоцеллюлярный | АЛТ выше в 2 раза, соотношение АЛТ/ЩФ больше в 5 раз, щелочная фосфатаза (ЩФ) – норма. |
| Холестатический | ШФ и АЛТ/ЩФ превышает в 2 раза, АЛТ – норма. |
| Смешанный | АЛТ, ЩФ больше в 2 раза, АЛТ/ЩФ выше в 2-5 раз. |
Патологические процессы, происходящие в ходе обработки лекарственных препаратов в гепатоците, подразделяются на 2 группы:
- иммунонезависимые токсические (появляются на начальном этапе лечения лекарственным препаратом, зависит от дозировки, клиника повреждения печени уже видна через несколько дней);
- иммуноопосредованные идиосинкразические (развиваются через несколько лет, для поражения печени достаточно использования терапевтических дозировок препарата).
Печень повреждается значительно быстрее, если у больного имеются факторы риска. Чаще всего это прием гепатотоксических препаратов (Табл. 2). Однако есть и другие факторы, влияющие на степень разрушения печени:
- пол (у женщин печеночные клетки повреждается быстрее);
- возраст (дети и подростки, пожилые пациенты относятся к группе риска);
- качество питания (при злоупотреблении жирными, жареными, копчеными блюдами печень более подвержена появлению лекарственного гепатита);
- потребление алкоголя (у алкоголиков гепатит развивается быстрее);
- наличие исходного поражения печени и сопутствующих заболеваний (сахарный диабет, ВИЧ-инфекция);
- степень и путь метаболизма ЛС;
- лекарственные.
Таблица 2 – Гепатотоксические лекарства
| Группа | Препараты |
|---|---|
| Противогрибковые | Кетоконазол, Флуконазол. |
| Антибактериальные | Тетрациклины, макролиды, пенициллиновый ряд. |
| Противосудорожные | Клоназепам, Карбамазепин. |
| Нестероидные противовоспалительные | Диклофенак, Аспирин. |
| Статины | Аторвастатин. |
| Цитостатики | Циклоспорин, Метотрексат. |
| Мочегонные | Фуросемид, Гипотиазид. |
| Гормоны | Эстрогены, стероиды. |
| Ингибиторы протонной помпы | Омепразол. |
| Противотуберкулезные препараты | Изониазид, Рифампицин. |
| Антиаритмические | Амиодарон. |
Клиника и диагностика
Лекарственные повреждения печени могут быть острыми и хроническими. В симптомокомплекс острого гепатита входят: диспепсические проявления (тошнота, рвота, плохой аппетит, диарея), аллергическая реакция. У больных при физикальном обследовании наблюдаются:
 увеличение печени;
увеличение печени;- выступание нижнего края из-под реберной дуги;
- болезненности при надавливании на реберную дугу справа.
Лабораторная диагностика при гепатите показывает увеличение АЛТ, АСТ, билирубина и щелочной фосфатазы в биохимическом анализе крови. Чем больше распространен некроз ткани печени, тем выше будут эти показатели.
Хронический гепатит развивается на протяжении нескольких лет. Симптомы патологического состояния появляются после 1-2 лет (нескольких месяцев). Наблюдается тяжесть в правом подреберье, увеличение печени. Выявляется патология только при ультразвуковом исследовании печени или после сдачи биохимического анализа крови. Часто жалоб у больных нет. При осмотре можно обнаружить:
- желтушность кожных покровов, склер, слизистых оболочек;
- кожный зуд;
- сосудистые образования звездчатой формы.
К диагностическим методам выявления лекарственного повреждения печени относятся:
- сбор анамнеза;
- осмотр;
- лабораторные методы исследования;
- ультразвуковая диагностика.
Врач опрашивает пациента на предмет приема лекарственных препаратов (группы препаратов, дозировки, продолжительность приема, давность употребления, сочетания лекарств).
Доктор проводит осмотр: определяет размеры печени, плотность нижнего края, проводит болевые пробы (надавливание на область правой реберной дуги), оценивает характер кожных покровов, слизистых (цвет, наличие высыпаний).
После проведения физикального обследования пациенту показано сдать биохимический анализ крови. В анализе смотрят уровень повышения трансаминаз (АЛТ, АСТ), билирубина, щелочной фосфатазы (ЩФ). Эти данные покажут степень повреждения печеночной ткани. Нормальные значения биохимических показателей говорят, о том, что человек не болен гепатитом (Табл. 3).
Таблица 3 – Нормальные значения биохимических показателей
| Показатели | Нормы |
|---|---|
| АЛТ | 40 ед/л |
| АСТ | 40 ед/л |
| Билирубин общий | 3,4-17,1 ммоль/л |
| ЩФ | 240-270 ед/л |
Для подтверждения диагноза больного направляют на ультразвуковое обследование печени. УЗИ показывает повышение эхогенности ткани органа (некроз, жировое перерождение), неоднородность структуры, распространенность процесса, состояние сосудов печени, размер (увеличен).
Методы терапии
Острая форма лечится в первую очередь срочной отменой препарата. Если болезнь требует приема лекарственного средства, то проводится коррекция дозировки вещества. В некоторых случаях жизненно важный препарат заменяют альтернативным менее токсичным лекарством.
Лечебные мероприятия включают:
- лекарственную терапию;
- диету;
- отмену препарата (коррекция дозы);
- фитотерапию;
- дезинтоксикационную терапию.
Для снятия интоксикации (снижения концентрации вещества в крови) больному проводят инфузионную терапию:
- раствором Рингера;
- физиологическим раствором;
- глюкозой.
Также пациенту назначаю сорбенты (Активированный уголь, Белый уголь, Энтеросгель, Фильтрум, Смекта). Помимо дезинтоксикационной терапии пациенту назначают гепатопротекторы для восстановления функции печени. При своевременной помощи лечение помогает быстро и эффективно (Табл. 4).
Таблица 4 – Группы гепатопротекторов, применяемых при лекарственной форме гепатита
| Группа | Препараты |
|---|---|
| Эссенциальные фосфолипиды | Эссенциале форте, Фосфоглив. |
| Растительные фосфолипиды | Карсил, Гепабене, Гепатофальк Планта. |
| Производные аминокислот | Гептрал, Гептор, Гепа-Мерц. |
| Лекарственные препараты урсодезоксихолевой кислоты | Урсодекс, Урсодез, Урсосан, Урсофальк. |
В лечении заболеваний печени очень эффективны эссенциальные фосфолипиды. Они давно применяются в медицинской практике, хорошо себя зарекомендовали. Часто назначают Эссенциале форте Н парентерально по 5-10 мл на протяжении 2 недель, а затем внутрь по 2 капсулы 2-4 раза за сутки до 3 месяцев пока (не нормализуются биохимические показатели крови).
Препарат помогает восстановить функцию мембран гепатоцитов, блокирует продукты окисления липидов, стимулирует работу коллагеназы, снижая процесс фиброза ткани, стимулирует дезинтоксикационную функцию органа, улучшает реологию крови.
Обратите внимание! Гепатопротекторы врачи стараются использовать для предупреждения развития лекарственного гепатита, если требуется длительное использование токсичных для печени лекарств (иммуносупрессоров, противотуберкулезных средств, противосудорожной терапии при эпилепсии).
В этом случае гепатопротектры выполняют функцию прикрытия печени. Активно используют урсодезоксихолевую кислоту вместе с эссенциальными фосфолипидами. Это сочетание помогает снизить токсический эффект желчи.
Рекомендации по питанию
Больным с лекарственным поражением печени показан 5 лечебный стол. Есть нужно часто, 6 раз за сутки. В таблице представлены полезные и запрещенные продукты (Табл. 5).
Таблица 5 – Разрешенные и запрещенные продукты при гепатите
| Блюда | Разрешено | Исключить |
|---|---|---|
| Напитки |
|
|
| Горячие блюда |
|
|
| Крупы |
|
|
| Макаронные изделия |
|
|
| Вторые блюда (мясные, рыбные) |
|
|
| Хлеб |
|
|
| Молочные продукты |
|
|
| Овощные блюда |
|
|
| Фрукты |
|
|
| Яйца |
|
|
| Масло |
|
|
| Соус |
|
|
| Кондитерские изделия |
|
|
Помимо диеты, необходимо соблюдать правильный питьевой режим. За день пациент должен выпивать не менее 2 литров чистой воды. Это обеспечит разжижение желчи, снизит вероятность ее застоя в желчных протоках.
Нормальная консистенция желчи препятствует интоксикации печеночной ткани, нормализует пищеварение. Вода должна быть около 30 °С, чтобы не приводить к спазму желчевыводящих протоков.
Профилактические мероприятия и прогнозы
Чтобы предупредить токсическое повреждение печени лекарственными препаратами следует принимать лекарства только по назначению врача. При длительном употреблении гепатотоксичных препаратов необходим контроль биохимического анализа крови и назначения гепатопротекторов.
В обычной жизни нужно аккуратно принимать нестероидные противовоспалительные средства (Парацетамол, Диклофенак, Ибупрофен), особенно у детей и пожилых пациентов. Детский организм наиболее подвержен развитию патологий печени. При наличии сопутствующих заболеваний (сахарный диабет, печеночная, почечная недостаточность) обязательно нужно обратиться к врачу для уточнения дозировки и побочных проявлений препаратов.
Важно! Чтобы снизить вероятность лекарственного гепатита следует отказаться от курения, а также алкоголя хотя бы на время лечения. Этиловый спирт дополнительно убивает клетки печени, обезвоживает организм, затрудняет отток желчи.
Лекарственный гепатит может протекать в стремительной (острой) форме при приеме высоких дозировок препарата. В этом случае возможно быстрое развитие цирроза и жирового гепатоза печени.
При хроническом течении гепатита некроз и стеатоз (скопление жировых клеток) печени развиваются на протяжении нескольких месяцев или лет. Пациент может не знать о заболевании. В этом случае бессимптомное течение грозит поздним обращением к врачу, несвоевременным началом терапии. Развивается печеночная недостаточность, которая плохо поддается лечению, приводит к развитию цирроза. Часто эта патология может перейти в рак печени.
 Лекарственные гепатиты стали встречаться чаще, так как большинство пациентов самостоятельно принимают нестероидные противовоспалительные средства, антибиотики и другие группы лекарств.
Лекарственные гепатиты стали встречаться чаще, так как большинство пациентов самостоятельно принимают нестероидные противовоспалительные средства, антибиотики и другие группы лекарств.
В нашей стране в аптеке огромное количество препаратов продается без рецепта врача, что является очень большой проблемой. Любое лекарство имеет свои побочные эффекты, противопоказания, совместимость с другими препаратами, что представляет опасность при неправильном его использовании.
Со временем бесконтрольный прием лекарственных средств ведет к хроническому гепатиту, особенно, если это подкреплено употреблением алкоголя, курением. При появлении симптомов болезни следует обратиться к врачу, пройти обследование.
Зная о гепатотоксичности лекарств, нужно дополнительно защищать печень при продолжительном приеме гепатотропных средств. Это помогает предупредить развитие цирроза, а также рака печени у больных, постоянно нуждающихся в лечении по жизненным показаниям (онкобольные, пациенты с аутоиммунными патологиями, болезнями сердца, почек, туберкулезные больные, ВИЧ-инфицированные).

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология