Учеными была доказана вирусная природа большинства гепатитов и выделены вирусы, которые провоцируют развитие этого заболевания, приводящего к разрушению клеток печени. В 1995 году была выделена новая молекула РНК, которая вызывает гепатит G. Вирус не очень распространен и выявить его сложно, поскольку клиническая картина выражена слабо. Именно об этой форме гепатита пойдет речь в статье.
Содержание
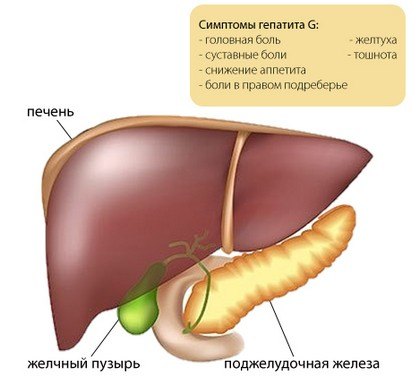
Общая информация о патологии
Вирусы относят к неклеточным формам жизни. Они находятся на грани живой и неживой материи, поскольку в окружающей среде – это неживые кристаллы, которые при попадании в организм развивают бурную деятельность. Они ведут себя как внутриклеточные паразиты, впрыскивая свою РНК (наследственный материал) в живую человеческую клетку, где и происходит активное размножение вирусов.
Именно так действуют вирусы гепатитов А, С, также ведет себя и гепатит G (ВГG), внедряясь в клетки печени и разрушая их структуру. Итог такого заражения – нарушение нормального функционирования органа со всеми вытекающими последствиями. Пока мало распространенную форму отнесли к семейству флавивирусов и выделили три его типа.
Вирус G может присутствовать в организме одновременно с вирусом С. Ученые предполагают, что это дефектный вирус для развития и размножения которого важно присутствие другого вируса этой группы.
Механизм действия полностью не изучен. Считается, что при попадании в кровь простейший организм может длительно перемещаться по кровяному руслу, никак себя не проявляя. Именно такое «поведение» говорит о его дефектном строении. Он начинает вести себя как паразит, когда в кровь попадает вирус типа С. Тогда последовательность его действий такова:
- проникает в гепатоциты – паренхимные клетки печени (они хранят полезные вещества и обезвреживают токсичные);
- происходит активная его репликация (размножение);
- инфекция распространятся через гепатоциты по другим клеткам печени;
- проявляются симптомы цитолиза, холестаза;
- печеночная ткань в очагах поражения замещается фиброзной;
- развивается печеночная недостаточность, поскольку печень уже не способна в полном объеме выполнять свои функции.
Вся клиническая картина схожа с заражением гепатитом С, но процесс инфицирования идет более медленно и не так агрессивно. Это редкая форма, которая бывает острой, хронической или протекает бессимптомно. Гепатит G встречается в стране повсеместно, но заражение им происходит редко. Например, частота заболеваемости в Москве составляет 2%, в Якутии – 8%.
Факторы развития и симптоматика
Как и другие формы гепатитов, ВГG распространяется через кровь, половым путем, от матери плоду. Заражение происходит в следующих ситуациях:
- В ходе переливания крови донора. По данным ВОЗ, до 2 % доноров являются носителями опасного вируса. Риск становится наиболее высоким для лиц, которые нуждаются в повторном (частом) переливании крови. Поэтому перед процедурой кровь проверяют на носительство гепатита.
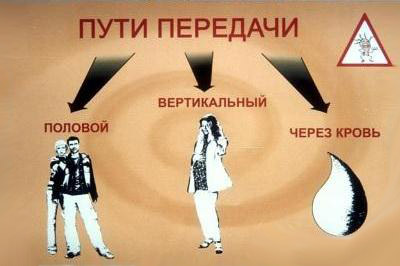 При использовании одной иглы многократно разными людьми. Так ВГG распространяется довольно часто среди людей, употребляющих наркотики.
При использовании одной иглы многократно разными людьми. Так ВГG распространяется довольно часто среди людей, употребляющих наркотики.- Во время полового контакта возможность заражения незначительна. Передача вируса происходит в том случае, если на половых органах есть повреждения у обоих партнеров. Он попадает от одного к другому через кровь, поскольку нарушена целостность эпителия.
- В случае беременность риск заражения плода невелик. Он возрастает многократно, если мать на поздних сроках беременности переболела гепатитом. Высока вероятность инфицирования, если у беременной помимо вируса гепатита в наличии ВИЧ-инфекция. С молоком в период лактации ВГG не передается.
Велика вероятность заражения вирусом во время проколов кожи при татуировках, при лечении иглоукалыванием, прокалывании ушей иглами, которые не прошли стерильную обработку. Несоблюдение элементарных санитарных правил ведет к развитию опасного заболевания. В 40 % случаев источник инфицирования вирусом гепатита G выявить не удается.
Инкубационный период, пока вирус расселяется и размножается в организме, продолжительный – от 2 до 26 недель. Человек может быть носителем вируса до 8 лет, не подозревая об этом.
Часто больной жалуется на следующие симптомы: состояние общей слабости и недомогания, незначительный рост температуры (желтуха может не проявляться). Иногда возникает ломота и боль в суставах, головная боль, высыпания на коже. Такие признаки больше похожи на ОРВИ, чем на гепатит.
Гепатит G может протекать практически бессимптомно, плавно переходя в хроническую форму. Человек быстро утомляется, чувствует общее недомогание, прежние физически нагрузки для него становятся непосильными. Он не подозревает о наличии вируса в организме, «списывая» свое состояние на усталость.
Если в крови появляются вирусы В или С, то болезнь развивается быстро и установить заболевание не составит труда. Наблюдаются:
- боли в правом подреберье,
- признаки интоксикации,
- проявление желтухи (кожные покровы становятся желтыми),
- моча становится темной, а кал – светлым,
- меняются лабораторные показания состава крови.
Если болезнь развивается только из-за вируса G, то вероятность осложнений низка. В итоге человек выздоравливает, становится носителем вируса или заболевает хронической формой. Если же патология осложнена другими инфекциями, то возможен цирроз печени или раковая опухоль.
Диагностика и лечение
Поскольку симптомы болезни проявляются не четко, то без диагностических исследований не обойтись:
- Основной метод – определение вируса с помощью полимеразной цепной реакции нити РНК вируса. Таким путем его нахождение в организме можно выявить с первого дня, но в фазе желтухи определить уже невозможно.
- Важным показателем является и наличие антител к антигенам вируса G. Характерные для него IgM выявляют после 10-12 дня заражения и на протяжении 1-2 месяцев их можно обнаружить в крови.
 Определить скорость развития и тяжесть течения болезни можно за счет биохимического анализа крови. Смотрят показатели билирубина (пигмент, придающий окраску желчи и каловым массам, цвет коже при желтухе), щелочной фосфатазы, значение холестерина, соотношение АЛТ и АСТ (коэффициент де Ритиса: соотношение сывороточных ферментов).
Определить скорость развития и тяжесть течения болезни можно за счет биохимического анализа крови. Смотрят показатели билирубина (пигмент, придающий окраску желчи и каловым массам, цвет коже при желтухе), щелочной фосфатазы, значение холестерина, соотношение АЛТ и АСТ (коэффициент де Ритиса: соотношение сывороточных ферментов).- На поздних стадиях, когда возникает подозрение перехода гепатита в хроническую форму, контролируют содержание белка, глюкозы, свертываемость крови. При развитии цирроза печени проводят регулярное УЗИ-обследование. Чтобы определить, насколько активно идет процесс разрушения печени или при подозрении на рак требуется биопсия печеночных тканей.
Для достижения стойких результатов используют медикаментозное и немедикаментозное лечение. Этим преследуют две цели:
- снять воспалительный процесс в печени и остановить ее разрушение;
- уничтожить вирусы или сократить их число.
Общей терапии во время беременности не существует. Врач подбирает индивидуальную схему лечения. Но обычно использование медикаментозных препаратов назначается в послеродовой период.
Медикаментозное воздействие
Методика лечения мало чем отличается от подобного лечения гепатита С. Препараты и ход лечения подбираются индивидуально в зависимости от тяжести заболевания и наличия разных (или одного) вирусов.
Назначают:
 Гепатопротекторы, среди которых ведущую роль выполняют эссециальные фосфолипиды, способные восстановить мембраны клеток печени, налаживая работу печени (Гепабене, Эссенциале).
Гепатопротекторы, среди которых ведущую роль выполняют эссециальные фосфолипиды, способные восстановить мембраны клеток печени, налаживая работу печени (Гепабене, Эссенциале).- Витамины группы В и Е, важные в системе антиоксидантной защиты и деятельности ферментативных систем.
- Интерфероны – белки, которые организм синтезирует в ответ на вторжение чужеродных антител. Они встраиваются в клетки печени и останавливают размножение вирусов. Благодаря им образовавшиеся вирусы не могут попасть в здоровую клетку печени. Его действие усиливается в сочетании с рибофлавином.
Введение интерферона и выработка его клетками организма не дает 100% гарантии избавления от вируса, однако такие препараты надежно защищают печень от дополнительных повреждений, предотвращая цирроз и рак печени.
Используют симптоматическую терапию, чтобы снизить неприятные проявления болезни:
- если наблюдается диспепсия – нарушение нормального переваривания пищи в желудке, то назначаются прокинетики и препараты ферментного действия (Домперидон, Мотилиум);
 при патологии диагностируется повышенный билирубин, наличие большого количества жиров и токсинов, для адсорбции которых используются препараты-сорбенты (Энтеросель, Смекта);
при патологии диагностируется повышенный билирубин, наличие большого количества жиров и токсинов, для адсорбции которых используются препараты-сорбенты (Энтеросель, Смекта);- нарушается свертываемость крови, которую можно подкорректировать за счет витамина К или других препаратов, предназначенных для улучшения свертываемости (Тромбин);
- снизить симптомы болезни и облегчить состояние помогает лечение травяными сборами с гепатопротекторным, противовоспалительным и иммуностимулирующим эффектом (шиповник, кукурузные рыльца, расторопша).
В период острого развития заболевания нельзя использовать аминокислоты в качестве гепатопротекторов. За счет аминокислот не происходит восстановления гепатоцитов (клеток печени), их используют вирусы для создания новых копий в процессе размножения.
В острой форме болезнь лечится в стационаре, после снятия основных признаков возможно домашнее лечение, в котором основной упор делается на соблюдение диеты, отказе от курения, алкоголя и дополнительных лекарственных средств (не относящихся к гепатиту).
Когда курс лечения завершен, необходим контроль состава крови в течение нескольких месяцев, поскольку у некоторых пациентов после прекращения терапии болезнь развивается вновь, и наблюдаются характерные для воспаления печени признаки.
Немедикаментозные методы
Полное выздоровление неразрывно связано с соблюдением диеты и изменением образа жизни. Правильное питание – одно из важных условий выздоровления. Терапия важна, но она поможет только частично, если не снизить нагрузку на печень. Следует отказаться от вредных привычек: курения и алкоголя. Основа диеты состоит в восстановлении функции печени, улучшении оттока желчи, защите ЖКТ от любых повреждений. Больным предлагается диета № 5, основные правила которой следующие:
- приготовление отварной или запеченной пищи, но не обжаренной;
- дробное питание 5-6 раз в день маленькими порциями;
- обильное питье до 1,5 л в день;
- баланс по основным компонентам: в день должно потребляться 100 г белков, 100 г жиров, 450 г углеводов (сахара – до 50 г);
- количество соли сокращено до 10 г в день.
Правильное питание рассчитано на отказ от блюд, которые дают нагрузку на печень, ослабленную после болезни. Желательно придерживаться следующих рекомендаций:
- отказаться от копченой, соленой, жареной пищи;
- вывести из повседневного меню жирное мясо и рыбу, консервы;
- не употреблять сладкие газированные напитки;
- есть только нежирные молочные и кисломолочные продукты;
- важны овощи и фрукты, разрешено небольшое количество белого хлеба, меда и варенья на десерт;
- желательно отказаться от молока, хотя в составе блюд оно не возбраняется;
- вредны приправы, кетчуп, майонез, острые соусы. Вместо них можно использовать сметану;
- в рационе должны присутствовать основные блюда: овощные и молочные супы, каши, запеканки;
- важно пить много жидкости: это может быть вода, компоты, кисели или чай.
Профилактика
Так как вирус G считается дефектным и не выявлен как моноинфекция, то вакцины против него не существует. Для профилактик можно предложить лишь общие профилактические рекомендации:
- применение одноразовых игл и шприцов;
- наличие постоянных половых партнеров;
- использование для медицинских процедур стерильных инструментов.
Поскольку основной путь передачи гепатита G – это кровь, то можно частично контролировать ситуацию, применяя барьерные методы контрацепции и следя за всеми процедурами, связанными с кровью, хотя, к сожалению, не всегда можно предвидеть ситуации, ведущие к заражению.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология