Жиры, находящиеся в организме человека, носят научное название «липиды». Наносят они вред или выполняют важнейшие функции, зависит только от их уровня в организме. Нарушение баланса липидов встречается достаточно часто и хорошо поддается коррекции, что позволяет предупредить тяжелые негативные последствия практически для всех систем и органов.
Содержание
Специфика нарушения
Что же это такое – гиперлипидемия? Это врожденное или приобретенное заболевание, выражающееся в аномально высоком содержании липопротеидов некоторых фракций в составе крови. Липиды, при избыточном накоплении, образуют бляшки, которые ухудшают проходимость артерий, а особо крупные могут полностью перекрыть просвет. Уплотнение стенок артерий имеет медицинское название атеросклероз, который, в свою очередь, повышает риск развития болезней сердца.
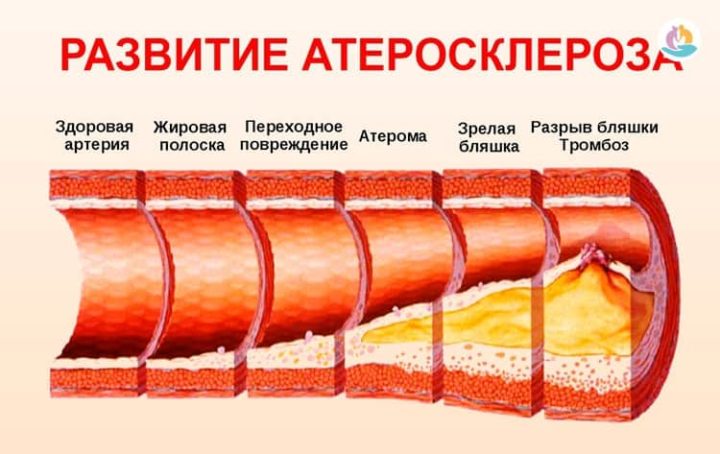
Развитие атеросклероза
У мужчин риск отклонения от нормы больше, но после наступления менопаузы у женщин наблюдается компенсаторное повышение показателей липидов в плазме крови. Также стоит отметить, что с возрастом уровень холестерина повышается.
О проблеме пациент чаще всего узнает по результатам анализов, так как течение болезни проходит бессимптомно. Но, несмотря на отсутствие дискомфорта, нужно серьезно отнестись к диагнозу и начать своевременное лечение, которое убережет от сопутствующих отклонений.
Классификация
По данным Всемирной организации здравоохранения, гиперлипидемия подразделяется на пять типов:
- I – число триглицеридов (ТГ) увеличено. Встречается редко и не ведет к развитию атеросклероза;
- IIa – число холестерина (ХС) увеличено (повышен риск атеросклероза коронарных артерий и развития ИБС) и IIb – число ТГ и ХС увеличено (этот тип широко распространен);
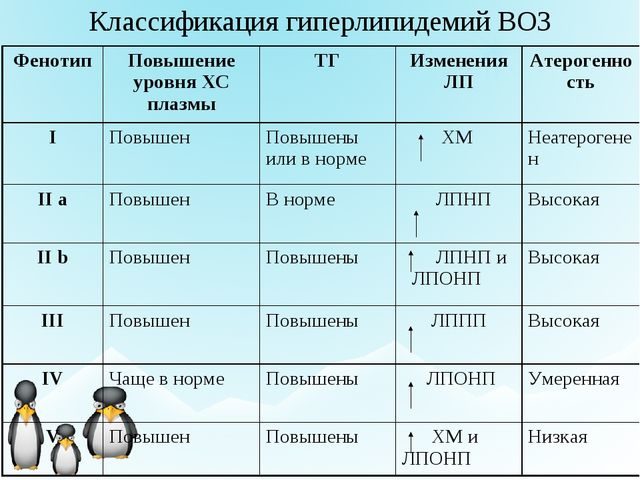
Классификация гиперлипидемий
- III – число ТГ и ХС увеличено, как и ЛППП. Встречается редко, определяется в клинической картине сложно. Высокий риск развития атеросклероза, в особенности коронарных артерий;
- IV – при нормальном ХС увеличено ТГ. Встречается у 40% больных. Высокий риск ИБС и острого панкреатита;
- V – повышен уровень хиломикронов и ЛПОНП. Встречается достаточно редко, терапия затруднительна. Маловероятно возникновение атеросклероза, но высока вероятность развития острого панкреатита.
Причины
Распространенность заболевания обусловлена тем, что патология в основном развивается из-за вредных веществ, на регулярной основе проникающих с едой. То есть показатели крови находятся в прямой зависимости от образа жизни человека. Но также существует и генетическая предрасположенность.

Причины гиперлипидемии
Рассмотрим основные факторы риска:
- вредные привычки (курение, алкогольная интоксикация);
- несбалансированное питание (значительное превышение суточной нормы жиров в ежедневном рационе);
- ожирение;
- сбои в работе щитовидной железы;
- гипертония;
- цирроз печени;
- сахарный диабет;
- прием таких препаратов, как эстрогены, КОК, кортикостероиды, ритиноиды, анаболические стероиды, ингибиторы протеаз, бета-блокаторы;
- болезни почек;
- низкая физическая активность.
Интересный факт, что уровни ЛПНП и холестерина имеют различия по гендерному признаку и по возрасту. А расового различия не наблюдается.

Симптоматика и диагностика
Гиперлипидемия имеет абсолютно бессимптомное течение. Часто обнаруживается после сопутствующих заболеваний.
Вследствие бессимптомности, диагностика гиперлипидемии осложнена и основывается на результатах анализа крови. Забор крови проводится на голодный желудок и выявляет содержание липидных фракций крови: ЛПНП (липопротеины низкой плотности), ЛПВП (липопротеины высокой плотности), общий холестерин и триглицериды. Исходя из результатов анализа крови, степени отклонения от нормы и риска развития атеросклероза врач подбирает соответствующее лечение.
Нормы показателей можно увидеть в нижеприведенной таблицей:
| Показатель | Норма |
|---|---|
| Триглицериды (TG) | 0,41-1,8 ммоль/л |
| Общий холестерин(CHOL) | 3,2-5,6 ммоль/л
* плавающий показатель, так как влияет возраст и пол пациента |
| Холестерин – ЛПВП(HDL) | Не менее 0,9 ммоль/л
* результаты ниже 0,9 ммоль/л для мужчин и 1,15 ммоль/л для женщин считаются фактором риска развития атеросклероза |
| Холестерин – ЛПНП(LDL) | 1,71-3,5 ммоль/л
*выше 4,14 – высоки риск развития атеросклероза |
| Холестерин – ЛПОНП(VLDL) | 0,26-1,04 ммоль/л |
| Индекс андрогенности | 2,0-3,2 (женщины) /3,5 (мужчины) единиц |

Лечение и предупреждение гиперлипидемии
Как лечить гиперлипидемию? Алгоритм помощи при развитии патологии зависит от ее типа. На ранних стадиях чаще всего достаточно скорректировать питание и образ жизни, при прогрессировании патологии необходима терапия посредством медикаментов.
Терапия начальной степени патологии
При составлении диеты необходимо обратить внимание на следующее:
- снижение жиров в суточном рационе (процент от дневной нормы врач подбирает индивидуально);
- увеличение потребления клетчатки;
- упор на полезные жиры (орехи, семена, растительные масла, авокадо, рыба);
- если нет противопоказаний, то в рацион включаются соевые продукты, которые помогают снизить уровень ЛПНП (липопротеины низкой плотности);
- бобовые содержат пектин, помогающий вывести холестерин из организма;
- сократить потребление кофе;
- красный рис содержит природный статин – монаколин.
При коррекции образа жизни следует обратить внимание на такие моменты:
- Нормализация режима сна. В идеале отход ко сну должен совершаться до 23.00, комната должна быть хорошо проветрена и затемнена, так как свет мешает выработке гормона мелатонина.
- Спорт на регулярной основе. Лучше после консультации врача, который подберет необходимый минимум.
- Отказ от активного и пассивного курения, которое вызывает спазм сосудов и разрушает ее стенки.
- Контроль веса. ИМТ не более 25, но резкое снижение веса нежелательно, поэтому консультация специалистов будет не лишней.
- Контроль артериального давления.
- Качественный отдых и расслабление.
Гиперлипидемия быстро «откликается» на изменение образа жизни человека. Лучшей профилактикой нарушения жирового обмена будет спорт, сбалансированное питание, ежегодный контроль показателей крови и соблюдение режима сна и бодрствования.

Медикаментозные методы
Если немедикаментозные методы не дают ожидаемого результата, то применяются такие препараты:
-
Статины. Это группа препаратов, которые избирательно снижают холестерин, затрагивая лишь ЛПВП. Положительные изменения видны уже через два месяца. Разжижая кровь, этот препарат, также уменьшает риск образования тромбов. Форма выпуска – таблетки для перорального применения.
Противопоказаниями к назначению являются аллергическая реакция на компоненты, нарушения в работе печени или почек, беременность, период лактации. Статины не совместимы с приемом антибиотиков, оральных контрацептивов, иммунных средств и препаратов, разжижающих кровь. Наиболее применяемые лекарства этой группы – Аторвастатин, Розувастатин, Симвастатин, Ловастатин и др.

Механизм действия статинов
-
Фибраты. Фибраты это производные компоненты фиброевой кислоты. В лечении они могут использоваться как самостоятельно, так и в комплексе с другими препаратами. Существует три разновидности медикаментов данной группы:
- клофибраты. Эффективны в лечении, но стимулируют образование камней в желчном пузыре и почках. Также среди побочных действий – возможность развития миозита (воспаление мышц скелета). Многие страны отказались от использования клофибратов из-за их побочных действий;
- безафибрат. Эффективный препарат с меньшим количеством побочных эффектов. Также полностью выводится из организма за достаточно короткий срок;
- фенофибрат. Самый современный препарат среди фибратов. Кроме липидов, снижает и уровень мочевой кислоты. Данные препараты приводят в норму не только показатели крови, но и вес, улучшают общее состояние пациента. Однако следует знать, что они способны влиять на настроение, вызывать мигрени, диарею. Применяют фибраты только после назначения и под контролем врача. Самые популярные средства: Липанор, Гевилон, Нормолит, Атромид, Трайкор, Безалип и др.
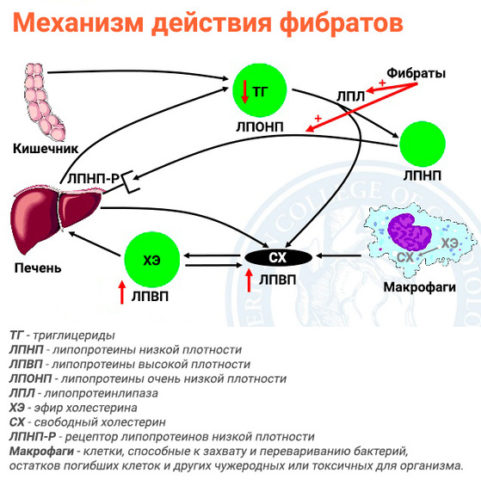
Механизм действия фибратов
-
Ниацин (витамин В3). Ниацин (общее название никотиновой кислоты) используется в комплексе с другими препаратами. Часто назначается тем, кто не может принимать статины по состоянию здоровья. Понижая уровень холестерина, ниацин может повысить уровень сахара, что следует учитывать и контролировать людям с сахарным диабетом.
Несмотря на то, что это витамин, превышение суточной нормы чревато повреждениями печени, поэтому прием осуществляется только под руководством лечащего врача. Чтобы получить витамин из пищи, следует включить в рацион такие продукты, как орехи, семена, мясо птицы, яйца, рыба, творог, сыр, тунец, печень, цельнозерновой хлеб.
Липиды выполняют разные функции и участвуют практически во всех процессах в организме, но их избыток способен спровоцировать развитие серьезных патологий, в частности, заболеваний сердца и сосудов.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология