Системные сбои в работе сердца, или аритмии, представляют собой своеобразный симптомокомплекс, наблюдающийся при разнообразных заболеваниях сердца. Фибрилляция желудочков является наиболее частой причиной внезапной смерти больных при острых поражениях миокарда. Данное нарушение приводит к тяжелым нарушениям кровообращения. Выяснение характера аритмии играет большую роль для назначения правильного медикаментозного лечения и благоприятного прогноза течения заболевания.
Содержание
Виды отклонений ритма сердца
Единой классификации нарушений ритма сердца не существует, хотя предлагаемые различными авторами варианты идентичны по своей структуре. Общепринято разделение аритмий на номотопные и гетеротропные, нарушения проводимости и смешанные расстройства.

Виды нарушений ритма сердца
Наиболее применяемой в отечественной кардиологии является классификация Г.Я. Дехтяря:
-
Неправильное образование импульса:
-
Номотопные изменения автоматизма синусового узла:
- Синусовая тахикардия
- Синусовая брадикардия
-
Гетеротопные изменения автоматизма (нервный возбуждающий импульс возникает за пределами узла):
-
Пассивная гетеротопия (очаг модуляции выполняет функцию водителя ритма в связи с нарушением функции самого синусового узла):
- синоатриальная;
- атриовентрикулярная;
- идиовентрикулярная.
-
Активная гетеротопия:
- атриальная
- атриовентрикулярная
- вентрикулярная
-
-
Гетеротопные ритмы разного места расположения — не связанные с нарушением функции автоматизма и обусловленные следовой потенциальной энергией.
-
- Экстрасистолия.
- Пароксизмальная тахикардия.
Этиология и симптоматика сбоев ЧСС
Среди этиологических факторов аритмий наиболее распространенными являются кардиологические причины (ИБС, инфаркт). Также их возникновение может спровоцировать интоксикация лекарственными веществами, среди которых особое место занимают сердечные гликозиды (гликозидная интоксикация). К аритмиям могут приводить нарушения в электролитном балансе крови (снижение калия и магния).
В последнее время существенное место в этиологии изменения ритма занимают воспалительные заболевания миокарда различного генеза, кардиомиопатии. Нарушения могут быть функциональными: при нервном перенапряжении, эндокринных болезнях, анемиях. Они возникают на фоне отсутствия патологии сердца.
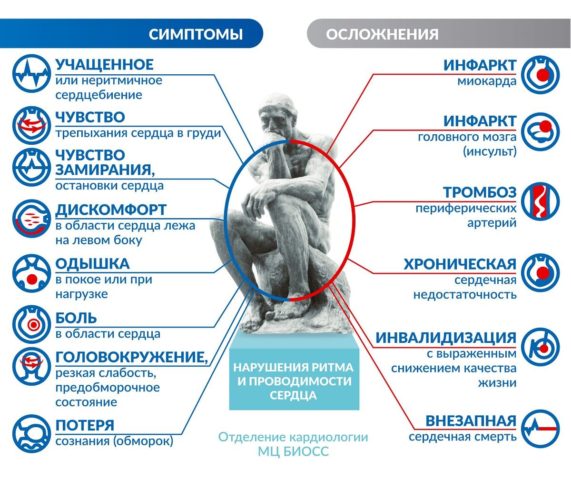
Как правило, все незначительные нарушения сердечного ритма больные никак не ощущают. При усилении аритмии их начинают беспокоить следующие симптомы:
- перебои в работе сердца;
- мимолетные головокружения;
- периодические головные боли;
- ощущения замирания.
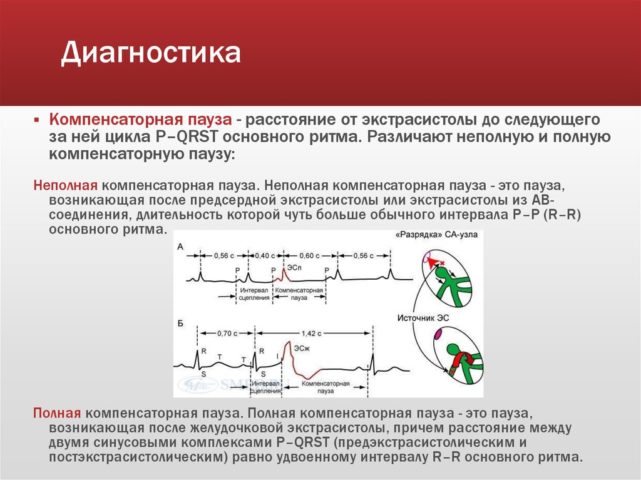
Компенсаторную паузу пациенты принимают за остановку сердца. В более тяжелых случаях приступы развиваются и прекращаются внезапно. Начало пациенты ассоциируют с сильным ударом в височную и загрудинную область, замиранием сердца, задержкой дыхания. Сам приступ в разгаре его клинической картины характеризуется чувством сдавливания в груди, сильным головокружением, звоном в ушах. Значительно ухудшается общее состояние больных, снижается трудоспособность.
При объективном осмотре обращает на себя внимание бледность кожных покровов, сменяющаяся цианозом, тошнота с рвотой. Длительность приступа нарушения ритма сердца может длиться от 5-10 минут до нескольких дней и даже месяцев. Это зависит от его вида. Кардиологи отмечают, что при длительности острой патологии больше суток у пациентов наблюдается высокая температура тела, изменяются лабораторные показатели крови (сдвиг лейкоцитарной формулы влево при нормальном значении СОЭ). По его завершению все нормализуется.
Лечение нарушений
Существует несколько подходов к лечению разного рода нарушений работы сердца. Начинать следует с общепринятых правил: нормализация образа жизни, отказ от курения и алкогольных напитков, правильное питание. Для людей с кардиологической патологией рекомендуется специальная диета с ограничением острого, жирного, исключением жареного. Иногда достаточно этих мероприятий для нормализации ритма. Однако чаще всего к вышеперечисленным действиям добавляют медикаментозное, а иногда и хирургическое лечение.
Медикаментозная терапия
Общепринятой классификацией противоаритмических лекарственных средств является разработанная В Вильямсом в 1968 году и дополненная Харисоном в 1979 году. Так, выделены 4 класса препаратов в зависимости от их влияния на скорость проведения импульса в сердечной мышце, различных потенциалов действия:
-
Класс 1 – блокаторы каналов натрия:
- умеренное снижение скорости деполяризации и сильное влияние на реполяризацию: Хинидин, Новокаинамид, Дизопирамид, Гилуритмал;
- замедление скорости как деполяризации, так и реполяризации средней степени тяжести: Лидокаин, Мексилетин, Дифенин;
- выраженное замедление скорости деполяризации наряду с минимальным влиянием на реполяризацию: Этацизин, Бонекор, Энкаинид, Пропафенон.
- Класс 2 – бета-адреноблокаторы: Пропранолол, Анаприлин, Обзидан.
- Класс 3 – препараты, снижающие скорость реполяризации: Амиодарон, Бретилин.
- Класс 4 – блокаторы кальциевых каналов: Верапамил, Дилтиазем.

Немедикаментозные методы
Существуют ситуации, когда традиционная медикаментозная терапия не оказывает должного эффекта. Тогда встает остро вопрос, как продолжать лечить пациента с аритмией. В настоящее время достаточно широко применяется электроимпульсная терапия, или, как еще называют, кардиоверсия. Этот способ лечения заключается в нормализации сердечного ритма благодаря воздействию электрического тока с силой 50-150 Дж.
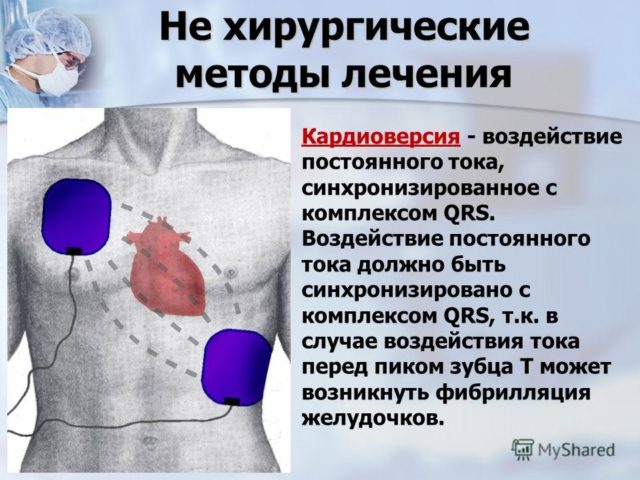
Кардиоверсия
На грудную клетку больного накладываются электроды, которые идут к генератору энергии – конденсатору. Данный метод применяется при следующих формах аритмий: пароксизмальной тахикардии, мерцательной аритмии, трепетании предсердий и желудочков. Формирующийся импульс нарушает циркуляцию неправильных эпизодов работы сердца, а также подавляет работу патологического очага. По окончанию процедуры восстанавливается нормальный синусовый ритм.
Хирургическая коррекция
Наиболее эффективной хирургической методикой коррекции неправильной работы сердца является эндоваскулярная радиочастотная абляция. Для ее проведения у пациента должны быть такие показания:
- Выраженная высокочастотная тахикардия, не подвергающаяся консервативным методам коррекции, в комплексе с левожелудочковой недостаточностью.
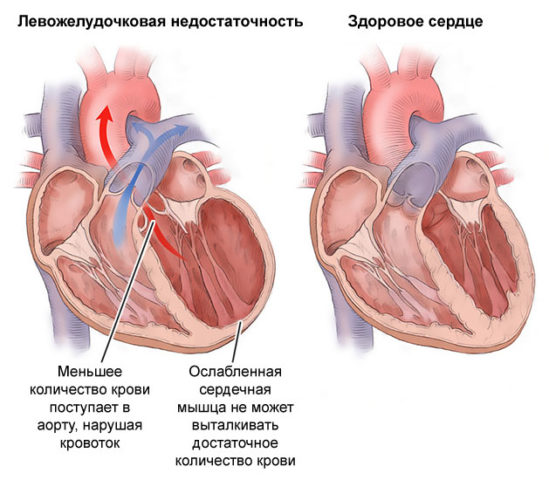
Левожелудочковая недостаточность
- Прогрессирование сердечной недостаточности на протяжении последних 6 месяцев, увеличение всех отделов сердца совместно со снижением общей фракции выброса, не корригирующиеся медикаментозными средствами.
- В случае необходимости установки пациенту кардиостимулятора, а также тогда, когда проведение других радикальных методов не дало эффекта.
Суть оперативного вмешательства состоит в следующем: в асептических условиях под внутривенной или местной анестезией специальный катетер через центральный венозный доступ вводится в сердце, устанавливаются электроды внутри сердца, и выполняется кратковременная стимуляция правого желудочка. Далее выполняется радиочастотное воздействие на миокард и пучок Гиса при температуре около 50 градусов. При получении постоянно регистрируемой волны импульсов, исходящих отсюда, производится установка водителя ритма.
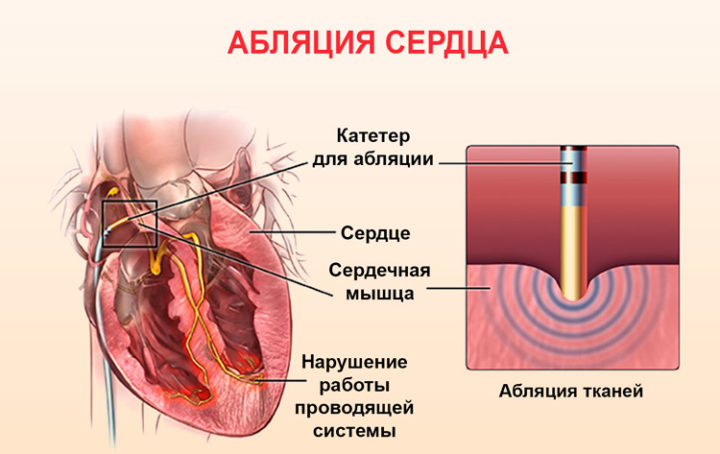
Абляция сердца
В зависимости от типа аритмии меняется и длительность такой операции. Считается, что вышеописанное вмешательство несет в себе очень маленький риск развития осложнений и практически во всех случаях проходит успешно и без осложнений. Обязательным является нахождение пациента под медицинским наблюдением в течение минимум 2 недель. При этом ежедневно оценивается его общее состояние, измеряется пульс, артериальное давление, производится обработка и осмотр области введения катетера.
По окончании процедуры в большинстве случаев в месте прокола центральной вены ощущается дискомфорт и чувство давления, которое длится не более 30-40 минут. При малейшем ухудшении состояния нужно обязательно предупреждать врача.
Все пациенты, которым были проведены операции на сердце, в обязательном порядке ставятся на учет в кардиологический диспансер. Раз в полгода им необходимо пройти профилактический осмотр.

Возможные осложнения
Патологии сердца, особенно нарушения ритмичности его работы, без своевременного оказания помощи практически всегда ведет к развитию следующих осложнений:
- острая и хроническая сердечная недостаточность;
- отек легких;
- дыхательная недостаточность;
- гипотонический криз;
- общая слабость, снижение трудоспособности;
- отеки в области нижних конечностей;
- полная атриовентрикулярная блокада;
- остановка сердца;
- клиническая и биологическая смерть.
Согласно статистическим данным, сами аритмии являются осложнениями большинства соматических заболеваний. Возникнув, они значительно усложняют клиническое и патогенетическое течение болезни. Наиболее опасными в плане развития осложнений считаются блокады различной степени и локализации, фибрилляция предсердий и желудочков.
Из вышеописанного следует сделать вывод, что все без исключения сбои сердечного ритма требуют немедленной медицинской помощи. На сегодняшний день разработано множество методов коррекции работы сердечной мышцы. Откладывать обращение в больницу при наличии симптомов нельзя. Только своевременное и адекватное лечение ведет к регрессу заболевания.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология