Аритмия сердца – это нарушение скоординированности и последовательности электрофизиологических функций сердца (автоматизм, проводимость, возбудимость, сократимость, рефрактерность), что влечет сбои в работе органа с развитием клинической симптоматики. Патология занимает 15% от всех диагностируемых сегодня кардиологических болезней. Лечение заболевания комплексное и длительное, опасность скрытой формы состоит в развитии сердечной недостаточности и нарушении работы сосудистой системы без явной симптоматики, а значит, и без адекватного лечения, что часто приводит к внезапному летальному исходу.
Содержание
Специфика патологии
Изучением перебоев в работе сердца и разработкой эффективных схем лечения болезни занимается клиническое ответвление кардиологии – аритмология. В норме у взрослого здорового человека ЧСС находится в границе 60-90 ударов в минуту, показатель может колебаться у спортсменов вследствие тренированности сердца и быть в пределах 50-60, а также в детском возрасте. Для детей характерно учащенное сердцебиение в связи с особенностями анатомического строения и физиологического созревания сердечно-сосудистых структур.

Понятие аритмии
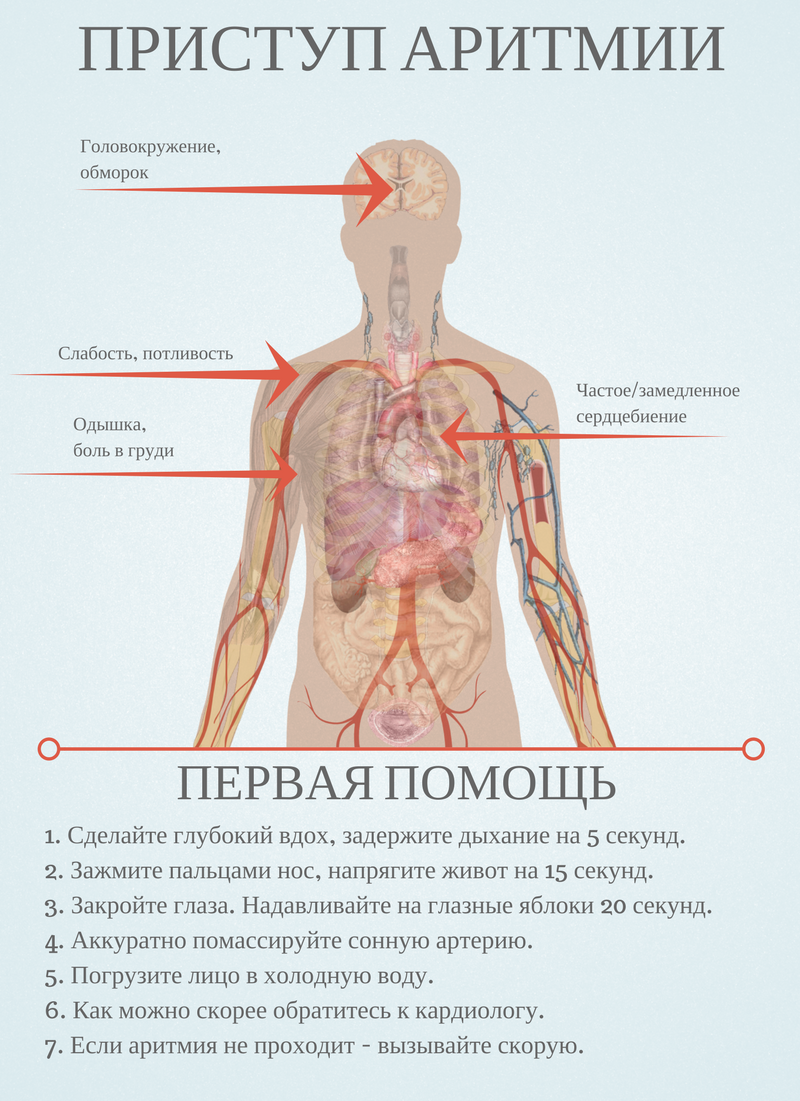
Что же такое аритмия сердца? Симптомы аритмии могут иметь различный характер, в зависимости от гормонального фона организма, наличия сопутствующей патологии, вовлечения в патологический процесс гемодинамических нарушений со стороны головного мозга и почечной системы, повреждения органического характера мышечных слоев сердца. Наиболее частые симптомы:
- признаки учащения ЧСС или, наоборот, замедления с периодами остановки сердцебиения;
- периоды внезапной тахикардии или брадикардии, которые купируются самостоятельно или – при тяжелой форме – требуют незамедлительной медицинской помощи (риск летального исхода);
- возникновение болезненных экстрасистол, которые ощущаются пациентами по типу «замирания» со сдавливанием за грудиной;
- может возникать ощущение жара, головной боли, «прилива» крови к лицу, что сопровождается потерей сознания.
Опасны скрытые, или «немые», аритмии, которые можно обнаружить при профилактическом осмотре у кардиолога и при проведении электрокардиографии.
Особенной формой является аритмия при беременности, которая регистрируется у 20% женщин. Так под влиянием гормонов сердцебиение может замедляться до 35 ударов в минуту или же учащаться до 200 и выше, появляются экстрасистолы без органического поражения миокарда.
Подвержены нарушениям работы сердца и люди пожилого возраста: со временем мышечный слой органа теряет способность адекватно функционировать. Вследствие длительных нагрузок, замедления общего обмена веществ и снижения электропроводимости аритмия диагностируется у каждого второго человека старше 50 лет. Причем мужчины более подвержены заболеванию, нежели женщины.

Классификация аритмии
Виды аритмий определяют в зависимости от учащения или замедления ЧСС, наличия и объема органических поражений. Классификация представлена в таблице.
| Наименование | Проявления |
|---|---|
| Синусовая тахикардия | Учащение ЧСС свыше 100 уд./мин., которое спровоцировано стимуляцией синусового узла – основного водителя ритма. |
| Синусовая аритмия | Хаотичное чередование учащения и замедления ЧСС, часто связанное с дыхательными процессами (на вдохе – учащение, на выдохе – замедление).
Наиболее часто диагностируется в пубертатном периоде при становлении гормональных процессов. |
| Синусовая брадикардия | Замедление ЧСС ниже показателя 55 ударов в мин. при поражении синоатриального узла (включается в работу атриовентрикулярный узел).
Может проявляться у тренированных людей и во сне. |
| Желудочковая тахикардия | Появляется при нарушении работы атриовентрикулярного узла. Возникают дополнительные сокращения без определенной последовательности, регистрируется гипервозбудимость сердца. |
| Желудочковая брадикардия | Снижение ЧСС до 35-45 уд./мин., наблюдается при органическом поражении сердца, некрозе миокарда, ишемии и инфаркте сердечных мышц. |
| Пароксизмальная мерцательная аритмия | ЧСС достигает показателя 220-240 уд./мин. и выше, при этом сохраняется правильный ритм. Предсердия и желудочки сокращаются не полностью с отсутствием рефрактерной фазы отдыха (трепетание, или мерцание, часто приводит к истощению сил организма и смертельному исходу). |
| Пароксизмальная тахикардия | Учащение ЧСС в пределах 150-240 уд./мин., приступ учащенного сердцебиения начинается внезапно и так же проходит. |
| Экстрасистолия | Экстрасистола – внеочередное сокращение на фоне нормального ритма). Внезапный электрический импульс ощущается выраженным толчком или замиранием в области сердца. |
Формы аритмии могут сочетаться, что значительно ухудшает состояние пациента. Даже при незначительных перебоях сердечного автоматизма стоит обращаться к специалисту для назначения эффективного лечения во избежание развития осложнений.
Причины нарушения ЧСС
Этиологические триггеры нарушения работы сердца можно подразделить на категории:
-
Экстракардиальные причины, связанные с внешними воздействиями на организм пациента:
- непосильные физические нагрузки;
- воздействие стрессового фактора, затяжных депрессий, лабильность нервной системы человека;
- медикаментозная интоксикация (прием сердечных гликозидов, психотропных и наркотических препаратов с нарушением дозировки или схемы приема);
- отравление алкоголем и табачными изделиями;
- переизбыток кофеина с интоксикацией сердечной мышцы;
- эндокринная патология (гиперпродукция гормонов щитовидной железы, феохромоцитома, сахарный диабет);
- обезвоживание организма с нарушением электролитного баланса (рвота и диарея, гипертермический синдром);
- острые аллергические реакции;
- генетическая предрасположенность (в родовом анамнезе – наследственная кардиомиопатия).

Причины аритмии
-
Кардиальные (внутрисердечные) факторы:
- ишемическое поражение сердца;
- повышенное артериальное давление;
- пороки врожденного или приобретенного генеза;
- инфекционное поражение миокарда;
- оперативные вмешательства на сердечной мышце;
- возрастные дегенеративно-деструктивные изменения с фиброзом в кардиомиоцитах;
- онкологические опухоли.
- Идиопатический вариант с неустановленным этиологическим триггером болезни.

Диагностические процедуры
Диагностический комплекс мероприятий направлен на определение причины аритмии, установление области поражения и степени тяжести, выявление сопутствующих нарушений сердечно-сосудистой сферы и воспалительно-дегенеративных процессов. Используют следующие процедуры:
- осмотр с аускультацией у кардиолога, перкуторное обследование для определения положения и размеров сердца, ритма, дополнительных тонов и атипичных явлений;
- на ЭКГ определяется норма электропроводимости сердца, ритм сердечных комплексов QRST;
- холтеровское мониторирование – круглосуточное ношение кардиального датчика для регистрации показателей;
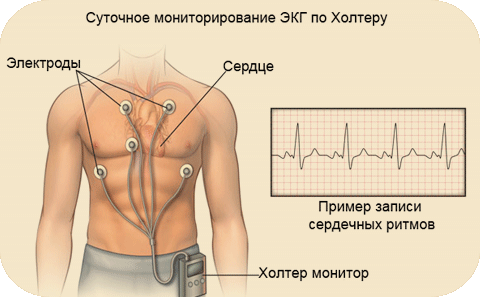
Холтеровское мониторирование
- мониторинг с искусственной провокацией гиперфункции сердечных сокращений (картирование, физические нагрузки);
- ЭхоКГ с допплер-датчиком определяет состояние клапанов и целостность стенок сердца.
- биохимический анализ крови.
Расшифровка анализов и результатов исследований позволяет определиться с тактикой лечения и подбором препаратов для устранения симптоматики аритмии.
Тактика лечения
Клинические рекомендации по подбору лечения в случае аритмии включают подбор консервативной терапии препаратами кардиологического профиля или хирургическое вмешательство с целью устранения патологических нарушений в сердце. Основные методы терапии представлены в таблице.
| Консервативная терапия | |
|---|---|
| Медикаментозные препараты | Свойства лекарств, эффект |
| Блокаторы кальциевых каналов (Верапамил, Дилтиазем), натриевых каналов (Новокаинамид, Лидокаин), калиевых (Кордарон) | Стабилизируют мембраны клеток, понижая гипервозбудимость и улучшая метаболизм в мышечном слое. Налаживают работу натрий-калиевого насоса и нормализуют межклеточное содержание кальция. |
| β-адреноблокаторы (Метопролол, Бетаксолол, Атенолол) | Снижают силу и частоту сердечных сокращений |
| Седативные средства (Персен, Диазепам, Ново-Пассит) | Нормализуют нервную регуляцию, уменьшая нагрузку на сердечно-сосудистую систему. |
| Хирургическая коррекция | |
| Электрокардиостимуляция | Установка искусственного водителя ритма. |
| Имплантация кардиовертера-дефибриллятора | Внедрение в миокард датчик-стимулятора синоатриального ритма. |
| Катетерная радиочастотная абляция | Инвазивный метод установки катетера для контроля за ритмом. |
Лечением занимается только врач-кардиолог, который подбирает оптимальную схему терапии и при необходимости проводит коррекцию дозы препаратов, замену лекарств или назначает оперативные вмешательства.

Возможные последствия, прогноз
Отвечая на вопрос, чем опасна сердечная аритмия, стоит обратить внимание на осложнения заболевания и развитие негативных последствий при отсутствии адекватной коррекции нарушения сердечного автоматизма:
- постоянная одышка («сердечная астма») при физической активности и в состоянии покоя, вплоть до отека легочной ткани;
- развитие ТЭЛА;
- инсульт и инфаркт;
- синдром Морганьи-Адамса-Стокса;
- тромбообразование;
- фибрилляция и трепетание желудочков с дальнейшей остановкой сердца и смертью пациента.
Аритмия – серьезная патология, требующая тщательной диагностики и своевременного лечения. В противном случае развиваются осложнения, угрожающие не только здоровью, но и жизни пациента. Поэтому при обнаружении первых симптомов следует сразу обратиться к врачу.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология