Существует стереотип, что заболевания печени встречаются только у взрослых людей, с алкоголизмом и лишним весом. Но и в детском возрасте печеночные заболевания – это не редкость. Некоторые заболевания развиваются еще во время внутриутробного развития, другие – в раннем возрасте под воздействием негативных факторов.
Болезни органа у детей протекают намного сложнее, чем у взрослых и часто имеют неблагоприятные прогноз. Родители, чьи дети входят в группу риска развития печеночных патологий, должны знать основные симптомы и методы лечения.
Содержание
Размеры органа
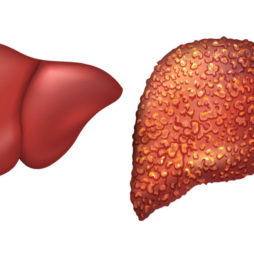
Большинство патологий печени в детском возрасте носят врожденный характер и практически все они сопровождаются увеличением органа – гепатомегалией.
У здорового малыша печень скрывается под ребрами, но у детей первого года жизни она может быть увеличена по физиологическим причинам, и допустимо, если правая доля выходит на 2 см за пределы реберной дуги. У детей с 1 года до 7 лет орган может выступать из-под реберной дуги на 1 см, а в школьном возрасте полностью скрывается под ребрами.
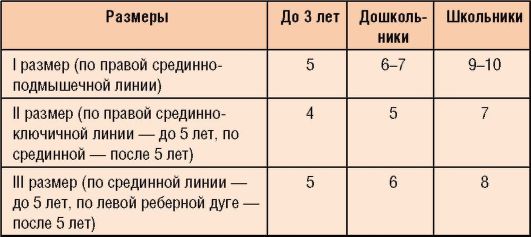
Определить размеры печени можно с помощью УЗИ, но следует учитывать, что организм малыша еще развивается, поэтому возможны небольшие отклонения от нормы (Табл. 1). Паренхима здорового органа на УЗИ имеет однородную структуру, четко видимые вены и желчевыводящие протоки. Учитываются размеры правой и левой доли от верхнего до нижнего края, которые зависят от возраста:
- У детей 1 года правая доля в норме имеет размер 6 см, и с каждым годом увеличивается на 0,5-0,6 см
- Левая доля несколько меньше – в 1 год не более 4 см, и ежегодно увеличивается на 0,2 см.
Таблица 1 – Нормальные размеры по возрастам:
| Возраст | При рождении | 2 — 12 мес. | 2 — 3 года | 4 — 5 лет | 12 — 18 лет |
|---|---|---|---|---|---|
| Правая доля в см | 5.7-5,9 | 6-6,5 | 7-7,5 | 8-8,5 | 9-12 |
| Левая доля в см | 3,7-3,8 | 3,8-4 | 4,2-4,4 | 4,6-4,8 | 5-5,5 |
Если наблюдается отклонение от нормы, то малышу ставят диагноз «гепатомегалия», и выясняют ее причины. Они могут быть самыми разнообразными:
- Воспалительные процессы: гепатит, цирроз, сепсис, мононуклеоз, сифилис, туберкулез, токсические поражения и различные вирусные инфекции в организме.
- Паразитарные инфекции: лямблиоз, аскаридоз, амебиаз, эхинококкоз, токсоплазмоз.
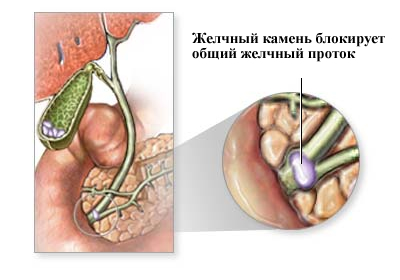
- Застойные процессы в органе: закупорки и кисты желчного протока, аномалии желчевыводящих путей, сердечная недостаточность, перикардит, миокардит, тромбоз.
- Новообразования в печени злокачественного и доброкачественного характера: гепатобластома, меланома, карцинома, гемангиома, лимфома. Гепатомегалия может развиться и при онкологических заболеваниях других органов.
- Патологии обмена веществ: нарушения обмена белков, жиров, углевода, меди, порфирина; мукополисахаридоз, гликогеноз.
У новорожденных детей самыми частыми причинами являются врожденные инфекции, наследственная геморрагическая телеангиэктазия, атрезия протоков, гемолитическая болезнь и резус-конфликт.
Симптомы основных болезней
Незначительное гепатомегалия может себя никак не проявлять, но по мере прогрессирования процесса или росте ребенка могут появляться первые симптомы – боли в животе. Их интенсивность и характер зависят от заболевания и его стадии – могут быть периодическими или постоянными, сопровождаться чувством распирания, тяжестью, умеренными, ярко выраженными.
При первых жалобах ребенка на боль и дискомфортные ощущения, необходимо посетить педиатра или гастроэнтерологу. Врач должен осмотреть кроху, прощупать живот и по необходимости отправить на консультации к гепатологу или инфекционисту.
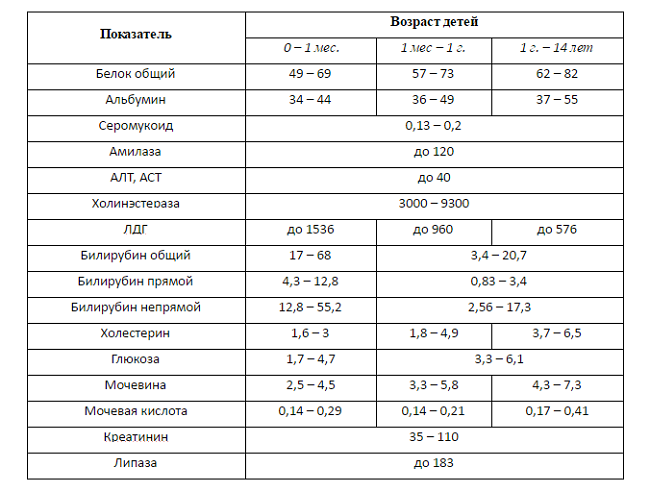
При различных заболеваниях органа клиническая картина практически одинаковая, поэтому для постановки диагноза и выявления причин нужно пройти полное обследование и сдать ряд анализов.
При печеночных патологиях у ребенка развиваются следующие симптомы:
- Малыш становится вялым, быстро устает, капризничает.
- Часто наблюдается расстройство стула.
- Возникает тошнота, нарушается аппетит.
- На коже появляются сосудистые звездочки, кожа становится сухой, шершавой.
- Желтеют белки глаз и кожные покровы.
- Вздутие живота, метеоризм.
- Небольшое повышение температуры.
Ребенок может жаловаться на горечь и неприятный привкус во рту, родителей должны насторожить неприятный запах и налет, появляющийся на языке и деснах малыша.
Болезни печени у детей могут сопровождаться покраснением ладоней, ухудшением состояния волос и ногтей, болью в суставах, увеличением лимфатических узлов и нарушениями сна. Особенно важно следить за состоянием малыша в первые 2-3 года жизни, пока он не умеет говорить и жаловаться на плохое самочувствие.
У детей может развиться недостаточность печени. Острая форма обычно возникает у пациентов с недиагностированными заболеваниями органа. Легкая степень патологии обычно выявляется только с помощью лабораторных исследований.
На среднетяжелой стадии появляются боли в области печени, желтуха, печеночные колики, нарушение аппетита, слабость, расстройство кишечника. На тяжелой стадии развиваются различные сбои в организме, присоединяется асцит, отечность конечностей, повышенная кровоточивость.
Хроническая недостаточность печени развивается при медленном течении болезней печени. Появляются симптомы, характерные различным печеночным болезням, и присоединяются признаки интоксикации организма.
Нарушения функционирования печени у плода
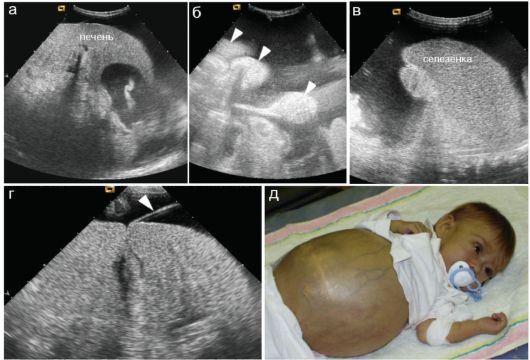
Проведение ультразвукового исследования при беременности позволяет своевременно определить наличие у плода различных отклонений. Ранняя диагностика способствует проведению ранней терапии и снижению риска осложнений. Печень плода закладывается на самых ранних сроках в 3-4 недели от зачатия, а на УЗИ видна уже при первом скрининге, который проводится с 11 до 13 недели беременности.
На внутриутробное развитие патологий печени влияют самые разнообразные факторы и в первую очередь – образ жизни и здоровье будущей матери. Употребление алкоголя, курения, наркотики, прием, запрещенных во время беременности лекарств, неправильное питание – все это влияет на развитие внутренних органов ребенка.
Основные причины патологий органа у плода:
- Внутриутробные инфекции.
- Резус-конфликт.
- Перенесение матерью инфекций на ранних сроках.
- Метаболические нарушения.
- Сердечная недостаточность.
- Наследственные пороки развития.
- Анемия.
- Гепатоз у матери.
В большинстве случаев патологии печени выявляются на 2 скрининге в 22-24 недели беременности. Именно в этот период печень становится более эхогенной. А на УЗИ в третьем триместре оценивают динамику развития заболевания.
Если есть подозрение на гепатомегалию, то проводят трехмерную биометрию органа, которая позволяет с точностью определить размеры печени, наличие гиперэхогенных, злокачественных и доброкачественных образований.
Гиперэхогенные образования представляют собой кальцинаты, которые чаще всего образуются при вирусно-инфекционных заболеваниях. Очень часто возникают при различных врожденных аномалиях плода, в том числе синдроме Дауна.
Увеличение органа у плода приводит к развитию осложнений – циррозу, раковым опухолям, нарушение давления в воротной вене, недостаточности печени и энцефалопатии.
Гематомегалия у плода часто сопровождается увеличение селезенки. Очень важно своевременно выявить причины патологии, чтобы начать лечение еще в период внутриутробного развития или сразу же после рождения ребенка.
Диагностика и лечение
Диагностика печеночных заболеваний у детей начинается с опроса: выясняются жалобы, анамнез пациента и наследственность. В обязательно порядке проводится осмотр: пальпация живота, осмотр кожных покровов, слизистых и склер глаз.
После сбора жалоб и осмотра врач определяет, какие обследования необходимы для постановки диагноза. Из инструментальных методов самым безопасным считается УЗИ печени и органов брюшной полости. При необходимости назначают дополнительные методы обследования:
- КТ или МРТ.
- Рентгенографию.
- Лапароскопию.
- Ангиографию.
- Биопсию.
Какие анализы могут быть назначены:
- Общий и биохимический анализ крови.
- Анализы мочи и кала.
- Иммунологические тесты на антитела к вирусам.
- Тесты на выявление паразитов.
- Коагулограмма.
- Печеночные пробы.
После постановки диагноза врач назначает лечение, которое включает в себя медикаментозные препараты и лечебную диету. Все лекарства имеет право назначать только лечащий врач, так как многие препараты имеют возрастные ограничения. Лекарственные препараты назначаются с учетом патологии, выраженности симптомов и возраста пациента.
Что входит в лечение:
- Гепатопротекторы – назначаются при гепатитах, циррозах, ЖКБ, токсических поражениях и других патологиях: Галстена, Хепель, Эссенциале, Холензим, Лив 52, Гепадиф.
- При гепатите назначают противовирусные средства – Роферон, Виферон, Интрон А, Пегасис.
- Противовоспалительные средства назначаются при болях и воспалениях – Ибупрофен, Нурофен, Диклофенак. При сильных воспалительных процессах могут быть назначены кортикостероиды – Преднизолон, Дексаметазон.
- При разрастании соединительной ткани – Купренил.
- Спазмолитики назначают при нарушении оттока желчи — Но-шпа, Папаверин.
При необходимости назначают препараты, улучшающие обмен веществ, жаропонижающие, антибиотики, адсорбенты. Для снятия спазмов, улучшения регенерации, улучшения желчевыделения и кровообращения назначают физиолечение:
- Индуктометрию.
- УВЧ.
- Электрофорез.
- Магнитотерапию.
- Лазеротерапию.
- Озонотерапию.
- Парафинолечение.
При злокачественных поражениях проводят курсы лечения химиопрепаратами или лучевой терапией. Такое лечение подбирается с осторожностью и проводит под контролем специалистов.
Хирургическое вмешательство необходимо при тяжелых поражениях печени: проводят резекцию или трансплантацию органа, стентирование протоков. При небольших кистах эффективна лапароскопия – при этом методе здоровые ткани не повреждаются, и восстановление проходит намного быстрее.
Осложнения и прогнозы
Печеночные патологии очень опасны тем, что в большинстве случаев симптомы возникают только на тяжелых стадиях, когда единственным методом лечения становится трансплантация органа.
Увеличение печени в размерах приводит к различным осложнениям – раку, циррозу, печеночной недостаточности, асциту, поражению мозга.
Такие дети часто болеют, быстрее устают, не успевают усваивать школьный материал. Печеночные патологии сказываются и на физическом здоровье – больных детей нужно оберегать от нагрузок, им нельзя перенапрягаться, поднимать тяжести, много бегать.
Осложнения болезней печени:
- Сердечная недостаточность, недостаточность миокарда, тахикардия.
- При циррозах часто развиваются гастриты, язвы, холециститы.
- Нарушение функции почек.
- Повышенная кровоточивость.
- Изменения состава крови: анемия, дефицит витаминов и микроэлементов.
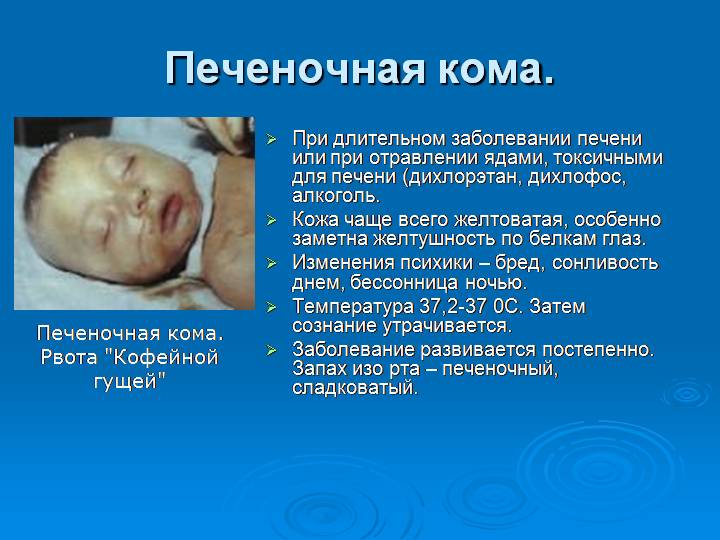
- Печеночная кома и недостаточность.
Прогнозы зависят от многих факторов:
- При циррозе печени прогноз ставить очень сложно. Обычно при бессимптомных и латентных формах удается добиться полного приостановления патологического процессе. Но при развитии недостаточности печени с частыми внутренними кровоизлияниями и переходом в печеночную кому прогноз крайне неблагоприятный.
- Острая печеночная недостаточность в 1 случае из трех заканчивается полным выздоровлением. В других случаях очень быстро развиваются осложнения, приводящие к летальному исходу.
- Прогноз при раке печени зависит от стадии и формы заболевания. Проведенная на ранних сроках операция на 80 % гарантирует полное выздоровление, а при гепатобластоме в 90% случаев наблюдается полное выздоровление. Выживаемость в течение 3 лет при онкологических заболеваниях, замеченных на поздних стадиях, – примерно 20-30%.
Лечебная диета
Профилактика печеночных заболеваний у детей в первую очередь зависит от мамы – подготовка к беременности, проведение обследований перед зачатием и пролечивание имеющихся инфекционно-вирусных заболеваний повышает шансы на рождение полностью здорового малыша.
Будущая мама должна отказаться от вредных привычек, наблюдаться у врача, своевременно сдавать анализ и проходить УЗИ. Любые жалобы должны быть озвучены врачу – нельзя заниматься самолечением во время беременности.
Если у матери вирусный гепатит, то ей нужно постоянно наблюдаться у врача, сдавать анализы на наличие антител и вирусную нагрузку. После рождения ребенка важно строго соблюдать меры безопасности, чтобы не заразить малыша.
У детей часто диагностируют гепатит А из-за несоблюдения простейших правил гигиены. Задача родителей с ранних лет объяснить ребенку, почему нужно мыть руки после улицы, посещения туалета и перед каждым приемом пищи.
Другие меры профилактики:
- Два раза в год проводить профилактику аскаридоза и энтеробиоза.
- Нормализовать решим дня – дети должны высыпаться и больше времени проводить на улице.
- Не давать препараты, не подходящие по возрастной категории.
- Не преувеличивать дозировку лекарственных средств.
- Оградить детей от контакта с токсическими веществами.
- Контролировать рацион ребенка — не давать жирную пищу, полуфабрикаты, фаст-фуд.
Ребенок с больной печенью должен питаться по диете № 5. Нельзя поддаваться на просьбы и слезы малыша, просящего купить что-то вкусненькое – сладости должны быть исключены из рациона, можно есть только сухое печенье, галеты и сушки. Полностью исключаются газированные напитки, жирное мясо и рыба, бобовые, острые соусы, майонез, молочные продукты с высокой жирностью.
Ребенок переводится на пятиразовое питание и небольшие порции. При этом вся еда должна быть приготовлена на пару, в запечённом или отварном виде.
Ежедневно в меню должны быть включены фрукты, овощи, крупы, нежирный кефир или творог.
Печеночные патологии у детей встречаются очень часто, но не всегда удается их диагностировать на ранних стадиях, особенно, если ребенок еще не может пожаловаться на плохое самочувствие. Родители должны помнить, что при любых тревожащих симптомах необходимо показать ребенку опытному врачу и пройти обследование.
Дети с болезнями печени требуют больше внимания и заботы. Но болезнь – это не повод ограждать ребенка от окружающего мира, он должен развиваться вместе со сверстниками и проводить как можно больше времени на свежем воздухе.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология