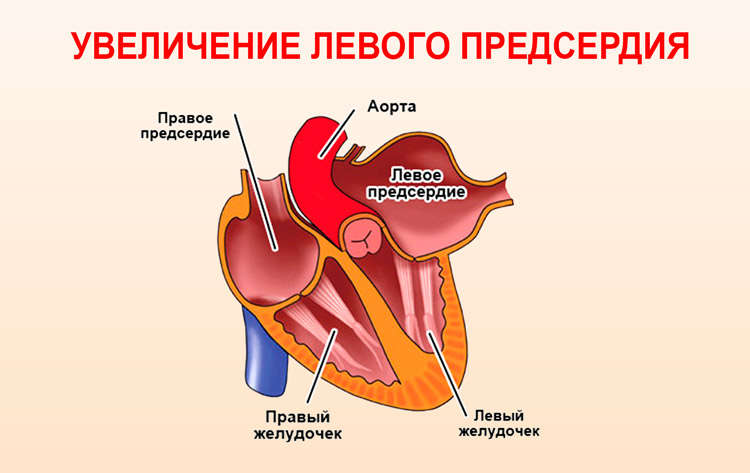
Наше сердце состоит из четырех частей: двух желудочков и двух предсердий. Кровь, попадая в сердце, совершает малый круг кровообращения.
В левое предсердие поступает кровь, наполненная кислородом, откуда она перетекает в левый желудочек через клапан, который соединяет эти две камеры левой половины сердца – митральный. Но бывает, что этот процесс в силу различных причин нарушается, и тогда развивается патологическое состояние, требующее медицинского вмешательства.
Содержание
Специфика и причины нарушения
После того как кровь из левой верхней камеры попала в нижнюю, клапан, соединяющий сосуды, закрывается, чтобы не дать крови вернуться. В случае же нарушения этой системы часть крови может остаться в полости левой предсердной камеры, к ней добавляется новая порция, стенки камеры растягиваются, объем увеличивается, и это грозит уже осложнениями и проблемами со стороны работы сердца.
Расширение полости, увеличение объема левой верхней сердечной камеры называется дилатация левого предсердия (ДЛП). Человек зачастую даже не знает, что это такое и не чувствует никаких изменений состояния, так как заболевание почти всегда протекает бессимптомно и обнаруживается, как правило, случайно, в ходе очередного общемедицинского осмотра.
Для того, чтобы узнать о специфике этой коварной болезни и методах борьбы с ней, нужно прежде всего разобраться в причинах. А спектр их на самом деле достаточно широк:
- заболевания двустворчатого клапана – его провисание или сужение (эти патологии являются самыми распространенными);
- узкий проход аорты;
- гипертоническая болезнь;
- осложнения вследствие инфекционных и вирусных поражений организма (ангина, скарлатина и др.);
 тяжелые нарушения сердечного ритма (аритмия, тахиаритмия, фибрилляция желудочка);
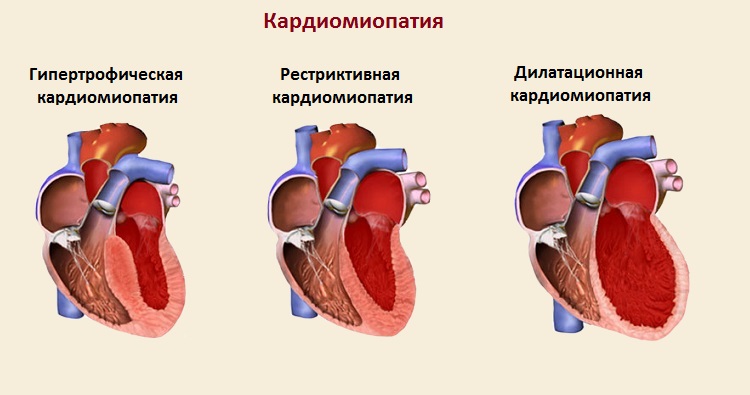
тяжелые нарушения сердечного ритма (аритмия, тахиаритмия, фибрилляция желудочка);- патологии сердечной мышцы (кардиомиопатии различной этиологии);
- онкологические поражения миокарда;
- различные сердечные пороки, а также генетические факторы;
- интенсивные занятия спортом и физическим трудом;
- состояния интоксикации, вызванные отравлением алкоголем или токсическими веществами.
Специфическими признаками, которые являются частыми причинами данного патологического состояния, являются пролапс и стеноз митрального клапана. В случае пролапса клапан неплотно перекрывает отверстие, и часть крови перетекает обратно. Если речь идет о стенозе, то кровь не имеет возможности свободно перетекать из одной части сердца в другую. Оба состояния приводят к перерастяжению стенок камеры.
Классификация
Согласно основным причинам, вызвавшим патологию, дилатацию разделяют на:
- тоногенную;
- миогенную.
Тоногенная деформация развивается под действием повышенного давления в камере из-за возросшего количества крови, наполняющей его полость. Очень часто такому состоянию сопутствует патологическое увеличение миокарда.
О миогенной речь идет, когда налицо имеются собственно заболевания миокарда, – вследствие различных болезней сердца функция сокращения сердечной мышцы ослабевает. Такая дисфункция, как правило, уже необратима.
К сожалению, специфических симптомов, определяющих именно ДЛП, не существует. Обычно заболевание отягощено сопутствующими патологиями, или же оно является сопутствующим признаком другой болезни. Поэтому специалисты говорят о коварности дилатации – она может быть одновременно и причиной, и следствием нарушений в работе ССС.
Проявления и диагностические процедуры
Очень часто дилатация обнаруживается у людей, профессионально занимающихся спортом или тяжелым физическим трудом. При этом пациенты не имеют никаких жалоб на самочувствие. Такое явление в медицине называют «тренированным сердцем». Вследствие регулярных нагрузок все камеры его расширяются, а стенки утолщаются.
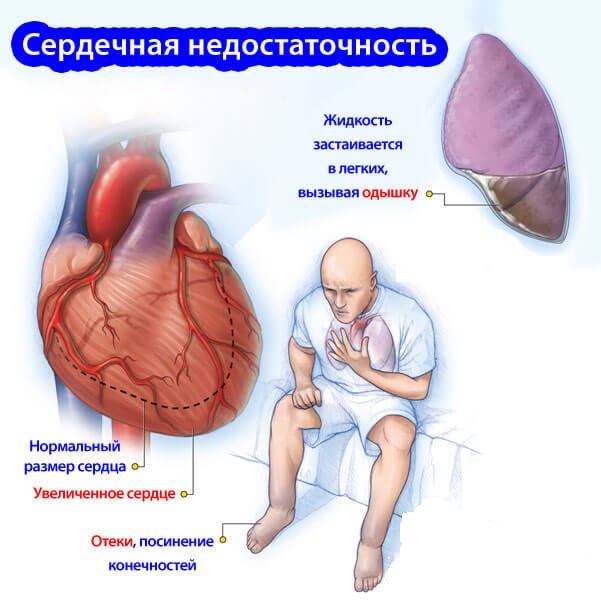
Но пренебрегать лечением не стоит, ведь рано или поздно резервы истощатся, и разовьется сердечная недостаточность, а тогда уже присоединится и симптоматика.
Характерными симптомами при данной патологии являются:
- нарушения дыхания – одышка, которая появляется даже в спокойном состоянии;
- кашель, иногда даже с кровью;
- давящие боли в области грудной клетки;
- нарушения сердечного ритма;
- слабость во всех частях тела;
- избыточная потливость;
- посинение кожных покровов в области носогубного треугольника;
- отеки нижних конечностей.
При появлении всех этих симптомов обычно состояние больного уже очень тяжелое и требует безотлагательной госпитализации. Ведь есть угроза серьезных осложнений. Увеличенная в объеме сердечная камера при дальнейшем прогрессировании может стать причиной сбоев в работе сердца и привести к следующим заболеваниям:
- недостаточности сердечной мышцы и двустворчатого клапана;
- несинхронной работе отделов сердца (фибрилляции);
- нарушению ритма сердца;
- тромбозу и тромбоэмболии;
- инфекционным заболеваниям миокарда.
Но говорить о диагнозе, основываясь только на одних лишь симптомах, было бы неправильно. И для того, чтобы не ошибиться, врач назначает дополнительные исследования:
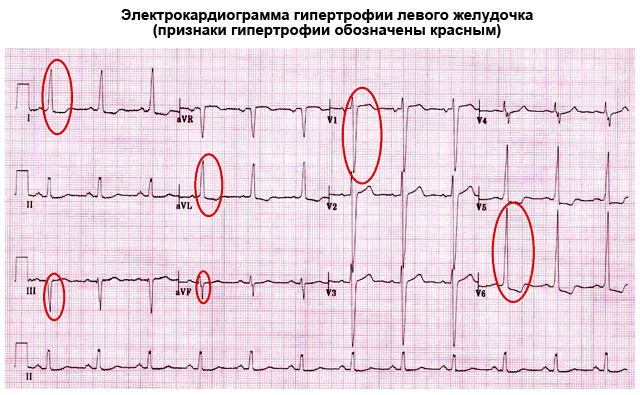 электрокардиограмму — при расшифровке на дилатацию указывает конфигурация зубца Р в отведениях I, II, aVL, V5, V6, ЭОС горизонтальная или с отклонением в левую сторону;
электрокардиограмму — при расшифровке на дилатацию указывает конфигурация зубца Р в отведениях I, II, aVL, V5, V6, ЭОС горизонтальная или с отклонением в левую сторону;- эхокардиограмму — метод, с помощью которого можно максимально точно диагностировать увеличение предсердий или желудочков, а также толщину сердечной мышцы и выяснить, в каком состоянии клапаны;
- эхокардиограмму с допплером — используется для того, чтобы оценить функцию сокращений и определить количество крови, забрасываемой назад;
- рентген-исследование — на снимке можно увидеть выпячивание ушка левого предсердия, усиленную визуализацию сосудистой сетки, левый бронхиальный ствол может быть немного смещен кверху.
Лечебные мероприятия
Если диагноз поставлен, но патология не приносит ощутимого неудобства, никак себя не проявляет, и не выявлено никаких нарушений в работе остальных органов и систем организма, то в таком случае необходимости в специальных лечебных мерах нет.
Пациента просто ставят на учет к кардиологу с обязательным врачебным контролем один раз в год. В случае же обнаружения причин, приводящих к дисфункции работы сердца, и в частности левой его части, предпринимаются меры по их возможной ликвидации или корректировке.
На определение и выбор схемы терапии влияет именно заболевание, послужившее причиной образования дилатации. Зачастую назначают такие группы лекарств:
 антиаритмические (Метопролол, Празозин, Аденозин);
антиаритмические (Метопролол, Празозин, Аденозин);- препараты для лечения сердечной недостаточности (Коргликон, Дигоксин, Целанид, Медилазид);
- антиангинальные (Сустак, Молсидомин);
- препараты, препятствующие свертыванию крови (Курантил, Варфарин);
- снижающие давление (Каптоприл, Эналаприл);
- мочегонные средства (Фуросемид, Гипотиазид).
Если медикаментозная терапия не дает результатов, а также в случае серьезных ощутимых изменений в состоянии организма пациента показано хирургическое лечение – установка кардиостимулятора или, в некоторых случаях, даже пересадка сердца.
Сама по себе ДЛП не представляет очень серьезной проблемы. Пациенты с умеренно выраженными симптомами могут прожить с ней всю жизнь или достигнуть полного выздоровления, начав вовремя лечение. Но это только в тех случаях, когда своевременно выявлена и устранена причина.
Однако, к сожалению, очень часто патологию диагностируют слишком поздно, заболевание приобретает хроническую форму, развивается сердечная недостаточность, образуются тромбы – это рано или поздно приводит к летальному исходу. Именно поэтому целесообразно абсолютно всем категориям населения и возрастным группам регулярно проходить медицинский осмотр и проводить диагностику, а именно ЭКГ.
Очень важно помнить, что наше сердце, как и любой другой орган, требует бережного отношения к себе, тем более если уже имеется патологическое состояние.
Избежать проблем в будущем и улучшить положение прямо сейчас поможет здоровый образ жизни, избегание излишних физических нагрузок, отказ от перееданий и употребления тяжелой пищи, частое пребывание на свежем воздухе, здоровый сон и, конечно же, соблюдение рекомендаций врача.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология