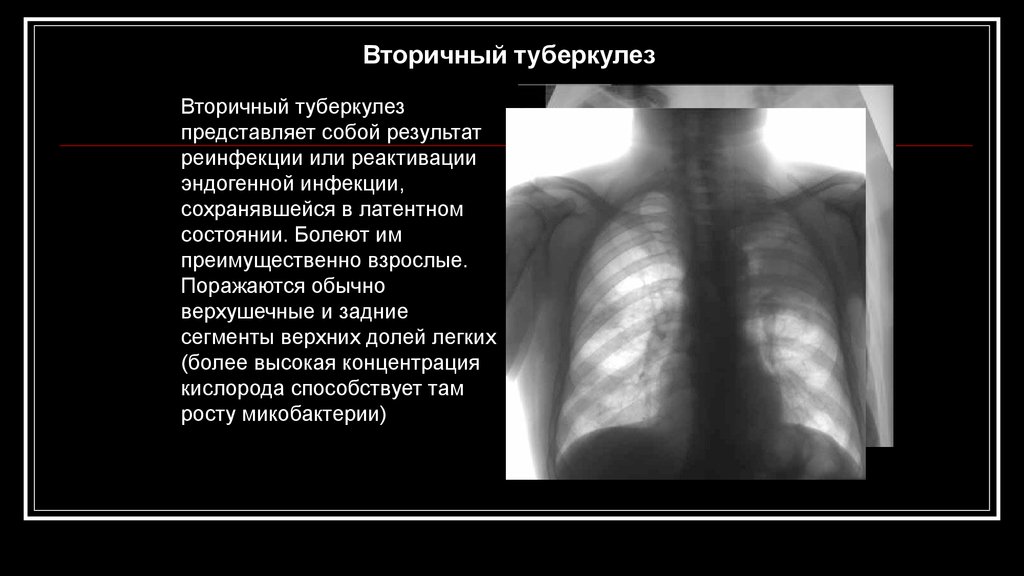
Однажды попав в человеческий организм, палочка Коха остается в лимфоузлах средостения навсегда, даже если не проявляет вредоносную активность. Стойкость и жизнеспособность микобактерий приводит к тому, что даже, казалось бы, излечившись, человек не может быть уверен, в том, что патологический процесс не запустится вновь, под влиянием неблагоприятных факторов внешней среды или из-за губительных привычек самого пациента. Такое повторное развитие инфекции называется вторичным туберкулезом, который может поражать легкие или иметь внелегочную форму.
Содержание
Причины вторичного поражения тубинфекцией
Болезнь обычно развивается у сенсибилизированных пациентов, ранее уже перенесших туберкулез (ТБ), несмотря на наличие специфического иммунитета.
К двум основным предпосылкам относят:
- Экзогенные факторы (массивная суперинфекция – повторный контакт с микобактериями).
-
Эндогенные факторы, то есть возобновление инфекционного процесса в первичном очаге из-за:
- снижения иммунитета;
- неправильного питания, стресса, курения, злоупотребления алкоголем;
- сопутствующих хронических заболеваний;
- тяжелой экологической обстановки.
Чаще всего рецидив туберкулеза регистрируется у мужчин 40-60 лет, так как эта категория людей зачастую ведет нездоровый образ жизни и имеет склонность к вредным привычкам, а организм в силу возраста уже не справляется с нагрузкой.
Механизм развития болезни
Характерным для данного заболевания является:
- поражение I-II сегмента и преимущественно правого легкого;
- внутриканальцевое распространение по бронхам;
- контактный путь (из очага поражения в прилежащие ткани).
Патология в своем повторном развитии может протекать по экссудативному типу или продуктивным образом. В первом случае в окружности первичного очага:
- образуется перифокальное воспаление, которое со временем может перерасти в казеозный некроз;
- нарушается работа сосудов микроциркуляторного русла (повышение капиллярной проницаемости, развитие внутриклеточного отека и вымывание отечной жидкостью сурфактанта, секреция которого регулирует количество клеток-защитников (макрофагов);
- увеличивается количество лимфоцитов в периферийных отделах.
Для продуктивных тканевых реакций характерны такие процессы:
- активизация клеточного иммунитета;
- лимфоидная инфильтрация;
- усиление коллагенообразования;
- макрофаги активно производят и накапливают лизосомные ферменты;
- образуются гигантские многоядерные клетки Пирогова-Лангханса, осуществляющие синтез гидролитических и дыхательных ферментов;
- образуется гранулема — продуктивное воспаление.
Преобладание гранулематозной тканевой реакции говорит о сильной защитной функции организма и затихании инфекции.
Симптоматика
Симптомы рецидива туберкулеза легких разнообразны и во многом зависят от формы болезни. Некоторым разновидностям заболевания присущи бессимптомное протекание или наличие малого количества слабых проявлений. Другие характеризуются достаточно яркой клинической картиной. Тем не менее можно выделить ряд признаков, включающих в себя легочные проявления и симптомы общей интоксикации:
- покашливание, а по мере развития заболевания — влажный кашель со скудной, негнойной мокротой;
- хрипы, выявляемые при выслушивании;
- укорочение перкуторного звука (говорит об обширном поражении);
- кровохаркание;
- одышка;
- повышение температуры тела;
- гипергидроз;
- снижение аппетита;
- утомляемость;
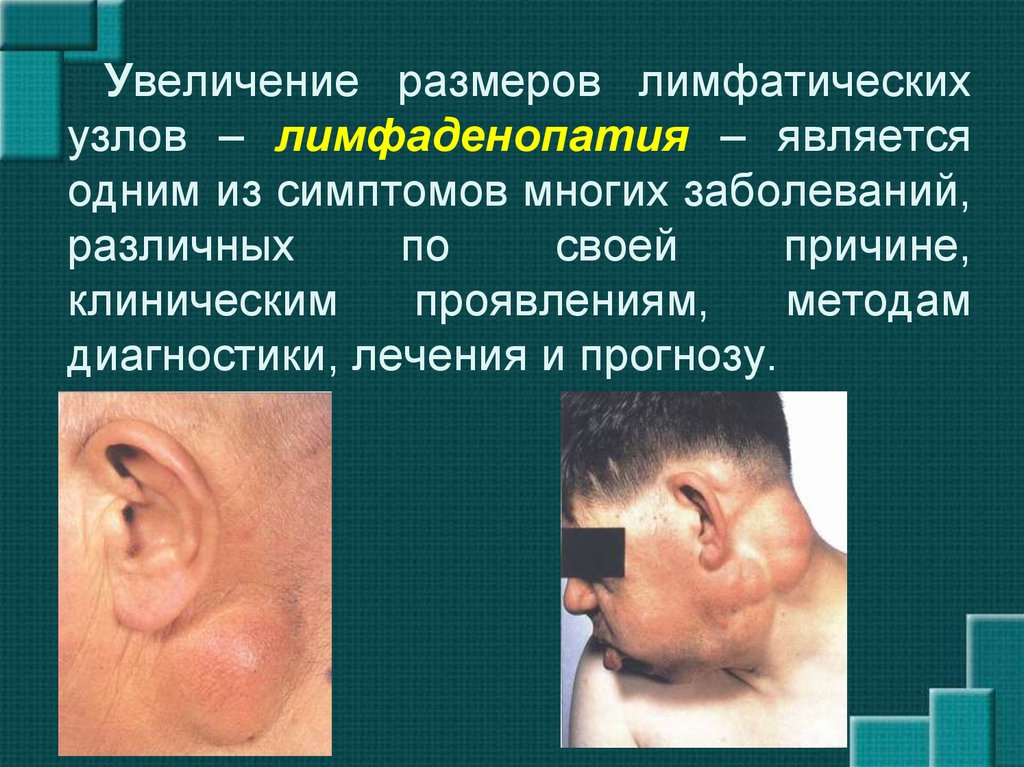
- увеличение лимфоузлов.
Все вышеперечисленные нарушения свойственны и первичному туберкулезному комплексу, поэтому обычно сложно дифференцировать его с повторным заражением.

Формы вторичного туберкулеза
Для вторичного туберкулеза легких характерна этапность течения, перетекание из одной формы в другую. То есть в данном случае формы являются фазами заболевания. Насчитывают 8 таких форм-фаз:
- Острый очаговый (мягкоочаговый) ТБ. Начальная стадия, при которой происходит экссудативный процесс образования небольших (до 10 мм) очагов воспаления (известные как очаги Абрикосова, по имени ученого, впервые их описавшего). Протекает бессимптомно или с малым количеством проявлений. При должном уходе и лечении очаги обызвествляются, превращаясь в кальцинаты.
- Фиброзно-очаговый ТБ. Еще называется хроническим, потому что часто возникает как вспышка частично зажившего остроочагового воспаления. Особое значение в этом процессе придается очагам Симона (более старые и небольшие, возникшие вследствие гематогенного отсева после первичной инфекции) и очагам Ашоффа-Пуля (более крупным, представляющим собой фиброзные или гиалиновые капсулы).
-
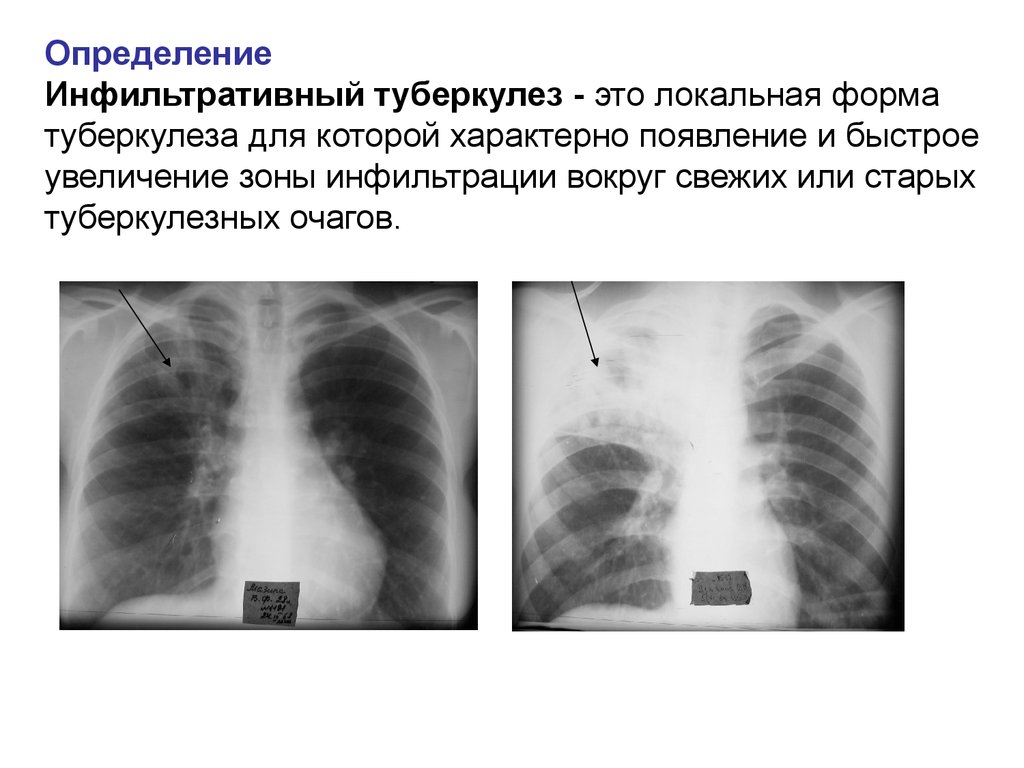
Инфильтративный ТБ. В результате прогрессирования мягкоочагового или обострения хронического заболевания начинается образование очага экссудации – инфильтрата, размерами от 1 см (малые инфильтраты) до 6 и более сантиметров (распространенные инфильтраты). Инфекция реактивируется из верхушечных отсевов, распространяясь лимфобронхогенным образом. В дальнейшем таких очагов появляется все больше, они сливаются, приводя к распаду (разрушению тканей).
Для данной формы характерно более острое течение, чем для двух предыдущих (лихорадка, боль в груди, выделение слизисто-гнойной мокроты). Различают несколько видов инфильтратов, от бронхолобулярных и круглых, протекающих без ярко выраженных симптомов до перисциссурита и лобита с тяжелой клинической картиной.
- Казеозная пневмония. Последствие прогрессирования инфильтрационного ТБ. Проявляется пиретической лихорадкой с большими перепадами между температурой тела утром и вечером, резким упадком сил, кашлем с мокротой, стойкими влажными хрипами. В старину это состояние называлось «скоротечной чахоткой». Казеозной пневмонии обычно сопутствует срыв иммунитета в связи с сопутствующими заболеваниями (например, диабетом).
- Туберкулема. Это округлое, четко очерченное образование представляет собой очаг казеоза более 1 см, окруженный капсулой, и является своего рода инволюцией инфильтрата. Обычно встречается у пациентов с высоким специфическим иммунитетом. При рентгенологическом исследовании важно дифференцировать туберкулему с опухолью. Туберкулема имеет довольно благоприятный прогноз и неяркую клиническую картину.
- Острый кавернозный ТБ. Характеризуется образованием каверны (полости) на месте инфильтрата или туберкулемы, вследствие их прогрессирования и омертвения тканей.
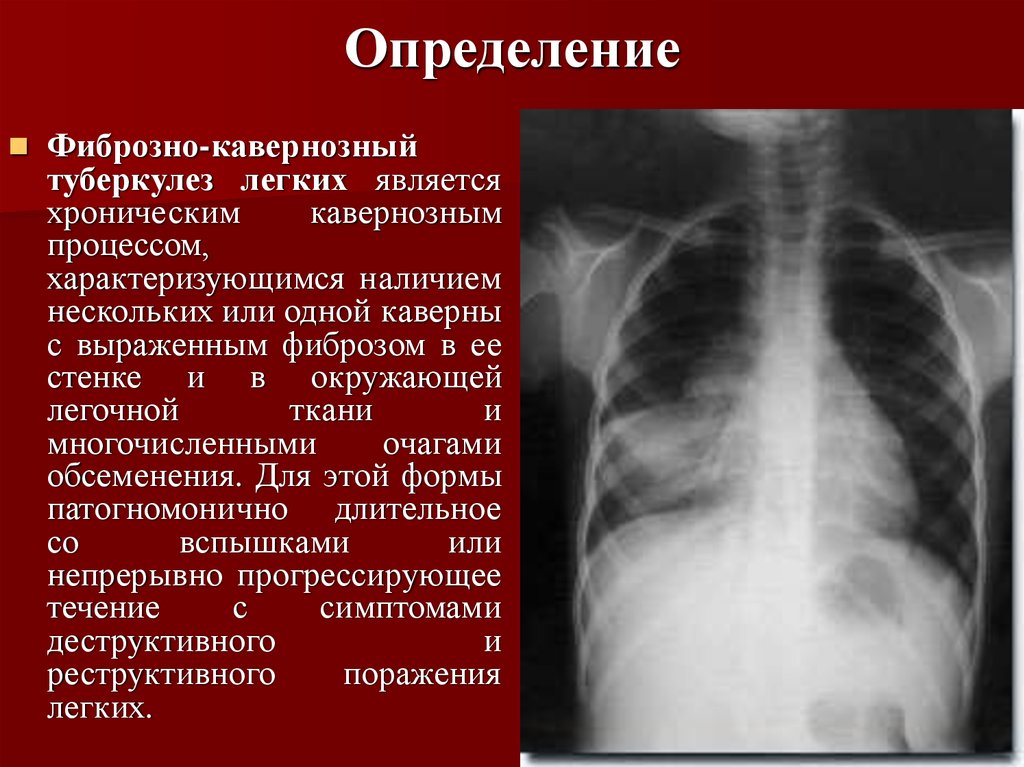
- Фиброзно-кавернозный ТБ. Этот процесс является хроническим, каверна обрастает соединительной тканью, ухудшается дренажная функция бронха, и воспаление постепенно переходит на нижние уровни и далее — в противоположное легкое. Благодаря своевременному лечению можно не допустить разрастания каверны или хотя бы замедлить уже начавшийся процесс. При отсутствии надлежащей терапии фиброзно-кавернозный ТБ, некоторое время протекающий в малосимптомной форме, приводит к серьезным осложнениям (легочному кровотечению, кардио-пульмонарной недостаточности, ателектазу, амилоидозу).
- Цирротический ТБ. Это фаза фиброзно-кавернозного ТБ, выражающаяся в мощном развитии соединительной ткани, уменьшении пораженного легкого, утолщением плевральных листков, деформации бронхов и развитии бронхоэктазий. Характерный симптом – частое кровохаркание из-за нарушения кровеносных капилляров, одышка, тахикардия, деформация грудной клетки.
Диагностика
Комплекс диагностических мероприятий включает в себя обязательный минимум и дополнительные верификационные процедуры. Обязательные методы исследования включают в себя:
- сбор жалоб и анамнеза;
- физикальные методы;
- трехкратное исследование мокроты;
- рентген грудной клетки;
- общеклинический анализ крови и мочи.
Если у пациента в анамнезе уже имеется первичный туберкулез, туберкулинодиагностика не имеет смысла, реактивация старого очага очевидна.
В противном случае проводится проба Манту или Диаскинтест, а также анализ крови на антигены микобактерий туберкулеза.
Для подтверждения той или иной формы и дифференциации с другими заболеваниями (например, раком легких, плевропневмонией, инфарктом легкого, пневмотораксом) используются такие процедуры:
- катетеризационная биопсия;
- пробная торакотомия;
- бронхоальвеолярный лаваж;
- транстрахеальная и трахеобронхиальная пункция;
- плевроскопия;
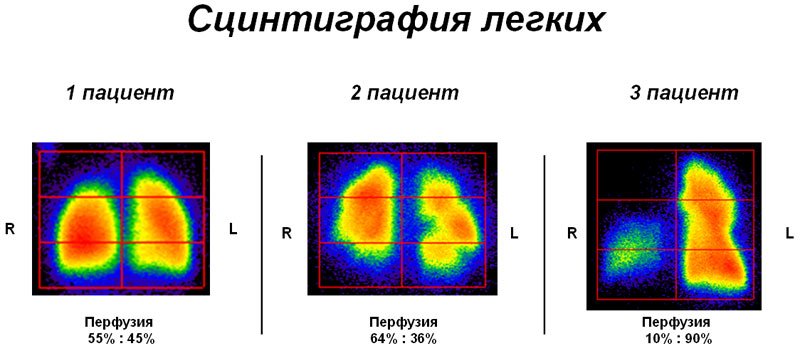
- радиоизотопная сцинтиграфия легких и внутригрудных лимфоузлов.

Лечение и профилактика
Лечение реактивированного ТБ включает в себя:
- химиотерапию (режим приема антибактериальных средств по схеме DOTS зависит от формы заболевания);
- использование противовоспалительных и десенсибилизирующих препаратов;
- коллапсотерапию;
- физиотерапию;
- хирургическое вмешательство (резекция пораженной части) в случае неэффективности антибиотикотерапии, а также при диагностических сомнениях между туберкулемой и злокачественной опухолью.
Безусловно, лучше предотвратить болезнь, чем лечить ее дорогостоящими и небезвредными методами. Как не заболеть туберкулезом повторно? Нужно проводить как первичную (для людей, имеющих контакт с больными), так и вторичную профилактику (для инфицированных микобактериями людей).
Следует также обратить особое внимание на уменьшение факторов эндогенного воздействия:
- избавление от вредных привычек;
- правильное питание;
- двигательная активность;
- своевременное лечение хронических болезней;
- минимизация стрессов.
Повторное развитие туберкулеза возможно у любого, кто перенес первичное инфицирование. Возобновление воспалительного процесса происходит как под влиянием внешней среды (контакт с больным открытой формой), так и вследствие неправильного образа жизни, тяжелой экологической обстановки. Симптоматика болезни схожа с первичным туберкулезом. Медицинский прогноз зависит от разновидности заболевания, которое может как затрагивать небольшую часть легкого, не обладать ярко выраженными симптомами и поддаваться лечению, так и протекать в острой форме, имея необратимые последствия. Успех лечения зависит от точности диагностики и своевременного начала антибактериальной терапии.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология