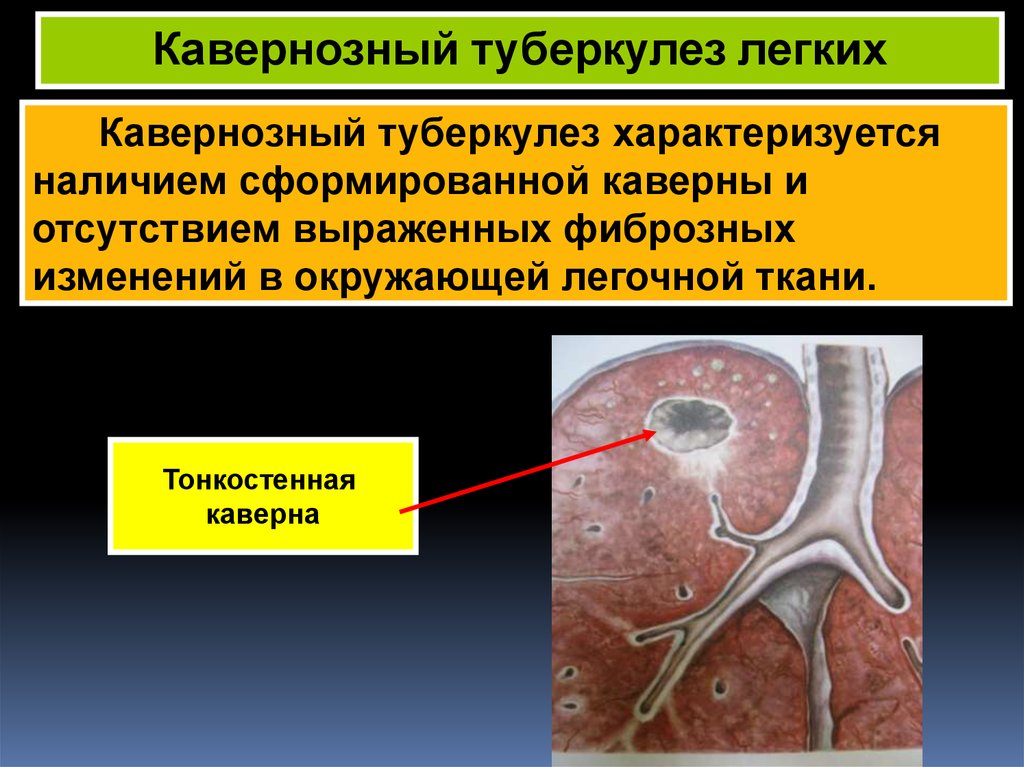
Данная форма туберкулеза легких – это стадия заболевания от момента растворения защитной оболочки туберкулемы до возникновения фиброза легочных тканей. Ее спецификой является появление патологической капсульной каверны в месте отторжения казеозных масс. Развитие кавернозного туберкулеза возможно при осложнениях диссеминированной и очаговой форм заболевания или при первичном инфицировании.
Содержание
Специфика патологии
Возбудители туберкулеза – патогенные кислотоустойчивые микобактерии Mycobacterium tuberculosis. На их вирулентность влияют факторы внешней среды и состояние человека, подвергшееся бактериальной агрессии.
Туберкулез чаще поражает верхние доли легких за счет их окисленности, которая благоприятно влияет на развитие микобактерий. Размножение Mycobacterium tuberculosis способствует развитию специфического «холодного» туберкулезного воспаления гранулематозного характера, образующего многочисленные инкапсулированные казеозные фокусы – туберкулемы, склонные к распаду.
Фаза распада – это начало деструктивного процесса, возникновение которого обусловлено нарушением изолированности туберкулемы и образованием некротических тканей. Это образование еще называется казеозным некрозом. При наличии сообщения с бронхами, сухие массы казеоза расплавляются под воздействием протеолитических ферментов и отторгаются. В местах отторжения остаются капсульные полости, состоящие из трех слоев:
- Неотторгнувшиеся казеозные массы.
- Специфические грануляции.
- Фиброз.
Вопрос о том, как именно происходит разжижение казеоза остается открытым. В современных работах наряду с воздействием ферментов, рассматривается влияние иммунобиологического процесса с включениями аутоагрессии.
Еще в прошлом столетии туберкулез назывался «скоротечная чахотка». Настолько велика была скорость образования каверны в легких, что это почти невозможно было вовремя диагностировать. Из-за скоротечности процесса деструкции туберкулемы распадались практически одновременно, образовывали слитую патологическую капсульную полость, и человек умирал. Современная медицина, применяя коллапсотерапию и химиопрепараты, добилась увеличения кавернозного периода до нескольких лет.
Классификация и формы
Правильное определение вида заболевания и степени поражения обуславливает правильный выбор и эффективность методики лечения, а также позволяют спрогнозировать исход терапии.
Выделяют классификацию заболевания по характеристикам каверн:
- Капсулированный.
- Фиброзный.
- Распадающийся.
- Эластический.
- Санированный.
Важную роль на течение болезни оказывают размеры каверн, которые могут быть:
- малыми (до 2 см);
- средними (до 5 см);
- большими (больше 5 см).
Данное заболевание может протекать одной из характерных для него форм. Эта патология – это заражение вторичного типа, но может начаться при первичном инфицировании. Эта форма является активным, то есть открытым подтипом туберкулеза. Причина распада туберкулемы с последующим образованием каверны индивидуальна. Это затрудняет диагностику и прогнозирование туберкулеза.
В какой форме будет протекать заболевание определить тяжело, так как в каждом отдельном случае наблюдается различный ход развития болезни. В одном случае возникновение воспаления вызывает экссудацию, которая, несмотря на обширность, в итоге рассасывается, не нанося особого вреда. В другом, при аналогичном воспалении, – сразу начинается казеозный некроз тканей, распад и отторжение казеоза.
Одних пациентов туберкулемы могут долгое время не беспокоить. У других сразу распадаются, запуская механику казеозного отторжения. Бывают случаи, когда диссеминированная форма заболевания со вспышками разной интенсивности длится годами, поражая ткани легких и распространяясь на весь организм, не вызывая казеозного некроза ткани. В других ситуациях диссеминированный туберкулез сразу переходит в кавернозную форму.
Очаговой форме заболевания свойственно ограниченное протекание процесса с высокой вероятностью стабилизации состояния больного. Но в некоторых случаях кавернозная форма начинается уже на стадии появления очагов.
Причины формирования
Mycobacterium tuberculosis не вырабатывают экзотоксины, стимулирующие защитный фагоцитоз. Поэтому момент инфицирования проходит незамеченным. Попав в кровоток, микобактерии разносятся по всему организму и локализуются в органах с наиболее развитой микроциркуляцией, в основном, в легких, где заметно увеличивают свою популяцию. Именно факт их значительного скопления запускает фагоцитоз. Часть патогенной микрофлоры обезвреживается и выводится из организма.
Патогену противостоят:
- полинуклеарные лейкоциты (не эффективны);
- макрофаги (обезвреживаются микобактериями путем нарушения функции лизосом);
- макрофаги, взаимодействующие с лимфоцитами (формируют клеточный иммунитет);
- клетки Лангханса (участвуют в ограничении зоны воспаления).
Клетки, зараженные Mycobacterium tuberculosis, изолируются от здоровых тканей кальциевой оболочкой путем рубцевания, образуя первичный очаг. Замурованные таким образом микобактерии, не влияют на функционирование организма. Но обострение воспаления в таких очагах или повторное заражение вызывает растворение защитной оболочки.
Начинается вторичный туберкулез, который провоцирует увеличение очагов и распад, при котором образуются некрозные казеозные массы. На месте отторжения казеоза остается каверна. Некрозная ткань выводится с мокротой. Открытие очага становится причиной распространения инфекции.
Поскольку заражение происходит аэрогенно, пациенты становятся заразны. Определить, насколько кавернозный туберкулез легких заразен или нет в том или ином случае, может врач после проведения обследования.
Характерные симптомы
Симптоматика туберкулеза меняется при его трансформации в кавернозную форму, после нарушения изоляции инкапсулированного казеозного фокуса (туберкулемы), и приобретает характерные признаки фазы распада. Среди них выделяют:
- кашель с мокротой;
- хрипы в легких при аускультации;
- кровохарканье;
- бактериовыделение.
Эти симптомы были ярко выраженными до изобретения и внедрения в лечебную практику антибактериальных препаратов, что хорошо описано в медицинских лекционных материалах того времени. Сильный постоянный кашель с выделением мокроты был ведущим симптомом «скоротечной чахотки» прошлого столетия.
На сегодняшний день кашлевый синдром при туберкулезе не носит такого выраженного характера, и период его проявления довольно сильно сократился. Курящий человек, например, может не отличить «кашель курильщика» от симптома начинающегося туберкулеза и не обратить на него никакого внимания. Количество мокроты, по сравнению с клиническими проявлениями туберкулеза в прошлом, снизилось. Отмечаются трудности с выслушиванием хрипов на данном этапе заболевания.
Кровохарканье тоже бывает не у всех и может характеризоваться разной интенсивностью. Появление этого симптома может быть связано:
- с артериальной аневризмой;
- с бронхиальным варикозным расширением вен;
- с разрушением сосудов стенки каверны.
Наличие всех симптомов одновременно наблюдается реже, чем в половине диагностированных случаев. Выявление в материалах для анализа Mycobacterium tuberculosis подтверждает диагностирование заболевания.
Для вспышки характерен слабо выраженный синдром интоксикации:
- повышение температуры тела;
- возникающая слабость;
- снижение аппетита.
Таким образом, открытие антибактериальных химиопрепаратов, с одной стороны снизило интенсивность проявления симптомов распада, с другой – продлило длительность протекания этого периода.
Диагностика заболевания
При подозрении на данную форму туберкулеза необходимо пройти обследование у фтизиатра и пульмонолога, и сдать обязательные анализы в лабораторию.
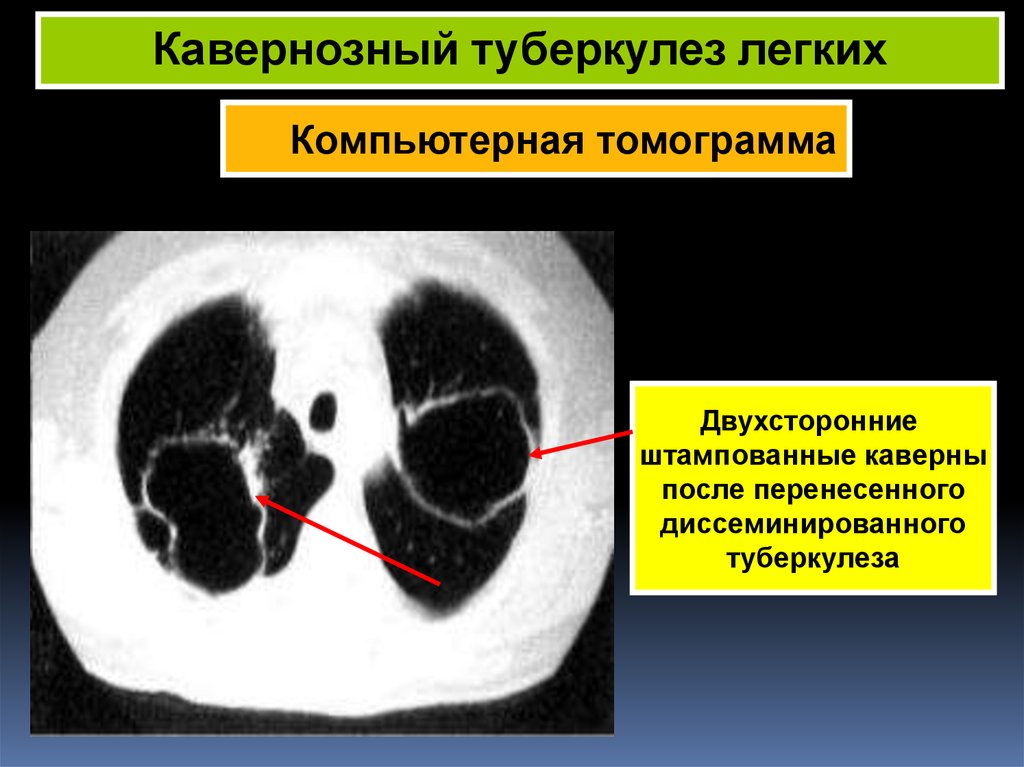
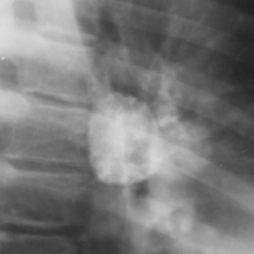
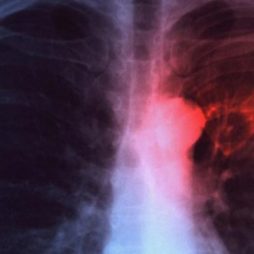
Ведущим в выявлении патологии является рентгенологический метод, в частности – томография. На рентгенограмме грудного отдела диагностируются легочные каверны первой доли (апикальный и задний сегменты) и верхней части нижней доли. Более чувствительной к обнаружению капсульных полостей является компьютерная томография.
Использование методов, позволяющих оценить эластичность ткани легких, позволяет прогнозировать возможность заживления капсулярной полости. Распространенными являются ригидная и эластическая каверны. Наличие в легких фиброзных полостей характерно для больных, проходящих регулярные курсы лечения химиотерапией.
Методы лечения и восстановления
Пациент подлежит немедленной госпитализации. В случае выявления алкогольной или наркотической зависимости, ему показана детоксикация до начала прохождения курса химиотерапии. Основные требования к лечению этого заболевания:
- непрерывность в течение полугода в условиях стационара;
- многокомпонентность (от 3 лекарств и выше) противотуберкулезных препаратов.
Дополнительно показана физиотерапия, дыхательная гимнастика и иммунопрепараты. При неэффективности медикаментозного лечения необходимо оперативное вмешательство для удаления пораженной части легкого.
Классической схемой лечения туберкулезной каверны считается трехкомпонентная:
- Стрептомицин.
- Изониазид.
- Парааминосалициловая кислота (ПАСК).
 Применение четырехкомпонентной схемы лечения связано с повышением резистентности Mycobacterium tuberculosis. Лечение проводится следующими препаратами:
Применение четырехкомпонентной схемы лечения связано с повышением резистентности Mycobacterium tuberculosis. Лечение проводится следующими препаратами:
- Рифабутин \ Рифампицин.
- Стрептомицин \ Канамицин.
- Изониазид \ Фтивазид.
- Пиразинамид \ Этионамид.
В пятикомпонентную схему включаются производные фторхинолона, например, Ципрофлоксацин. Если не помогает такая химиотерапия, применяют Циклосерин, Капреомицин и другие препараты второй линии.
Пациентам также рекомендована бронхоскопия, потому что эндобронхит мешает заживлению каверн, нарушает проходимость бронха, может спровоцировать появление феноменов «раздутой» и «растянутой» каверны. С таким сопутствующим заболеванием тактика терапии дополняется применением аэрозолей и эндобронхиальными вливаниями.
Оперативное вмешательство показано при:
- наличии открытых каверн с бактериовыделением после курса химиотерапии;
- кровотечении из капсульных полостей, если есть угроза для жизни;
- невозможности рубцевания толстостенных каверн;
 реактивации деструкции;
реактивации деструкции;- выявлении ригидных и фиброзных каверн;
- значительных размерах очагов;
- рубцовых стриктурах;
- атипичных Mycobacterium tuberculosis;
- невыявленной лекарственной устойчивости;
- эмпиеме плевры;
- коллапсе легкого;
- подозрении на новообразование.
При положительной динамике заживления туберкулезных полостей вопрос о проведении резекции переносится. Для таких пациентов показано проведение патогенетического лечения. Отказаться от оперативного вмешательства стоит, если есть прямые противопоказания или замечено формирование абациллированной каверны.
Карантин соблюдается до прекращения выявления Mycobacterium tuberculosis в трехкратных мазках мокроты.
Продолжительность карантинного периода индивидуальна и продолжается от 2 месяцев до года. Она зависит от места локализации патологических полостей и их связи с бронхами. Большую роль в стабилизации состояния играет индивидуальный иммунитет. Продлевает терапию и то, что Mycobacterium tuberculosis могут проявлять резистентность к применяемым препаратам. Наличие сопутствующих заболеваний и осложнений также могут увеличить срок карантина.
Для пациентов главным фактором нормализации общего состояния является набор массы тела. Для этого важно интенсивное питание согласно рекомендованной диете. Необходимо проведение коррекции гиповитаминоза, анемии и лейкопении. Недопустимо употребление алкоголя и наркотических веществ. Положительно влияет на восстановление после химиотерапии или операции санаторное лечение на горных курортах или гипербарическая оксигенация.
Риски, прогноз и профилактика
При неправильно подобранном лечении возможна трансформация формы, поддающейся лечению, в медикаментозно-резистентную форму туберкулеза. Прогноз при отсутствии терапии:
- 50% смертность (в течение двух лет);
- 50% хроническая форма.
В результате эффективного медикаментозного лечения капсульная полость закрывается:
- рубцом;
- очагом;
- псевдотуберкулемой;
- кистой.
При кавернозном туберкулезе актуальна санитарная профилактика. Пациент с бактериовыделением должен быть изолирован, а места его нахождения должны правильно и регулярно дезинфицироваться.
Пациент с диагностированным кавернозным туберкулезом нуждается в экстренном лечении. Выздоровление или стабилизация состояния возможна при правильно подобранной своевременной терапии и ответственном сотрудничестве со стороны пациента.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология