По данным мировых исследований, примерно каждый третий человек на планете инфицирован туберкулезной палочкой. Каждый год врачи регистрируют около 8 млн новых случаев заражение туберкулезом и 1,5 млн смертей. Наиболее опасными считаются постоянные или периодические бактериовыделители. Это люди, которые выделяют в окружающую среду туберкулезную палочку, от чего являются эпидемиологически опасными для окружающих.
Среди разнообразия форм туберкулеза наиболее опасным является диссеминированный туберкулез, который составляет около 19-25% из всех случаев туберкулезной инфекции и около 3% всех смертельных исходов.
Содержание
Специфика диссеминированного туберкулеза
Данная патология является клинической формой туберкулеза, которая характеризуется возникновением нечетких, рассеянных туберкулезных очагов. Возникновение и течение связаны с распространением туберкулезной инфекции по гематогенным (по крови) и лимфогенным (по лимфе) путям. Этим объясняется многообразие клинических проявлений, трудности распознавания и различные исходы этих форм.
Типичным проявлением являются туберкулезные бугорки. Им предшествуют некроз стенок сосудов, появление очагов кровоизлияний и эндотромбофлебитов. Если инфекция распространяется через кровь, развивается интерстициальный склероз, ведущий к формированию фиброзной ткани и развитию эмфиземы.
Бронхи деформируются и появляются бронхоэктазы. Из-за специфического поражения сосудов в дальнейшем происходит их сужение и облитерация (закупорка). Все эти патологические процессы ведут к нарушениям малого круга кровообращения (который снабжает кровью легкие).
Чаще всего патология развивается после первичного периода туберкулезной инфекции. После лечения остаются остаточные очаги в лимфоидной ткани, которые в дальнейшем распространяются по лимфе, рассеиваясь по всему организму.
Специфика заболевания заключается в следующем:
- Поражение очагового характера.
- Диссеминация двухсторонняя, нередко симметричная.
- Процесс распространяется сверху вниз относительно тела человека.
- В процесс всегда вовлекается ткань легких.
- Очаги располагаются преимущественно в наружных отделах легких.
Виды и формы патологии
В медицинской практике выделяют три формы заболевания. В зависимости от течения заболевание делится на:
- Острое.
- Подострое.
- Хроническое.
Хронический диссеминированный туберкулез легких является гораздо менее благоприятным в отличие от остальных, характеризуется постоянными рецидивами, больные вынуждены проходить лечение в течении всей жизни.
В зависимости от того, какие органы поражены, туберкулез делится на:
- Генерализованный.
- С преобладающим поражением легких.
- С преобладающим поражением других органов.
Генерализованный возникает когда все органы и системы организма обсеменены Micobacterium tuberculosum. Встречается довольно редко. Примерно у 90% инфицированных развивается вид с преобладающим поражением легких.
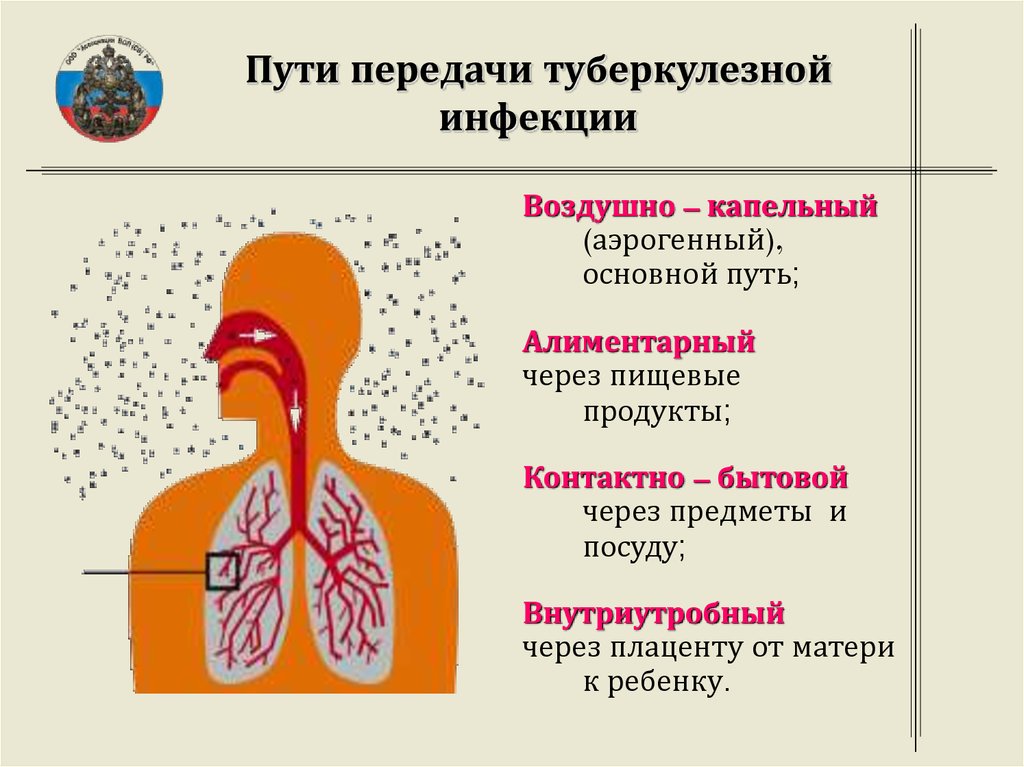
Пути передачи возбудителя
Многие задаются вопросом, заразен или нет данный вид туберкулеза. Данная болезнь является заразной и эпидемиологически опасной. Но речь идет только о тех больных, которые являются бактериовыделителями. Болеющие люди, которые не выделяют в окружающую среду туберкулезную палочку, не являются опасными, контакт с ними не приведет к заражению.
Возбудитель Micobacterium tuberculosum попадает в организм аэрогенным путем, т.е. через воздушную среду. От единичного контакта с больным человеком, как правило, заражение не происходит, организм способен справиться с небольшим количеством бактерий. Но если контакт не единичный, то риск существенно возрастает. Например, родственники больных туберкулезом довольно часто сами заражаются во время ухода за больными.
Помимо аэрогенного, наиболее вероятного (95% всех случаев), существуют и другие пути передачи возбудителя. Это воздушно-пылевой (когда микобактерии оседают на предметы быта, превращая их в зараженные), алиментарный (через зараженные продукты питания, необработанную посуду) и контактный (через поврежденные участки кожи и слизистые оболочки). Помимо этого, беременная женщина является угрозой для заражения плода во время внутриутробного развития.
Заболеет ли человек после контакта с бактериовыделителем – это очень сложный вопрос. По данным ВОЗ только у 5-12% инфицированных развивается туберкулез. Риск заболеваемости повышается с количеством инфицированных частиц во вдыхаемом воздухе, с длительностью пребывания возле бактериовыделителя, и самое важное – от состояния иммунитета.
Причины развития заболевания
Основные факторы развития патологии – это существенное снижение иммунологической защиты организма и ослабление нестерильного противотуберкулезного иммунитета. Чаще всего болезнь возникает у людей с врожденным иммунодефицитом, в период естественной гормональной перестройки организма (у подростков и женщин во время менопаузы), или же у детей, которые не получили вакцину БЦЖ.
Входят в группу риска люди с эндокринными нарушениями, гормональными сбоями, инфекционными заболеваниями, злоупотребляющие алкоголем, принимающие курс антидепрессантов, подверженные аллергическим заболеваниям, а так же страдающие недостатком витаминов.
Если для распространения туберкулезной инфекции лимфогенным путем достаточно просто наличие остаточных явлений в лимфоидной ткани, то с гематогенным путем не все так просто. Патологические состояния, при которых развивается гематогенный туберкулез:
- Бактериемия (когда из активного или же обострившегося туберкулезного очага туберкулезные палочки попадают в ткани недалеко от мелких сосудов).
- Повышение чувствительности тканей и клеток к туберкулезной палочке (организм пытается включить защитные функции, но из-за одного из механизмов этой защиты – повышения проницаемости стенок сосудов — микобактериям гораздо проще попадать из полости сосудов в различные органы).
- Нарушения вегетативной иннервации и расстройства микроциркуляции (происходит замедление кровотока и микобактерии попадают в близлежащие ткани).
Основные симптомы
Основные симптомы заболевания отличаются в зависимости от формы. Для острого и подострого туберкулеза характерны такие признаки:
- Повышение температуры тела до 38,5-39 градусов.
- Появление повышенной потливости.
- Снижение работоспособности, появляется утомляемость и слабость.
- Отсутствие аппетита, резкая потеря веса.
- Усиление симптомов в течение нескольких недель или месяцев.
Возможные внелегочные проявления диссеминированного туберкулеза:
- Охриплость, изменение голоса, болезненность в горле.
- Частые приступы кашля.
- Обильное выделение мокроты.
- Суставные боли.
- Одышка.
- Боли в области почек, легких.
- Кровохарканье.
Хроническая форма возникает после многократных рассеиваний инфекции лимфо- или гематогенными путями у больных, для которых лечение было не эффективным. Признаки, характерные для хронической формы:
 Волнообразное течение с периодами обострения и ремиссий, когда симптомы усиливаются и угасают.
Волнообразное течение с периодами обострения и ремиссий, когда симптомы усиливаются и угасают.- Симптомы общей интоксикации мало выражены (небольшая головная боль, повышается температура до 37,5 градуса, легкое недомогание, затрудненное дыхание и ощущение слабости во время выполнения физической нагрузки).
- Когда патологический процесс переходит в стадию распада легочных альвеол и образовываются деструктивные изменения, симптомы ухудшаются, возможно появление кровохарканья.
- Далее, из-за недостаточного тока крови в малом кругу кровообращения появляются признаки хронического легочного сердца (диффузный цианоз всего тела, одышка).
Особенности течения разных фаз болезни
Течение заболевания отличается в зависимости от его фазы. Выделяют две фазы, которые имеют свои характеристики и симптомы:
-
Данная патология в фазе инфильтрации говорит о прогрессировании заболевания. Образуются воспалительные очаги, к которым направляются клетки крови, отвечающие за защиту (лейкоциты и лимфоциты). Симптомы существуют достаточно продолжительно и напоминают простудное заболевание.
Единственный симптом, который разительно отличает фазу инфильтрации от простуды – это кровохарканье.
У пациентов также наблюдаются:
- кашель;
- выделение мокроты;
- головная боль;
- общее недомогание;
- повышение температуры.
- Данная патология в фазе распада протекает довольно стерто, может быть даже бессимптомным. Температура снижается, у пациента пропадают жалобы, общее состояние улучшается, наблюдается положительная динамика.
Диагностические мероприятия
Диагностика включает в себя общие и специфические методы обследования. Среди них выделяют:
- Общие анализы крови и мочи (наличие повышенных, лейкоцитов, моноцитов, нейтрофилов, повышенной скорости оседания эритроцитов, сниженных лимфоцитов или других признаков воспаления).
- Перкуссия (притупление ясного легочного звука вследствие эмфиземы в нижних отделах легких).
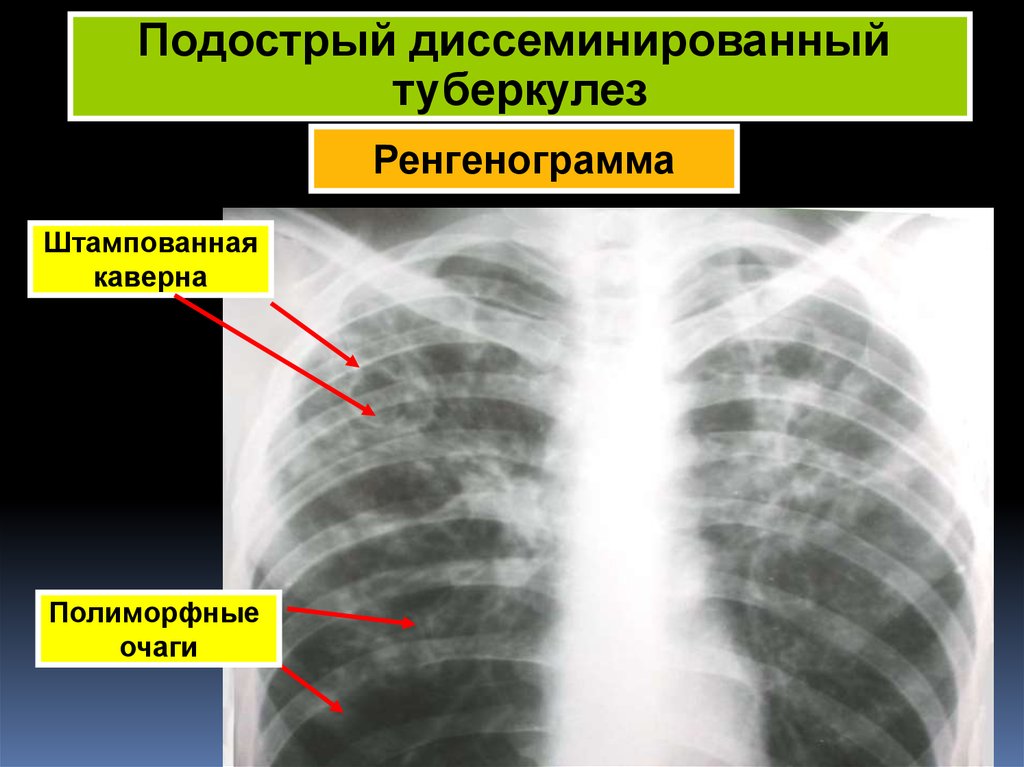 Аускультация (дыхание ослаблено, возможно выслушивание жесткого звука, и нечетких сухих хрипов).
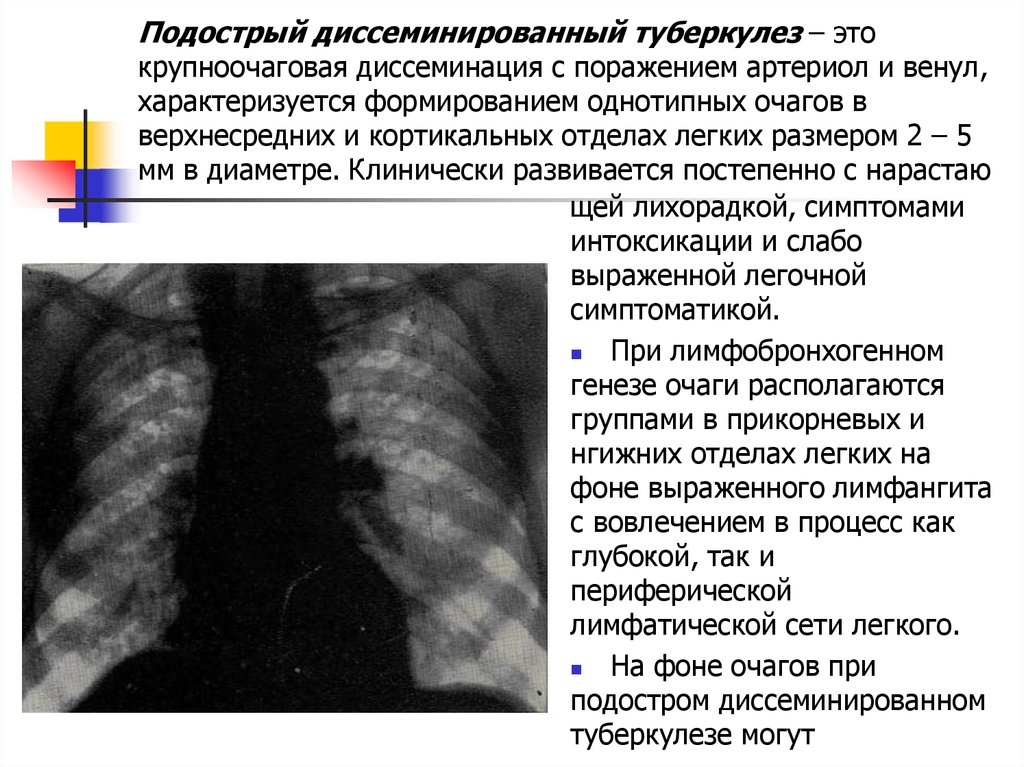
Аускультация (дыхание ослаблено, возможно выслушивание жесткого звука, и нечетких сухих хрипов).- Рентгенологическое обследование (очаговая диссеминация, наличие очагов, преимущественно симметричных в верхних отделах легких, схожих интенсивностью и формой, размытыми контурами, размером от 5мм до 1 сантиметра, наличие штампованных каверн, поражение плевры, присутствие сетчатого фиброза).
- Высевание мокроты на питательную среду.
- Проба Манту.
- Иммунологическое исследование (проверка клеток крови, отвечающих за статус иммунитета – Т-хелперов и В-лимфицитов, первые – обычно снижены, вторые, наоборот, повышаются).
- Биохимическое исследование крови на предмет нарушения гормонального фона, к которому может привести туберкулез.
- Исследование функции внешнего дыхания, или спирометрия (возникают нарушения вентиляционной способности легких в связи с деструктивными изменениями легочной ткани).
- Исследование дыхательной системы: фибробронхоскопия, пункция плевры, пункция легкого, медиастиноскопия, медиастиностомия, прескаленная биопсия, открытая биопсия легких, плевроскопия.
Проводить дифференциальную диагностику следует с саркоидозом, множественными злокачественными метастазами в легких, двухсторонней диффузной пневмонией, карциноматозом, силикозом, альвеолитом и гистиоцитозом Х.
Методы лечения
Лечить больного необходимо с применением основных правил. Среди них выделяют:
- Комплексность. Необходимо сочетать этиотропное, патогенетическое, симптоматическое лечение и гигиенодиетический режим.
 Комбинированность. Назначается не менее 4 препаратов в начале лечения, что снижает возможный риск развития устойчивости микобактерий и антибиотикотерапии.
Комбинированность. Назначается не менее 4 препаратов в начале лечения, что снижает возможный риск развития устойчивости микобактерий и антибиотикотерапии.- Соблюдение оптимальной продолжительности и непрерывности лечения. Стандарт – 6-8 месяцев.
- Двухфазность. Первая интенсивная фаза направления на угнетение размножения микобактерий, а вторая – проводится с целью полного клинического выздоровления больного.
- Контроль над лечением. Постоянное присутствие медицинского персонала или родственников во время приема лекарств. Около 50% неудач в лечении связано с недисциплинированностью пациентов.
- Индивидуальный подход. Коррекция методов лечения, препаратов и дозировок вплоть до полного излечения пациента.
Медикаментозные способы
Изначально назначаются препараты с максимальной эффективностью, а затем, в случае недейственности, заменяются менее эффективными. Лекарственные препараты, которые применяются в лечении:
 Наиболее эффективные препараты: Изониазид, Рифампицин.
Наиболее эффективные препараты: Изониазид, Рифампицин.- Препараты с умеренной эффективностью: Канамицин, Этионамид, Стрептомицин, Пиразинамид, Виомицин, Циклосерин, Этамбутол.
- Наименее эффективные препараты: ПАСК, Тиоцетазон.
Возможные побочные действия лекарственных средств:
- Токсические реакции (нарушения центральной нервной системы, сердечно-сосудистой, пищеварительной).
- Аллергические реакции.
- Токсико-аллергические.
- Дисбактериоз.
- Реакция Яриша-Герксгеймера (ухудшение общего состояния в первые дни приема лекарств).
Хирургическое вмешательство
Хирургические операции в сочетании с антибиотикотерапией позволяет излечить до 90% больных. Применяются как радикальные, так и промежуточные операции.
 Но есть определенные противопоказания к хирургическому лечению, такие как:
Но есть определенные противопоказания к хирургическому лечению, такие как:
- Инфаркт миокарда.
- Туберкулез почек и выраженная недостаточность почек.
- Заболевания крови.
- Пороки сердца.
- Амилоидоз внутренних органов.
Если противопоказаний нет, могут проводиться такие операции:
- Пневмонэктомия. Заключается в резекции (удалении) пораженного легкого. Проводится при одностороннем патологическом процессе, казеозной пневмонии или, если туберкулез сочетается с гнойными заболеваниями легочной ткани.
- Лобэктомия. Это удаление не всего легкого, а лишь одной его доли, назначается пациентам, у которых процесс локализован в пределах одной доли.
-
Сегментэктомия. Это сегментарная резекция легких. Выполняется хирургами в случае, если туберкулема прогрессирует, или же имеются довольно обширные очаги поражения, что вызывают периодические обострения.
- Кавернотомия. Проводят пациентам с огромными кавернами, которые вскрываются для последующего открытого лечения.
- Торакопластика. Экстраплевральная торакопластика заключается в удалении участков ребер для создания коллапса легкого. Таким образом, создаются условия для спадания каверн и развития фиброза. Операция выполняется в случае, если есть противопоказания для резекции легкого.
- Экстраплевральный пневмоторакс. В плевральную полость вводят воздух для прекращения легочного кровотечения, вызванного деструктивными изменениями.
- Дренаж каверны. Применяют, когда другие оперативные вмешательства противопоказаны. Это операция исключения с небольшой инвазивностью.
- Плеврэктомия и декортикация легких. Удаление плевры в случае ее перерастяжения или хронического экссудативного воспаления.
Помимо основных методов, применяется так же санаторно-курортное лечение и реабилитация больных.
Прогноз и профилактика
Прогноз может быть как благоприятный, так и неблагоприятный, в зависимости от качества лечения. Возможны такие исходы:
- Благоприятный (очаги инфекции полностью рассасываются).
- Относительно благоприятный (часть очагов рассасываются, развивается склероз, эмфизема, заболевание переходит в хроническую форму).
- Неблагоприятный (происходит переход в фиброзно-кавернозный туберкулез легких, казеозную пневмонию) с возможным летальным исходом.
Профилактика туберкулеза включает в себя обязательное вакцинирование детей БЦЖ, ежегодное флюрографическое исследование легких, профилактические визиты к врачу пациентов, которые перенесли туберкулез в течение 2-5 лет.
Данная патология легких – это эпидемиологически опасное инфекционное заболевание, характеризующееся многоочаговостью, различием форм, множеством диагностических признаков и сложным комплексным лечением. При своевременном диагностировании и качественной терапии возможен благоприятный исход и полное выздоровление.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология