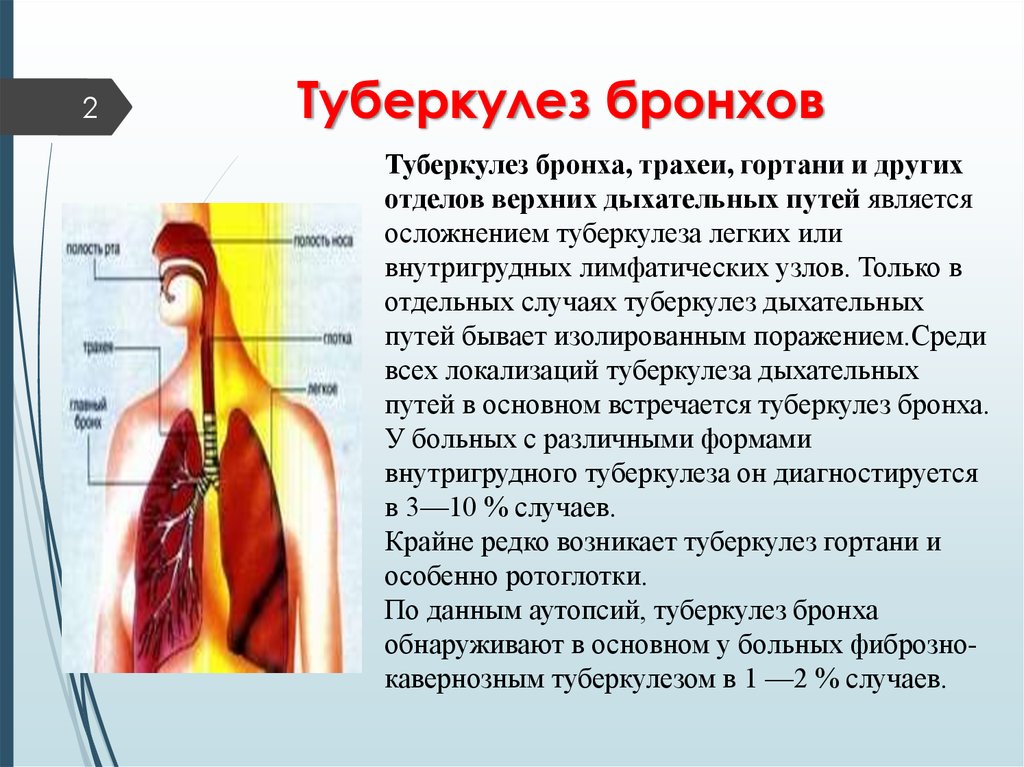
Туберкулез бронхов (ТБ) или верхних дыхательных путей (ВДП) редко бывает изолированным поражением, гораздо чаще выступает в качестве осложнения первичного туберкулеза легких или же лимфатических узлов грудной полости.
Возникает во время раннего рассеивания или с лимфогенным заносом при прогрессировании первичного комплекса. Среди разнообразных форм туберкулеза дыхательных путей наиболее часто встречается туберкулез именно бронхолегочной локализации (в 5-10% случаев). Остальные органы ВДП, такие, как язычок, гортань, миндалины поражаются очень редко.
Содержание
Специфика и виды заболевания
Как правило, ТБ диагностируют уже на поздних стадиях, или же процесс вызывается устойчивыми к антибиотикам Mycobacterium tuberculosis, что усложняет процесс лечения. Проникновение МБТ в бронхиальную стенку и трахею происходит лимфогенным, бронхогенным или гематогенным путями.
Гематогенный путь – это распространение возбудителя по току крови, лимфогенный – по току лимфы, а бронхогенный – по отводящему бронху. Если очаг поражения локализуется в лимфатических узлах средостения или корня легкого, микобактерии могут рассеиваться на клетчатку и капсулу, и в итоге, попадают на стенки трахеи и бронхов с образованием свища.
Если возникает перфорация (разрыв стенки, своеобразная дырка), всегда возникает инфильтрация слизистой, вокруг перфоративного отверстия образуется грануляционная ткань, которую вскоре заменяет рубцовая. Рубцовая ткань не в состоянии выполнять функции нормального эпителия бронхиальной стенки, происходит нарушение их функционирования.
Распространение Mycobacterium tuberculosis по дренирующему бронху связывают с нарушением работы реснитчатого эпителия стенки, накоплением слизистого секрета, воспалением слизистого и подслизистого слоев. Катаральную фазу эндобронхита или эндотрахеита со временем заменяет атрофическая фаза. Возможно образование стенозов и бронхоэктазов (расширение дыхательных просветов с накоплением мокроты), что связывают с образованием язв и их рубцеванием.
Достаточно редкий случай инфицирования внутреннего кольца гортани (голосовых связок) развивается после инфицирования мокротой, которой вырабатывается слишком много. Поражение наружного кольца гортани возникает из-за заноса возбудителя через кровь или лимфу.
Во фтизиатрии используют различные классификации ТБ в зависимости от характера поражения и локализации. Туберкулез ВДП в зависимости от локализации патологического очага делится на:
- Туберкулез гортани.
- Туберкулез трахеи.
- Туберкулез бронхов.
В зависимости от патоморфологии процесса выделяют 2 формы ТБ:
- Язвенная (с образованием язв, их последующей перфорацией и рубцеванием).
- Инфильтративная (с образованием инфильтратов – очагов воспаления).
Помимо этого, ТБ делят на острый, подострый и хронический в зависимости от его течения.
Причины и основные симптомы
Туберкулез верхних дыхательных путей возникает из-за обсеменения бронхолегочной ткани Mycobacterium tuberculosis. В некоторых случаях заболевание не развивается, например, когда человек привит, ведет здоровый образ жизни, не принимает большого количества лекарств, ослабляющих организм, не болеет хроническими заболеваниями и его иммунитет функционирует на достаточно высоком уровне.
Но каждый десятый зараженный не выполняет данных условий, и после заражения складываются благоприятные условия для размножения микобактерий. Как же они попадают в ткань бронхов? В 90% случаев микобактерии уже были в организме, чаще всего – в ткани легких и заносятся в бронхиальное дерево с током крови, лимфы или же через дренажный бронх.
Менее 10% случаев – это изолированное поражение бронхов, когда микобактерии вдыхаются из воздуха и закрепляются в бронхах, не попадая в легочную ткань.
Клинические симптомы туберкулеза бронхов отличаются в зависимости от формы туберкулеза. При перемещении микобактерий на трахею и бронхиальное дерево возникают такие симптомы:
- Сухой кашель.
- Слабо выраженный синдром интоксикации (головная боль, тошнота, рвота).
- Субфебрильное повышение температуры (37,1-38 градусов).
Если бронхиальная стенка перфорируется с образованием отверстия, кашель значительно усилится. Если возникнет закупорка бронхиального пути, к симптомам добавится одышка. Если патологический очаг находится в гортани, будут превалировать симптомы изменения голоса:
- Охриплость (может закончиться полной потерей возможности говорить).
- Першение в горле.
- Боль при глотании (возникает вследствие поражения надгортанника).
Если же очаг поражения находится в трахее, возникнут такие симптомы туберкулеза трахеи:
- Затрудненное дыхание.
- Кашель с выделением мокроты.
- Жжение и боль в области грудины.
- Одышка.
Особенности течения болезни у взрослых и детей
Локализация патологического процесса может находиться в нижнедолевом и верхнедолевом сегментах. Этим могут быть обусловлены отличия в клинической картине, а также тяжесть процесса и прогнозы излечения. Часто возникают трудности в дифференциальной диагностике данных форм. При атипичном течении их легко можно спутать с пневмонией, раком и другими заболеваниями. Отличия состоят в следующем:
 Нижнедолевая локализация. Поражение нижнедолевых сегментов встречается редко, из них наиболее часто поражаемый — шестой нижнедолевой бронхолегочной сегмент. Такой очаг считается наиболее недоброкачественным, более подвержен инфильтрации, образованию каверн, воспалением, а так же поражением и легких, и бронхов, что диагностически менее благоприятно.
Нижнедолевая локализация. Поражение нижнедолевых сегментов встречается редко, из них наиболее часто поражаемый — шестой нижнедолевой бронхолегочной сегмент. Такой очаг считается наиболее недоброкачественным, более подвержен инфильтрации, образованию каверн, воспалением, а так же поражением и легких, и бронхов, что диагностически менее благоприятно.- Верхнедолевая локализация. Верхнедолевые бронхолегочные сегменты поражается гораздо чаще. Это связано с анатомо-фукнциональными особенностями их структуры, в отличие от нижнедолевых, они гораздо хуже вентилируются.
Дети находятся в процессе сложного многоступенчатого развития организма. Функциональные и морфологические изменения органов и систем, которые происходят в процессе роста и полового созревания, влияют на защитные и адаптационные возможности организма. Дети и подростки находятся в группе риска.
У детей редко первичный туберкулез перетекает в хроническую форму. Процесс излечения длится дольше, чем у взрослых, клинические проявления довольно скудны, и при этом ТБ у детей более склонен к прогрессированию. В связи с этим, очень большое значение в полном излечении маленьких пациентов играет своевременная диагностика.
Основной курс химиотерапии длится дольше, около 9-12 месяцев, хирургическое лечение проводят гораздо реже, чем у взрослых. Каждый четвертый ребенок после излечения страдает от необратимых нарушений бронхов и подвержен риску развития рецидивов.
ТБ является очень опасным заболеванием не только из-за сложности излечения, но также из-за возможных осложнений, таких как:
- Кровохарканье.
- Стеноз бронха.
- Эмпиема плевры.
- Свищ (бронхиальный, торакальный).
- Почечная недостаточность.
- Надпочечниковая недостаточность.
- Бесплодие, спайки, анкилоз, амилоидоз и т.д.
Диагностические мероприятия
Клинические проявления ТБ многообразны, атипичное течение встречается все чаще, поэтому фтизиатрам приходится использовать новые различные диагностические методы, и число этих методов постоянно растет. Подход к постановке диагноза, определения формы и стадии должен быть комплексным. Диагностика ТБ основана на сборе анамнеза, использовании лабораторных, аускультативных и инструментальных методах исследования. Чаще всего применяются:
 Осмотр. Типичные для ТБ жалобы: кашель, мокрота, боль в груди, одышка, жжение.
Осмотр. Типичные для ТБ жалобы: кашель, мокрота, боль в груди, одышка, жжение.- Аускультация. Над пораженными участками бронхов выслушиваются хрипы, преимущественно сухие, которые исчезают через пару недель под влиянием антибиотикотерапии. Но полное выздоровление наступает через 2-5 месяцев.
- Спиротест. Проводится на специальных аппаратах, которые исследуют вентиляционную функцию внешнего дыхания.
- Пикфлоуметрия. Это метод исследования используется для мониторирования пиковой скорости выдоха для оценки степени обструкции дыхательных путей.
- Пневмотахометрия. Позволяет определить мощность воздушной струи на вдохе и выдохе.
- Туберкулинодиагностика с помощью проб Манту.
- ЭКГ. Часто используется фтизиатрами для поиска нарушений сердечно-сосудистой системы, которые возникают из-за токсического воздействия микобактерий, а так же из-за нарушения гемодинамики в малом кругу кровообращения в связи с деструктивными изменениями бронхов и трахеи. В периоды обострений на ЭКГ наблюдают синусовую тахикардию.
- Электрокардиография. Оценка состояния правых отделов сердца и выявление сердечной гипертензии.
 Исследование крови. Используется для поиска маркеров воспаления. Возможно обнаружение гиперхромной анемии, лейкоцитоза, повышенного СОЭ.
Исследование крови. Используется для поиска маркеров воспаления. Возможно обнаружение гиперхромной анемии, лейкоцитоза, повышенного СОЭ.- Рентгенография. Затемненные участки в проекции бронхов одинаковой интенсивности.
- МРТ. С целью обнаружения очагов поражения.
- Радионуклеиновые методы исследования.
- Фибробронхоскопия. Визуализируются язвенное поражение, микроперфорации, инфильтраты, отек и покраснение слизистой оболочки бронхов.
- Биопсия стенки бронха и его мазок (поиск микобактерий микроскопически и с помощью посева материала).
- Пункция лимфатических узлов, расположенных в трахее и бронхах с целью исследования содержимого.
- Бронхография. Выполняется для обнаружения деструктивных изменений бронхов, их сужения или облитерацию, бронхоэктазы, обеднение бронхиального рисунка.
Методы лечения
Базовый курс лечения туберкулеза бронхов и трахеи осуществляется в условиях стационара, амбулаторно или в санатории. Продолжительность базового курса составляет 8 месяцев. Лечение ТБ и туберкулеза ВДП проводят, согласно первой клинической категории.
При изолированном туберкулезе гортани у впервые заболевших больных назначают режим химиотерапии, согласно 3-й клинической категории диспансерного учета. Туберкулез гортани как осложнение туберкулеза легких лечат как туберкулез легких, соответственно стандартным режимам химиотерапии 1, 2 и 4 клинических категорий диспансерного учета.
Если туберкулез трахеи и бронхов является осложнением первичного туберкулеза, его нужно лечить как легочной туберкулез. Рационально проводить медикаментозное и аэрозольное лечение, в крайних случаях в дополнение используют хирургические операции.
Медикаментозная терапия
Наиболее эффективными в лечении ТБ являются Этамбутол, Изониазид, Пиразинамид Стрептомицин и Рифампицин. Большая часть противотуберкулезных препаратов действуют бактериостатически. Они замедляют рост микобактерий.
 Но перечисленные препараты, а также средства фторхинолонового ряда обладают дополнительным бактерицидным эффектом – они убивают Mycobacterium tuberculosis. Перед тем как применяют препараты, фтизиатр назначает перечень инструментальных (рентгенография, МРТ) и лабораторных исследований для последующего контроля над эффективностью терапии.
Но перечисленные препараты, а также средства фторхинолонового ряда обладают дополнительным бактерицидным эффектом – они убивают Mycobacterium tuberculosis. Перед тем как применяют препараты, фтизиатр назначает перечень инструментальных (рентгенография, МРТ) и лабораторных исследований для последующего контроля над эффективностью терапии.
Для увеличения в 3-4 раза антибактериальной терапии, вместе с ней используют патогенетическую. Она мобилизует защитные силы организма, снижает выраженность воспалительных реакций и ускоряет их рассасывание, повышает заживление полостей распада и стимулирует процессы регенерации.
Такими эффектами обладают гормоны коры надпочечников (Кортизон), нестероидные противовоспалительные средства (Ибупрофен), иммунокоригирующие препараты (Т-активин), антигипоксанты (Рибоксин), антиоксиданты (тиосульфат натрия), корректоры системы эйкозаноидов (Вольтарен), витамины группы В, С, а так же биогенные стимуляторы (алоэ).
Аэрозольная терапия
Аэрозольную терапию противотуберкулезными препаратами начинают проводить на 4 день лечения. При активных формах ТБ микобактерии располагаются внеклеточно, поэтому необходимо выбирать препараты, действующие именно на такое расположение.
Во время приготовления растворов для ингаляций, к противотуберкулезным препаратам добавляют бронхолитические средства. Они выступают доставщиками действующих веществ глубоко по бронхиальному дереву.
Со временем количество микобактерий в мокроте снижается вплоть до полного исчезновения, но это лишь первый этап лечения, ни в коем случае нельзя прерывать его на данной стадии. Аэрозольтерапию проводят такими препаратами:
- Раствор Изониазида.
- Раствор Стрептомицина сульфата.
- Раствор Канамицина.
- Дополнительно эндобронхиально вводят 0,2 г Стрептомицина.
Если возникает стеноз бронха, выполняют дополнительное введение протеолитических ферментов:
- Лидаза.
- Трипсин.
- Химотрипсин.
Хирургическое вмешательство
Хирургия – не является основным методом лечения, но есть определенные состояния, опасные для жизни пациента, когда возникает острая необходимость в оперативных вмешательствах. Они существенно повышают качество жизни больных, улучшают прогноз, а иногда даже спасают жизни. При необходимости используют такие хирургические методы лечения:
-
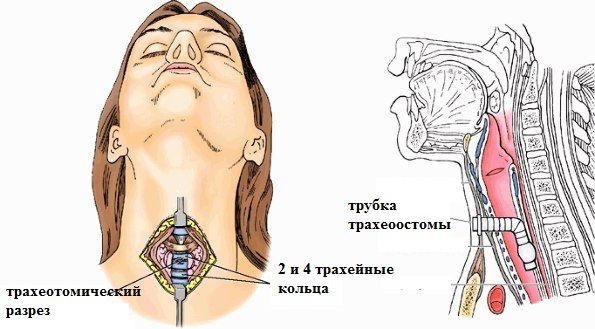
Наложение трахеостомы. Выполняется больным с туберкулезом гортани. Возникающий стеноз нарушает дыхательную функцию гортани и возникает необходимость восстановления проходимости дыхательных путей путем данной операции.
- Прижигание язв и грануляций на бронхах и трахеи. Выполняется пациентам с язвенной формой ТБ, когда необходимо местное лечение язв и свищей.
Прогноз и профилактика
В некоторых странах СНГ распространение ТБ достигло характера эпидемии. Каждому человеку, не болевшему или переболевшему ТБ, необходимо выполнять ряд важных профилактических мероприятий. В то время как государству необходимо всячески способствовать ограничению распространения туберкулеза среди населения. Профилактика ТБ является очень важным противорецидивным звеном и делится на такие разделы:
 Социальная. Включает в себя государственные мероприятия, которые направлены на повышение уровня жизни населения: забота об обеспеченности населения жильем, продуктами питания, доступной медициной, постройка тубдиспансеров, изоляция и учет больных, а так же помощь в реабилитации.
Социальная. Включает в себя государственные мероприятия, которые направлены на повышение уровня жизни населения: забота об обеспеченности населения жильем, продуктами питания, доступной медициной, постройка тубдиспансеров, изоляция и учет больных, а так же помощь в реабилитации.- Санитарная. Занимается оздоровлением очагов туберкулезной инфекции, осуществляет санитарный и ветеринарный надзор, проводит санитарно-просветительные работы, изолирует эпидемиологически опасных больных.
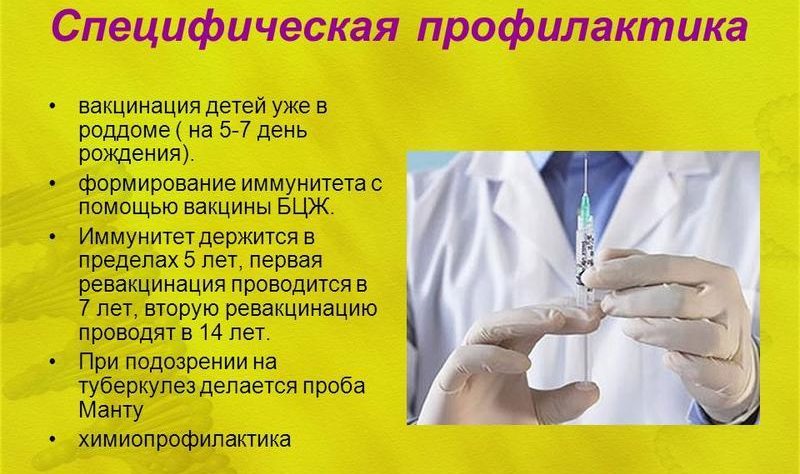
- Специфическая. С использованием вакцин БЦЖ и ревакцинации.
- Химиопрофилактика. Это назначение антибиотикотерапии с целью предотвращения рецидивов.
После излечения от ТБ остаются определенные последствия, которые могут в дальнейшем мешать нормальному функционированию организма, или привести к дальнейшим рецидивам.
Остаточные изменения после излеченного ТБ такие:
- Рубцовые изменения в различных органах (преимущественно бронхах) и функциональные нарушения.
- Обызвествление.
- Последствия хирургического вмешательства.
Прогноз для полного излечения от ТБ зависит от локализации, формы и течения заболевания, а так же от эффективности антибиотикотерапии и отсутствия резистентности микобактерий к препаратам первой линии.
Туберкулез ВДП чаще выступает осложнением первичного поражения легочной локализации. Этот вид туберкулеза более доброкачественный, но чреват серьезными осложнениями, некоторые из них требуют оперативного лечения. Предотвратить заражение можно с помощью различных видов профилактики, а также своевременной диагностики, особенно если дело касается заболеваемости детей, которые гораздо хуже переносят ТБ.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология