По статистике Всемирной организации здравоохранения, сердечно-сосудистым заболеваниям (инфаркту, инсульту) сегодня подвержена практически половина населения во всем мире, и в тридцати процентах эти болезни приводят к летальному исходу. С каждым годом также увеличивается число людей, страдающих диабетом и излишним весом. А виной этому в большинстве случаев является повышенный холестерин.
Нарушение уровня липидов в крови особо опасно для женщин, поскольку это приводит не только к ухудшению их самочувствия, но и к развитию серьезных недугов, таких как атеросклероз. Несет ли холестерин один лишь вред для женского организма, и какими способами можно его нормализовать в случае повышения, рассмотрим подробнее.
Содержание
Роль холестерола
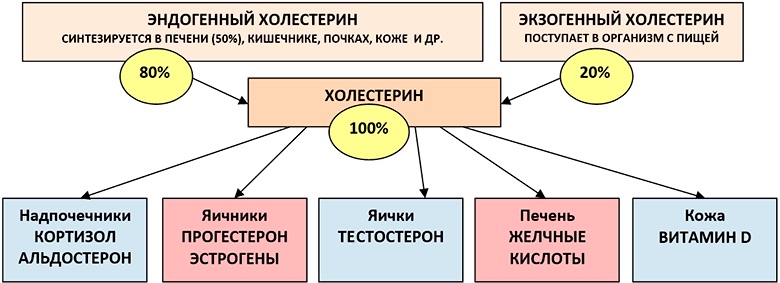
Холестерином (холестеролом) принято называть жирный природный спирт, без которого не могут обойтись многие биохимические процессы в организме. Почти 80% данного органического соединения вырабатывается внутренними органами – печенью, почками, кишечником, остальная часть поступает с пищей. Вещество способствует синтезу надпочечниковых гормонов – альдостерона и кортизола, половых – эстрогенов, тестостерона и прогестерона, а также желчных кислот, предназначенных для усваивания жиров.
Кроме этого, холестерин отвечает за выработку витамина D, необходимого для обмена кальция и поддерживания структуры слизистой кишечника. С его помощью также активизируются серотониновые рецепторы, предназначенные для устранения депрессии. Но самая главная функция данного фермента – это увеличение плотности клеточных мембран и поддерживание каркаса человеческого тела.
Из-за неспособности растворяться в воде, холестерин не может находиться в крови в своем первоначальном виде. Поэтому транспортируется по сосудам в виде специальных соединений, в основе которых имеются белки липопротеиды. Именно благодаря им клетки получают все необходимые полезные вещества и соответственно освобождаются от переработанных.
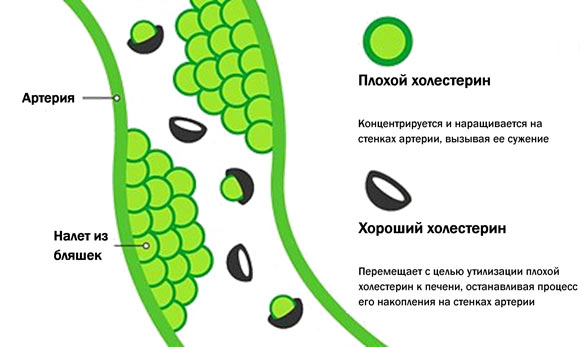
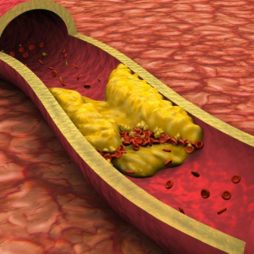
Различают полезный холестерин для организма – липопротеиды высокой плотности (ЛПВП), и вредный – липопротеиды низкой плотности (ЛПНП). Первые, высокомолекулярные белки, растворяются в крови и не выделяют холестериновых осадков.
А низкомолекулярные белки несут угрозу организму в виде так называемых бляшек, которые оседая на стенках сосудов, закупоривают их. В результате развивается атеросклероз, а также увеличивается риск различных сердечно-сосудистых нарушений.
Оба вида липопротеидов необходимы для нормального функционирования организма, однако, из-за различных факторов уровень ЛПНП может резко увеличиться, что может плохо сказываться на здоровье.
Причины дисбаланса липидов в женском организме
Существует много разных предпосылок, способствующих повышению нормы «плохого» холестерина в крови у женщин. Основные причины, из-за которых возрастает ЛПНП коэффициент, могут быть связанны как с неправильным образом жизни, так и с различными расстройствами и изменениями в организме.
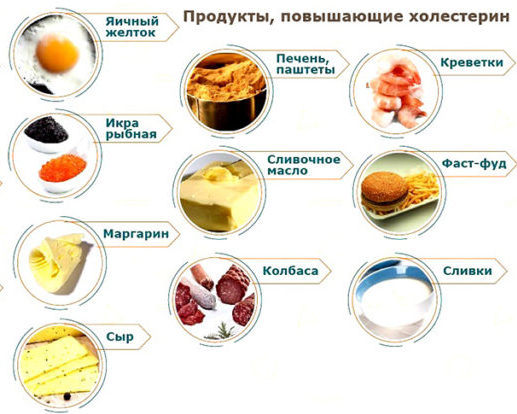
В большинстве случаев виновником избыточного холестерина является жирная пища – сдобные изделия, маргарин, сливочное масло, майонез, высококалорийные кисломолочные продукты, свинина и другие виды мяса, которые провоцируют лишний вес, а соответственно и ожирение.
Чтобы избежать этого, как утверждают диетологи, ежедневно разрешается употреблять не больше 1 г жира на 1 кг веса человека. Также нужно следить, чтобы в рационе питания было достаточное количество клетчатки, витаминов и микроэлементов. А сладостями, содержащими легкоусвояемые углеводы, увлекаться не стоит.
В то же время нельзя придерживаться постоянных изнурительных диет, основанных на абсолютном исключении жиров из пищи.
Когда организм чувствует нехватку необходимого количества холестерола, попадающего извне, он начинает в большем количестве продуцировать его в печени, но только не полезный, а низкой плотности.
Повышенный холестерин может возникать из-за недостаточной физической активности, сидячего образа жизни, а также от вредных привычек – никотиновой зависимости и чрезмерного употребления алкоголя. Кроме этого, на уровень холестерина в крови могут еще влиять медицинские показатели. Среди них можно выделить:
- Повышение глюкозы в крови, которая провоцирует развитие сахарного диабета и увеличивает риск увеличения низкомолекулярных белков. Это возникает из-за частых стрессовых ситуаций, в результате которых вырабатывается гормон кортизол, разрушающий белковую ткань и увеличивающий глюкозу в крови.
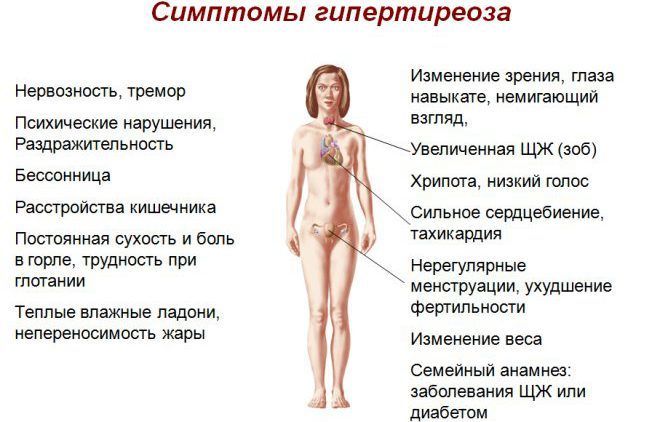 Патологии эндокринной системы – гипотериоз, нехватка гормонов щитовидной железы, половых гормонов или же наоборот повышенная выработка гормонов коры надпочечников.
Патологии эндокринной системы – гипотериоз, нехватка гормонов щитовидной железы, половых гормонов или же наоборот повышенная выработка гормонов коры надпочечников.- Нарушение работы поджелудочной железы.
- Различные заболевания печени, вызывающие застой желчи, а также желчнокаменный холецистит (цирроз или гепатиты).
- Повышенное артериальное давление, стенокардия, инфаркт.
- Передозировка или неконтролируемый прием определенных лекарственных препаратов – диуретиков, бета-блокаторов, оральных контрацептивов, а также гормональных медикаментов.
- Генетическая склонность к повышенному холестерину, семейные дислипопротеидемии.
- Преклонный возраст – со временем организм изнашивается и начинает функционировать с осложнениями.
Врачи объясняют такой скачок тем, что в организме беременной женщины вырабатывается больше холестерина, чтобы ребенок мог полноценно развиваться. Однако через несколько месяцев после родов следует сдать анализ, чтобы убедиться в нормализации липидов в крови.
Не менее важной причиной роста показателей «плохого» холестерина крови у женщин – менопауза. Именно в этот период повышается риск закупоривания сосудов бляшками. Однако из-за плохого самочувствия, связанного со снижением защитных функций организма, очень часто симптомы данной патологии не берутся во внимание, что приводит к более серьезным проблемам со здоровьем.
Симптоматика
Симптомы, по которым можно распознать повышенный уровень холестерола у женщин, не очень выразительны, поскольку могут указывать и на другие болезни. К тому же, накопление данного вещества зачастую происходит бессимптомно. Поэтому нужно обязательно каждые 3-4 года сдавать кровь на анализ и проходить общее обследование у врача, чтобы контролировать все малейшие изменения.
Среди косвенных признаков стоит назвать следующее:
- частые и сильные боли в голове, сопровождающиеся потемнением в глазах, бессонницей и недомоганием;
- ухудшение памяти, невозможность сосредоточится на выполнении каких-либо заданий;
- венозная недостаточность – появление трофических язвочек, онемение пальцев, боль в мышцах и суставах во время передвижения;
- наличие сгустков при сильном кровотечении;
- появление жировых гранулем – воспаления кожи;
- ишемическая болезнь, провоцирующая сужение коронарных артерий.
Существует также два более очевидных признака «плохого» холестерина, однако они дают о себе знать, когда стадия заболевания запущенная:
- Ксантелазма. Это «узелок» жира, который обычно образовывается на веках обоих глаз. Эти жировики неприятного светло-желтого цвета имеют способность увеличиваться со временем и «размножатся», ведь если не начать лечение, то начинают появляться новые узелки и могут даже полностью покрыть веко. Чаще всего они появляются у женщин в возрасте за 50.
- Липоидная роговичная дуга. Она представляет собой беловато-серый слой, состоящий из холестериновых соединений, который покрывает периферию роговицы.
Показатели нормы для женщин
У женщин норма холестерина в крови должна составлять около 5,5 ммоль/л. Однако как показывает практика, уровень этого вещества с возрастом, особенно после 50 лет, увеличивается. В таблице представлен допустимый диапазон наличия высоко- и низкомолекулярных белков в зависимости от возрастных категорий.
Коэффициент общего холестерина, ЛПВП и ЛПВП у женщин
| Возрастная категория | Общий холестерин ммоль/л | ЛПВП «хороший»
ммоль/л |
ЛПНП «плохой»
ммоль/л |
|---|---|---|---|
| От 20 до 30+ лет
В основном показатели в этом возрасте довольно низкие, поскольку из-за ускоренного метаболизма липиды хорошо растворяются и на них не может повлиять ни вредная пища, ни какие-то незначительные изменения в организме (гипертония, повышенная глюкоза и прочее). |
2,9-6,6 | 1,6-4,8 | 0,8-1,6 |
| 40-50+
Поскольку активность обменных процессов уменьшается, немного повысить показатели холестерина могут вредные привычки, а также обезжиренные диеты. Также на это может повлиять снижение количества эстрогенов, защищающих от скачков липидов, из-за начала климакса; |
3,9-7,1 | 2,3-5,1 | 0,8-1,7 |
| 55-60+
В этом возрасте возрастает уровень холестерина, поскольку сосуды становятся менее эластичными, повышается риск сердечно-сосудистых и других заболеваний. |
4,1-7,2 | 2,5-5,5 | 0,7-1,9 |
| 70+
Липиды в крови должны нормализоваться и пойти на спад, небольшое повышение возможно только при наличии хронических заболеваний. Если же есть какие-то подозрения об отклонениях холестерина в крови, нужно обследоваться и проконсультироваться со специалистом. |
3,7-6,9 | 2,4-5,3 | 0,8-1,9 |
Как нормализовать уровень липидов?
Откорректировать липидообмен можно разными способами – изменить способ жизни, заняться спортом, начать придерживаться правильного питания, пропить курс лекарств и прочее. Все зависит от того, насколько тяжелый случай и есть ли определенные последствия нарушения липидного обмена.
Диета
Главное правило здорового диетического питания в борьбе с ЛПНП – жиров в меню должно быть не более 30% по сравнению с углеводами и белками. При этом жиры должны быть не насыщенными – их много в рыбе (скумбрия, тунец) и орехах (миндаль, кедровые, фисташки, семечки подсолнуха – 30 г в день). В основе рациона также должно быть:
- белое мясо (индейка, курица);
- бобовые культуры;
- овощи (помидоры, сельдерей, баклажаны);
- фрукты (яблоки, гранаты, красный виноград).
Блюда лучше всего готовить на пару, варить или запекать, используя при этом только растительное масло. Для салатов диетологи рекомендуют использовать оливковое и кунжутное масло. Кисломолочные продукты можно брать только с небольшим процентом жирности.
Что касается напитков, то разрешается употреблять зеленый чай и минеральную воду. Кроме этого, сбалансировать холестерин помогут и различные свежевыжатые соки – из цитрусовых, грейпфрута, ананаса, моркови и свеклы.
Народные средства
Для тех, у кого есть какие-либо противопоказания к медикаментозному лечению, или кто попросту не хочет пить таблетки, можно прибегнуть к народной медицине. Существует множество народных средств, которые помогут полностью решить возникшую проблему:
 Отвар из липового цвета. Рецепт: липовые соцветия измельчить, столовую ложку цветков залить 1 стаканом кипяченой воды. Накрыть крышкой кастрюлю, и пять минут проварить на медленном огне. Готовую жидкость перед приемом процедить и немного остудить. Способ применения: Принимать отвар по стакану три раза в день за 30 минут до приема пищи. Курс лечения длится две недели. Перерыв – два месяца, при необходимости повторить
Отвар из липового цвета. Рецепт: липовые соцветия измельчить, столовую ложку цветков залить 1 стаканом кипяченой воды. Накрыть крышкой кастрюлю, и пять минут проварить на медленном огне. Готовую жидкость перед приемом процедить и немного остудить. Способ применения: Принимать отвар по стакану три раза в день за 30 минут до приема пищи. Курс лечения длится две недели. Перерыв – два месяца, при необходимости повторить- Сбор плодово-травяной. Рецепт: смешать в равных пропорциях по 15 г измельченных ягод шиповника, корня элеутерококка, березовых листьев, корневищ лопуха, моркови, сушеницы болотной и мяты. Столовую ложку данной смеси залить литром кипятка, накрыть емкость крышкой и настаивать шесть часов. Способ применения: Пить настой трижды в день по 200 мл после еды. Продолжительность приема – 10-12 дней.
-
Квас из желтушника. Рецепт: Измельчить 60 граммов сухого желтушника и поместить траву в марлевый мешочек. Положить его в большую емкость и залить тремя литрами кипятка. Добавить в полученную смесь 200 граммов сахара и 20 граммов низкопроцентной сметаны.
Настаивать в течение двух недель, ежедневно помешивая. Способ применения: принимать квас по полстакана трижды в день за 20-30 минут до еды. Лечение длится месяц. В емкость постоянно по мере выпитого доливать кипяченую воду, подслащенную чайной ложкой сахара.
Медикаментозное лечение
Поскольку холестерин в основном вырабатывается печенью, то нормализация рациона питания не всегда сможет повлиять на уровень его в крови. Поэтому, чтобы лечение данной патологии было быстрым и результативным, можно воспользоваться лекарственными средствами.
В большинстве случаев медики приписывают больным статины, способствующие блокировке синтеза «плохого» холестерина в печени (снижают ЛПНП до 50%). Среди эффективных препаратов стоит выделить:
- Мевакор.
- Байкол.
- Лавостатин.
- Эзетемиб.
Для регуляции холестерина также применяют секвестранты желчных кислот. Они окисляют жиры и связывают желчную кислоту в месте их продуцирования. К таким препаратам относятся:
- Корлестим.
- Квестран.
- Лопид.
Если появились побочные эффекты, то врачи могут назначить Трансверол. В случае когда норма холестерина не очень высокая, приписывают рыбий жир, витамин В12, фолиевую кислоту, а также препарат Ниацин, имеющий в основе никотиновую кислоту.
В борьбе с данной проблемой назначают Луназим (в составе имеет вытяжки из соевых бобов), который оказывает на организм антиоксидантный и противоопухолевый эффект.
Таким образом, повышенный холестерин у женщин может быть предвестником различных заболеваний. Поэтому нужно систематически наблюдаться у врача, чтобы предотвратить все возможные проблемы со здоровьем. Нормализовать уровень липидов на начальной стадии можно подручными методами, не прибегая за помощью к таблеткам.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология