До недавнего времени считалось, что холестерин – это исключительно вредное вещество для сердечно-сосудистой системы. Но в 80-х гг. прошлого века было доказано, что холестерин – это незаменимый для человека природный полициклический спирт, синтезируемый в организме или поступающий извне. Примерно 80% холестерина вырабатывает кишечник, печень, половые органы, почки, и еще 20% поступает к нам с продуктами питания.
Чем же полезен холестерол? Он участвует в продуцировании и стероидных гормонов, желчных кислот, витамина D, является стабилизатором текучести плазматической мембраны наших клеток.
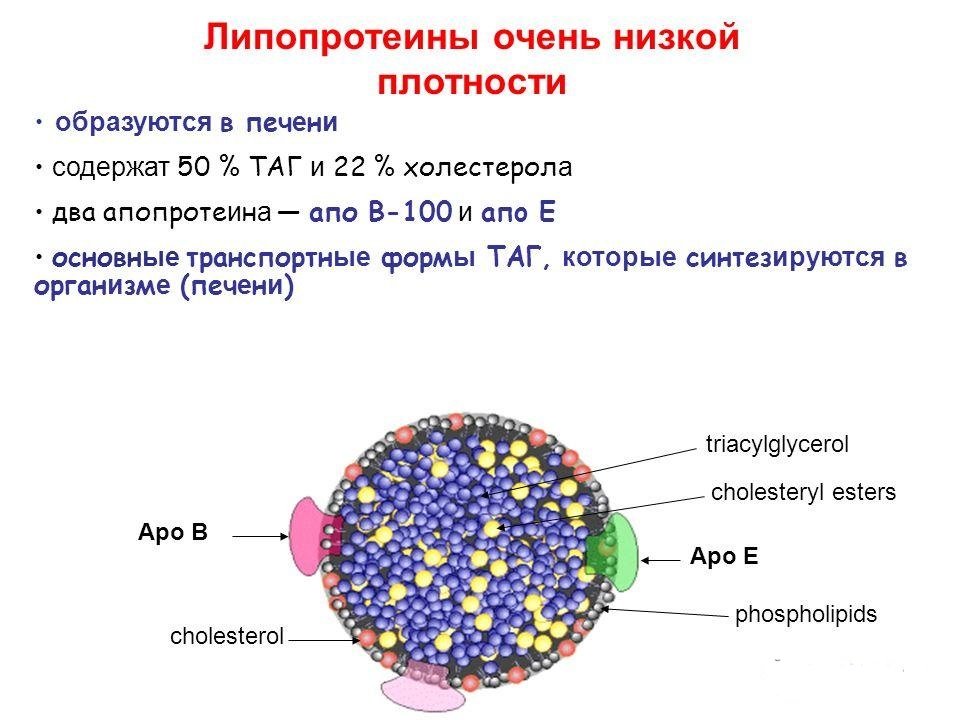
Транспортируясь по кровотоку, холестерин связывается с дополнительными компонентами и образовывает липопротеиновые комплексы, которые действительно могут быть «вредными» или «полезными». Например, соединения высокой плотности (ЛПВП) не вредят организму, а низкой и очень низкой (ЛПНП, ЛПОНП) – могут провоцировать атеросклеротические процессы.
В данной статье представлена характеристика ЛПОНП, диагностические мероприятия и способы лечения нарушений, вызванных избыточным содержанием этих комплексов в организме.
Содержание
Специфика и опасность соединения
ЛПОНП – это подкласс липопротеинов кровяной плазмы, который отвечает за транспорт холестерола к тканям. Это соединение представляют собой «вредный холестерол», опасный для человека, поэтому требует тщательного наблюдения и свидетельствует о возможных проблемах в клеточном метаболизме.
Плохой холестерол является причиной наслоения атеросклеротических наростов (бляшек) на стенках кровеносных сосудов, что провоцирует атеросклероз или же к образованию тромбов. Если тромб оторвется и начнет передвигаться по сосудам, он может вызвать закупорку одного из них, или же застрянет в сердце и вызовет практически мгновенную смерть.
Атеросклероз – это патология, характеризующаяся нарушением белкового и жирового метаболизма и отложением в интиме сосудов специфических бляшек. Бляшки затрудняют ток крови по сосудам, формируя препятствия и сужая их просвет. Заболеванию подвержены артерии мышечно-эластического и эластического типов.
После формирования бляшек наступает процесс кальциноза (формирование отложений солей кальция), который может закончиться полной обтурацией просвета сосуда, и кровь больше не сможет двигаться по нему.
Заболевание ведет к развитию еще одной патологии – ишемической болезни сердца. Ткани миокарда не снабжаются достаточным количеством питательных веществ, которые переносит кровь, работа сердца затрудняется, что провоцирует сбои.
Симптомами атеросклероза являются:
 Болезненность в ногах при ходьбе.
Болезненность в ногах при ходьбе.- Болезненность в спине.
- Одышка.
- Шум в ушах.
- Изменения в психике, поведении.
- Снижение памяти, появление рассеянности.
- Снижение работоспособности.
- Усталость.
- Нарушение речи.
- Сильные боли в животе, вызванные ишемией кишечника.
- Сухая гангрена и перемежающая хромота.
- Инсульт.
- Болезненность почек.
- Инфаркт кишечника.
- Повышенное артериальное давление.
- Боли за грудиной.
В заключительных стадиях формируется слабоумие из-за обширного поражения церебральных артерий.
Методика проведения анализа
Не существует отдельного анализа на ЛПОНП, но этот показатель можно проверить по липидограмме вместе с другими липопротеинами. Показаниями к проведению исследования (желательно один раз в год) должны стать:
 Возрастной порог (после 56 лет для женщин и 46 – для мужчин).
Возрастной порог (после 56 лет для женщин и 46 – для мужчин).- Ожирение.
- Пристрастия к алкоголю и табакокурению.
- Ишемия.
- Артериальная гипертензия.
- Сахарный диабет 1 и 2 типа.
- Перенесенный инсульт или инфаркт в прошлом.
- Наличие патологий ССС у родственников.
- Повышение показателей общего холестерина.
- Малая двигательная активность.
- Применение лекарственных препаратов, которые могут снижать уровень холестерола.
- Диета с пониженным содержанием животных жиров.
- Наличие симптомов, которые свидетельствуют о нарушении обмена жиров.
- Повышение вязкости плазмы.
Подготовка к липидограмме несложная, она включает такие правила:
- Не есть. Выполняется манипуляция обязательно натощак (важно провести не менее 12 часов без употребления пищи).
- Прекратить употребление лекарственных средств или диетических добавок, отменить диету.
- Обеспечить отсутствие стрессов и физический покой.
- Нельзя проводить анализ непосредственно сразу после оперативных вмешательств, травм, острых состояний, диагностических вмешательств.
- Отказаться от курения на некоторое время.
Расшифровка анализов
Как правило, лабораторный бланк состоит из нескольких граф, в каждой из которых содержится определенная информация о состоянии крови. Так как анализ на ЛПОНП сдается с общей липидограммой, человек сможет узнать уровень общего и полезного холестерола.
Кроме показателей пациента, обязательно будет отдельная колонка с пограничными значениями, чтобы можно было определить, насколько результаты данного теста отличаются от нормальных возрастных значений.
Нормой по ЛПОНП (референсные значения) принято считать значения: 0,25-1,05 ммоль/л.
Причины и виды отклонений
Изменение уровня Липопротеинов этого типа в крови становятся как заболевания внутренних органов, так и особые состояния организма.
Повышение
Липопротеины очень низкой и низкой плотности чаще всего повышаются по следующим причинам:
 Опухоль поджелудочной железы.
Опухоль поджелудочной железы.- Холестаз.
- Хроническая почечная недостаточность.
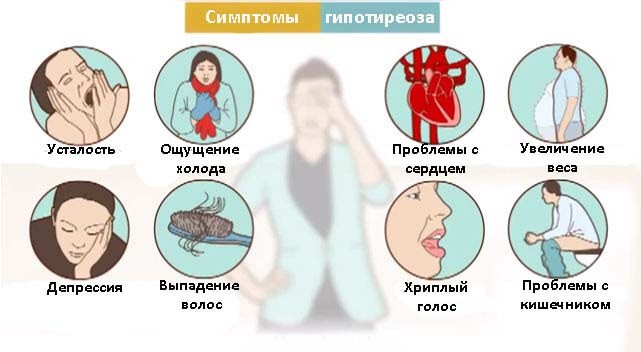
- Гипотиреоз.
- Опухоль простаты.
- Нефротический синдром.
Однако, помимо патологических состояний, причинами нарушения могут быть наследственная предрасположенность, индивидуальная особенность организма или питание, включающее в себя слишком много жиросодержащих продуктов. Нередко эти причины встречаются все вместе.
Снижение
ЛПОНП понижены очень редко и их понижение не столь диагностически важно, как повышение. Но все же данное отклонение может свидетельствовать о следующих заболеваниях:
- Недостаток фолиевой кислоты.
- Онкология системы кроветворения.
- Большие по площади ожоги.
- Инфекция в острой фазе.
- Дефицит витамина В12.
- Болезни печени.
- ХОЗЛ – хронические обструктивные заболевания легких.
- Гипотиреоз.
Факторы, влияющие на результат анализа
Существуют определенные факторы, которые влияют на результат анализа прямым образом. Среди них выделяют:
- Терапия медикаментами, повышающими уровень холестерола (андрогены, стероиды, кортикостероиды) или, наоборот, снижающими его (противогрибковые препараты, Аллопуринол, Холестирамин, эстрогены, Колхицин, Эритромицин).
- Беременность и недавние роды.
- Изменения питания незадолго до обследования.
 Наследственность.
Наследственность.- Курение.
- Регулярное употребление жирных продуктов.
- Длительное голодание.
- Недавняя травма, оперативное вмешательство.
- Обострение инфекционного процесса в организме.
- Интенсивные физические нагрузки.
- Сдача крови в положении стоя.
Перед проведением анализа желательно исключить все вышеперечисленные факторы или отложить сдачу крови на определенное время до их устранения.
Дополнительное обследование
В случае повышения показателей необходимо пройти дополнительное обследование для полной картины. Какие дополнительные анализы нужно сдать, если ЛПОНП повышены? Врачи рекомендуют следующие:
 Общий анализ мочи.
Общий анализ мочи.- Общий анализ крови.
- Анализ на альбумин и общий белок.
- Тест на свертываемость крови.
- Тест на вязкость крови.
- Электрофорез липопротеинов.
- Анализ на ферменты печени.
- Фактор VIII свертываемости крови.
- Биохимический анализ крови.
Только имея на руках все результаты диагностики, кардиолог может назначить правильное лечение.
Возможными осложнениями при наличии высокого уровня ЛПОНП являются:
- Атеросклероз.
- Ишемия миокарда.
- Патологии почек.
- Эндокринные заболевания.
- Желтуха.
- Вирусные гепатиты.
- Инфаркт кишечника.
- Некроз тканей (из-за нарушения их кровоснабжения).
Плохой холестерин врачи называют «молчаливым убийцей», потому что симптомов его избыточного количества в организме может не быть вовсе, пока пациента в критическом состоянии не доставят в отделение реанимации.
Профилактика
Профилактика данного заболевания может предотвратить развитие осложнений и улучшить самочувствие человека. Перечень необходимых действий для пациента с повышенными показателями холестерина:
- Регулярное посещение врача и проверка уровня липидов.
 Исключение из рациона жирной пищи (антиатеросклеротическая диета). Состав рациона: овощи и фрукты, белое нежирное мясо, рыба, растительное масло, яичный белок, мидии, овсяное печенье, йогурт. Необходим отказ от жирной свинины, колбасных изделий, жирной сметаны, сливочного масла, пирожных, жирных кремов, яичного желтка, кальмаров и креветок.
Исключение из рациона жирной пищи (антиатеросклеротическая диета). Состав рациона: овощи и фрукты, белое нежирное мясо, рыба, растительное масло, яичный белок, мидии, овсяное печенье, йогурт. Необходим отказ от жирной свинины, колбасных изделий, жирной сметаны, сливочного масла, пирожных, жирных кремов, яичного желтка, кальмаров и креветок.- Диагностика причины нарушения метаболизма и ее лечение.
- Ограничение потребления алкоголя.
- Отказ от курения.
- Активный образ жизни.
- Нормализация массы тела.
- Нормализация психического фона.
Холестерин – очень важное соединение нашего организма, которое, тем не менее, может нести определенные риски. Наиболее опасный вид – ЛПОНП, участвующий в образовании специфических бляшек, которые, накапливаясь на стенках артерий, впоследствии полностью закрывают просвет сосудов, препятствуя нормальному кровотоку и провоцируя развитие ишемии.
«Немой убийца» может привести к инфарктам и инсультам вплоть до летального исхода. Своевременная диагностика, выявление факторов риска, лечение и профилактика способны предупредить тяжелые осложнения.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология