Фиброзирование печеночной ткани вследствие цирротических процессов в органе является необратимым процессом, что сказывается как на работе органа, так и на состоянии всего организма. В результате наблюдается постепенная утрата функций органа. Печень не справляется с выводом токсинов из организма, вследствие чего они попадают в кровь и нарушают деятельность других органов и систем.
Последняя стадия болезни часто приводит к смерти пациента. Полностью вылечить болезнь невозможно. Чтобы не допустить полного отмирания печени следует остановить дегенеративные процессы на ранней стадии. Как правило, последняя стадия наступает при отсутствии лечения и характеризуется полным разрушением печеночных клеток. В этой статье мы рассмотрим течение последней стадии цирроза, ее особенности, а также выясним степень опасности и прогнозы такого заболевания.
Содержание
Специфика заболевания
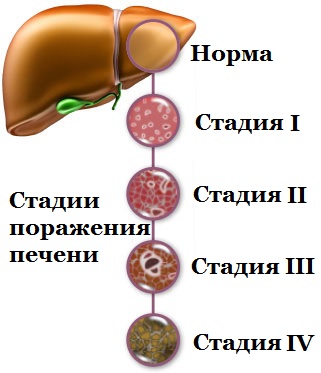
Необратимое разрушение печеночных клеток (гепатоцитов), а также замена паренхимы фиброзной тканью провоцирует отравление всего организма, что ведет к смерти пациента. Цирроз развивается в несколько этапов, каждый из которых имеет свои особенности. Различают 4 стадии болезни:
-
Стадия компенсации. Это первый этап развития болезни, при котором происходит воспалительный процесс, что сопровождается некрозом (отмиранием) гепатоцитов. У больного наблюдаются симптомы, которые часто оставляют без внимания из-за их не специфичности. Например, пациента беспокоит:
- слабость в теле;
- повышенная утомляемость;
- апатия;
- ухудшение концентрации внимания и памяти;
- ухудшение аппетита и сна. Часто такое состояние объясняют усталостью или дефицитом витаминов и не обращаются за помощью. Поэтому постепенно эта стадия перетекает в следующую.
-
Субкомпенсированное течение. На этом этапе воспалительный процесс приводит к постепенному замещению паренхимы соединительной тканью (фиброз). Печень пока продолжает нормально функционировать, но через некоторое время фиброзное поражение становиться более обширным. При этом наблюдается:
- повышение температурных показателей;
- желтушность;
- зуд и жжение в области печени;
- диспепсические признаки (рвотные массы с примесями желчи);
- критическая потеря веса пациента;
- водянка. Моча больного становится темной, а кал обесцвечивается. Это объясняется нарушением желчеоттока, при этом секрет не выходит с калом, а задерживается в моче. При пальпации можно заметить, что печень больного увеличена и уплотнена.
-
Декомпенсированная форма. Это тяжелая стадия, при которой у больного проявляются осложнения:
- печеночная кома;
- легочные патологии;
- интоксикация и инфицирование тканей;
- развитие тромбов в сосудах печени;
- раковые образования в печени. При этом у пациента часто возникают кровотечения из носа, рта или анального отверстия. Также эту стадию сопровождает частая диарея, постоянные приступы рвоты, резкое похудение, атрофия мышечной ткани и лихорадка. Пациент с подобной болезнью должен находиться в медицинском учреждении под наблюдением врача.
-
Последняя, терминальная стадия. На этом этапе развития болезни больной может находиться в коматозном состоянии и очень часто из него не выходит. В результате этого пациент умирает, поскольку происходит обширное поражение печени. Часто на фоне отмирания печени наблюдаются осложнения:
- анемия;
- лейкопения;
- частые кровотечения;
- поражение мозга (энцефалопатия).
Как меняется орган?
На этом этапе здоровые гепатоциты уже не способны компенсировать отмершие ткани. Печень состоит из некротических очагов и соединительной ткани (стромы), при этом она уменьшается в размере и уплотняется. Этот процесс необратим, восстановить орган невозможно.
Последний этап цирроза сопровождают следующие неспецифические изменения в деятельности организма:
-
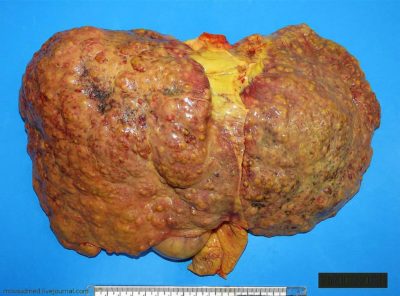
Печень на последней стадии цирроза
проблемы с пищеварением (больного мучает диарея, рвота с примесями желчи и крови, аппетит отсутствует);
- болевой синдром в области брюшины;
- изменение личности на фоне поражения мозга;
- неврологические изменения (например, тремор рук, проблемы с речевым аппаратом, слабость в мышцах).
На последней стадии внешний вид пациента значительно изменяется. Его кожа и глаза становятся желтушными, на теле появляются сосудистые звездочки вследствие тромбоза вен, его живот значительно увеличен из-за скопления жидкости в брюшной полости и покрыт вздувшимися венами.
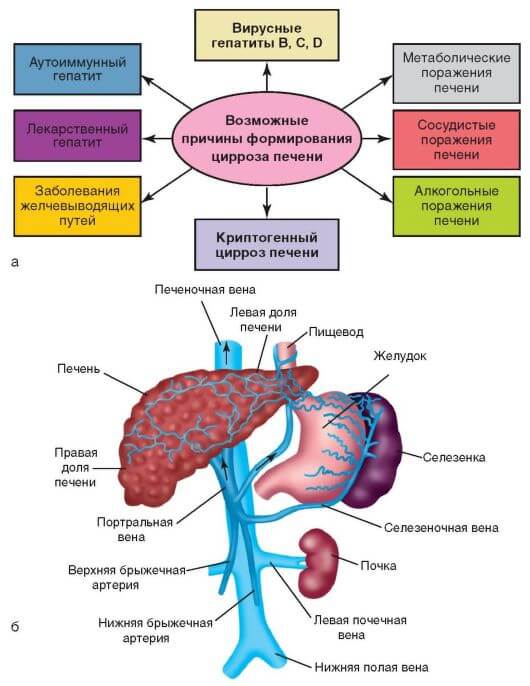
Цирроз возникает и прогрессирует по разным причинам. Чаще всего такое заболевание возникает на фоне следующих патологий:
- Вирусные инфекции. Наиболее частая причина – гепатиты вирусной природы. Такие заболевания сопровождаются воспалительным процессом, что приводит к некрозу печеночных клеток.
- Злоупотребление алкоголем. Если человек систематически употребляет большие дозы этанола, который содержится в алкоголе, то через 10-15 лет наблюдается алкогольный цирроз.
- Отравление печени химическими препаратами. Например, медикаментами, тяжелыми металлами, химикатами.
- Наследственность. Некоторые люди предрасположены к излишнему поглощению из продуктов питания меди и железа, которые накапливаются в печени и отравляют организм.
- Другие инфекции и заражение паразитами.
- Сердечные патологии, которые приводят к застою крови, что нарушает нормальный кровоток в печени.
- Аутоиммунные болезни. Например, при аутоиммунном гепатите иммунная система воспринимает клетки печени как чужеродные и начинает их уничтожать. Это провоцирует разрушение печени.
- Врожденные аномалии, которые препятствуют нормальному функционированию печени и оттоку желчи.
В группе риска находятся люди, которые злоупотребляют алкоголем, а также предрасположены к инфекционным или вирусным болезням. От алкогольного цирроза страдают в основном мужчины, поскольку они чаще выпивают спиртные напитки. У женщин чаще развивается цирроз на фоне сердечных патологий или вирусных гепатитов.
Проявления и прогнозы
Как распознать наиболее опасный этап развития цирроза? Это достаточно просто. Если на ранней стадии симптоматика неспецифическая (общее недомогание, слабость), то последняя характеризуется наличием признаков, что свидетельствуют о поражении печени и других органов. Так, у больного возникает печеночная недостаточность, что выражается в утрате компенсаторной способности этого органа.
Кроме признаков, характерных для предыдущей стадии цирроза (тошнота, желтизна, сосудистая сетка, увеличение органа и живота), у больного наблюдаются опасные осложнения. Они начинаются раньше, но на последней стадии становятся выраженными. Среди них:
-
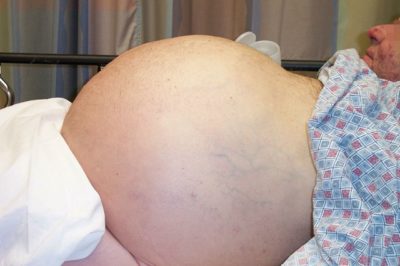
Асцит
водянка (скопление жидкости в брюшине, асцит);
- энцефалопатия (поражение мозга вследствие кислородного голодания и отравления крови);
- желтуха (кожа и слизистые оболочки становятся насыщенного желтого цвета);
- кровотечения вследствие тромбоза вен;
- гепатогенные язвы в органах пищеварения;
- инфекционные осложнения (пневмония, перитонит, мочеполовые инфекции);
- раковые образования;
- печеночная кома (потеря сознания на фоне сохранения рефлексов).
Выживаемость при циррозе зависит от осложнений, возникших на каждом из этапов развития патологии. Например, на этапе компенсации пациенты при правильном лечении и здоровом образе жизни могут прожить несколько десятилетий. Последняя же стадия цирроза характеризируется яркой симптоматикой и крайне неблагоприятным прогнозом, выживаемость составляет не более 3 лет.
Если болезнь осложнена раком или энцефалитом, то больной может умереть в любой момент. Такие пациенты не живут более года. Увеличить это время тяжело, но можно, если придерживаться рекомендаций врача, находясь под постоянным его надзором.
Диагностика и методы терапии
Чтобы как можно раньше выявить цирроз, необходимо при первых симптомах патологии пройти тщательное обследование. Пациенты, которые находятся в группе риска (больные гепатитом, алкозависимые), должны обследоваться каждые полгода.
Схема обследования
Для начала следует посетить врача, который проведет осмотр и опрос пациента, выслушает его жалобы. Осмотр проводится двумя способами:
- визуально, в этом случае оцениваются такие признаки, как желтизна кожи и склер, покраснение ладоней, сыпь на теле;
- методом пальпации, чтобы выявить изменения органа (увеличение или уменьшение размера, уплотнение).
Следующим этапом является биохимический анализ крови. При этом о терминальной стадии цирроза свидетельствуют такие показатели:
- высокий уровень глобулина, билирубина, ферментов;
- повышение уровня трансаминаз более чем в 5 раз;
- падение уровня холестерина, альбумина и протромбина.
Дополнительно для установления степени поражения печени и других органов назначают инструментальные методы диагностики:
- ультразвук;
- эндоскопия;
- томография (КТ или МРТ);
- биопсия.
Комплексная терапия
После выявления цирроза и определения характера и степени поражения печени проводят соответствующее лечение. Вылечить цирроз на последней стадии невозможно. Но некоторые процедуры способны увеличить продолжительность и улучшить качество жизни больного. Что можно сделать при таком диагнозе? Существует несколько терапевтических методов:
- Диетотерапия. Она необходима при любом поражении печени. Ее назначают с целью улучшения пищеварения и уменьшения нагрузки на печень. На последней стадии цирроза, который осложнен энцефалопатией, рекомендуют ограничить употребление соли, а также белковой пищи. Из рациона убирают жирные, острые, жареные блюда, копчености, алкоголь, кофе, газированные напитки и сладости. Еда должна легко усваиваться и быть полезной.
-
Медикаментозная терапия. При этом используют такие лекарства:
- гепатопротекторы (Эссенциале, Гепабене), которые защищают печень от дальнейшего повреждения;
 витаминные комплексы (витамины группы В, С, А, Е), которые улучшают обмен веществ;
витаминные комплексы (витамины группы В, С, А, Е), которые улучшают обмен веществ;- цитостатики (Метотриксат) и глюкокортикостероиды (Преднизолон) назначаются при аутоиммунных патологиях;
- мочегонные средства (Верошпирон) используют для снятия отечности и асцита. Любые лекарственные препараты назначаются врачом и применяются под его контролем. Он же определяет дозировку и длительность лечения.
- Альбуминовый диализ. Это процедура, когда при помощи специального аппарата проводят очищение крови от токсинов, поскольку печень не способна выполнять эту функцию самостоятельно. Такая манипуляция способствует уменьшению симптомов.
- Абдоминальный парацентез. При асците часто применяют эту процедуру для откачивания лишней жидкости из брюшной полости.
-
Пересадка донорской печени. Такая процедура способна продлить жизнь пациенту с термальной стадией цирроза. Но ее не проводят при таких состояниях:
 тяжелые сердечные болезни;
тяжелые сердечные болезни;- патологии легких и головного мозга;
- наличие злокачественного новообразования в печени с метастазами;
- острые инфекционные поражения;
- возрастные ограничения (не оперируются дети до двух лет и пожилые люди). Также противопоказаниями являются ожирение, тромбоз вен или необходимость пересадки сразу нескольких органов. При этом трансплантация не гарантирует пациенту долгую жизнь. Часто орган не приживается, а иногда пациент не дожидается операции.
Дополнительно больной с циррозом при любой методике терапии должен соблюдать некоторые правила, выполнение которых повышают эффективность лечения и качество жизни. Так, человеку необходимо отказаться от алкоголя, курения, приема некоторых медикаментов или наркотических веществ. Также ему следует правильно питаться и вести здоровый, в меру активный образ жизни.
Цирроз печени – тяжелая патология, которая в большинстве случаев имеет неблагоприятный прогноз. Последняя стадия заболевания заканчивается смертью пациента. Чтобы увеличить продолжительность жизни необходимо придерживаться рекомендаций врача, отказаться от вредных привычек и вести здоровый образ жизни.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология