При наступлении беременности у женщин начинается процесс кардинальной перестройки организма: изменяется гормональный фон, перераспределяется кровообращение в связи с началом функционирования маточно-плацентарной системы, увеличивается циркулирующий объем крови. Эти процессы ведут к усиленной работе сердца. ЭКГ при беременности играет очень важную диагностическую роль, поскольку позволяет оценить работу сердца, диагностировать нарушения ритма и проводимости и предупредить развитие раннего или позднего гестоза.
Содержание
Особенности функционирования сердечно-сосудистой системы
Изменения со стороны ССС связаны с появлением дополнительного круга кровообращения. Объем крови увеличивается за счет плазмы. Во время беременности развивается физиологическая гиперволемия, являющаяся одним из механизмов, поддерживающих оптимальные условия микроциркуляции в плаценте и жизненно важных органах беременной (сердце, мозг, печень, почки). Объем циркулирующей крови увеличивается почти на 45% и к моменту родов составляет 4000-5000 мл.
Если вы хотите быть спокойными за здоровье будущего ребенка, рекомендуем воспользоваться услугой сопровождение беременности в Киеве, что позволит проводить своевременную диагностику и наблюдение за развитием плода.
Благодаря сосудорасширяющему эффекту прогестерона артериальное давление несколько снижается: систолическое артериальное давление – на 7-12 мм рт. ст., диастолическое – на 10-15 мм рт. ст.

Изменения в ССС при беременности
В период беременности наблюдается физиологическая тахикардия. Начиная с 29-й недели развития плода частота сердечных сокращений постепенно увеличивается на 10-13 уд. / мин. Центральное венозное давление в среднем повышается на 3,5-4,5 единиц, при этом уровень давления в сосудах нижних конечностей остается неизменным.
В связи с высоким расположением дна матки в большинстве случаев на верхушке сердца или в месте проекции легочной артерии аускультативно можно выслушать систолический шум. Проводить выслушивание следует в спокойном состоянии, а также после незначительной физической нагрузке. Тоны над легочной артерией считаются усиленными. Электрическая ось смещается в левую сторону. В месте проекции аортального клапана никаких изменений не наблюдается.
Еще одно явление, характерное для беременных, – гемодилюция, ведущая к изменению показателей красной крови. На протяжении всего срока беременности в лабораторных анализах наблюдается увеличение количества лейкоцитов и скорости оседания эритроцитов. Количество тромбоцитов держится на нормальном уровне, но в связи с изменением других показателей коагулограммы развивается гиперкоагуляция.
Показания к процедуре и безопасность метода
Запись электрокардиограммы за период беременности проводится как минимум дважды. Первый раз – при постановке на учет в женскую консультацию, второй – после 30 недели беременности, когда начинает активно функционировать плацента и значительно увеличивается объем крови. Возможен вариант внеочередного проведения исследования, если у беременной имеются конкретные жалобы, указывающие на патологию сердечно-сосудистой системы:
- периодические или постоянные боли в области сердца различного характера;
- чувство тяжести в грудной клетке;
- токсикоз тяжелой степени;
- постоянные колебания уровня артериального давления;
- частые головокружения, случаи потери сознания;
- многоводие или маловодие.

Кардиограмма при беременности
В таких случаях врач-кардиолог женской консультации или терапевт выписывает бесплатное направление на проведение исследования.
Основной вопрос, беспокоящий всех беременных женщин, можно ли делать ЭКГ при беременности. Данный метод исследования в клинической практике считается полностью безопасным. Он не оказывает негативного действия как на организм матери, так и на организм плода. Ведь механизм работы прибора основан на регистрации электрического поля сердца.
Подготовка и алгоритм проведения ЭКГ
Метод исследования не требует специальной подготовки. Существуют общие советы для качественного и быстрого проведения процедуры:
- перед процедурой на кожу груди нельзя наносить никаких кремов, поскольку таким образом снижается электропроводимость;
- одеть лучше такую одежду, которую легко снять;
- снять с шеи, груди и рук металлические украшения;
- предупредить врача кабинета функциональной диагностики о приеме медикаментозных средств накануне, поскольку это может повлиять на результаты исследования;
- избегать физической нагрузки перед процедурой;
- за 2 часа до исследования ограничить употребление пищи, желательно выпить 300 мл холодной воды;
- подготовить интересующие вопросы и задать их врачу сразу после проведения исследования или даже в процессе его;
- предупредить врача о наличии аллергии к компонентам геля, наносящегося на кожу для наилучшего электропроведения.
Как делают ЭКГ беременным? Техника проведения исследования такая же, как у остального контингента населения.
Выполнить ее можно в любом медицинском учреждении – поликлинике, амбулатории, стационаре, ФАПе. Аппарат, с помощью которого проводится процедура, называется электрокардиографом. Он есть разных размеров. В большинстве случаем врачи предпочитают пользоваться портативными – они очень удобны в применении в силу небольшого размера.
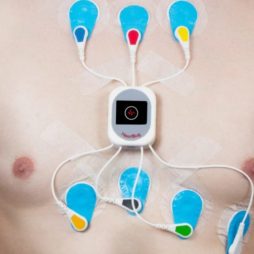
От блока питания отходят 4 основных (периферических) электрода и 6 грудных. Периферические разных цветов: красный, желтый, зеленый и черный. Накладываются на верхние и нижние конечности. Грудные электроды накладываются в стандартных местах проекции важных структур сердца. На блоке есть экран и лента, на которую записывается полученный результат. В среднем длительность процедуры составляет не более 10 минут.
Благодаря такому расположению беременной на кушетке проводится профилактика развития синдрома нижней полой вены: сосуд сдавливается увеличенной маткой и прижимается к позвоночному столбу и, как следствие, кровь не поступает в маточно-плодовую систему, страдает плод.

Кардиотокография
Беременность – состояние, при котором важно оценивать состояние не только материнского организма, но и функционирование плода. Методом, позволяющим судить о работе сердечно-сосудистой системы плода, является кардиотокография. Также параллельно с сердцебиением ведется синхронная запись шевеления плода и сократительной активности матки. Начиная с 30 недель беременности, каждая женщина проходит каждый месяц это исследование.
Особо важное значение КТГ имеет в процессе родов: в первом периоде родов, когда происходит активное раскрытие шейки матки, очень важно следить за внутриутробным состоянием плода. Об ухудшении его «скажет» учащение, замедление или нерегулярность ритма сердца плода. Нормальной считается частота 110-170 уд. в минуту.

Кардиотокография
Как правило, во время сокращения матки происходит замедление работы сердца ребенка, а по его окончанию ритм восстанавливается. При отсутствии восстановления, выравнивания частоты сердечных сокращений производится пересмотр тактики ведения, поскольку это свидетельствует о развитии гипоксии плода или, так называемого «дистресса плода». В таком случае решается вопрос об экстренном кесаревом сечении.
Аппарат КТГ состоит из основного блока с лентой, экраном и панелью, а также двух датчиков: маточного и плодового. Место наложения плодового датчика зависит от положения, позиции и предлежания плода. Маточный же всегда накладывается на дно матки. Датчики фиксируются ремнями. Длительность записи должна составлять не менее 10 минут.

Расшифровка результатов
Расшифровка результатов требует от врача достаточного опыта и знаний. По окончании ЭКГ и КТГ результат выдается сразу. На электрокардиограмме обязательно оцениваются следующие важные показатели: природа сердечного ритма, отклонение электрической оси сердца, ЧСС; проводится детальный анализ каждого зубца и комплекса ленты. Для беременной женщины нормальным ритмом считается ЧСС 60-80 уд/мин.
Существуют некоторые особенности ЭКГ у беременных. Наряду с физиологической тахикардией у них электрическая ось сердца отклоняется вправо, появляются патологические изменения в комплексах.
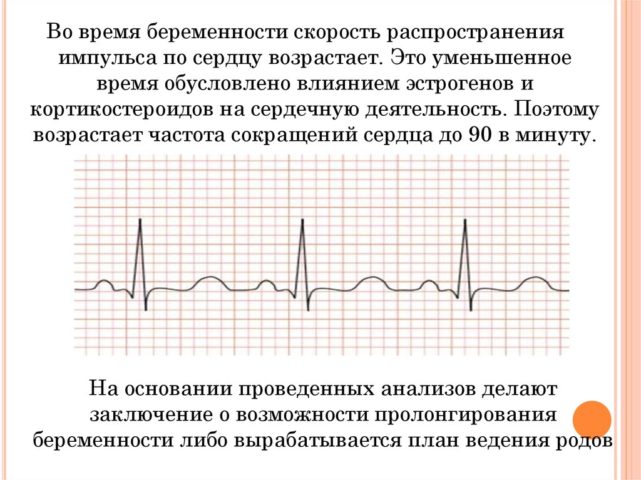
Подобные изменения наблюдаются далеко не у всех женщин с нормальной беременностью ввиду индивидуальности каждого организма.
Допускается наличие единичных коротких экстрасистол, а сам очаг возбуждения может мигрировать в другой участок сердца. По расположению зубцов и сегментов определяется скорость проведения нервного импульса. При наличии патологических изменений женщину необходимо отправить на консультацию к кардиологу.
На КТГ оценивается пять показателей: базальный ритм, амплитуда, осцилляции, акцелерации, децелерации. Нормальной считается частота 110-170 уд/мин. Соответственно, базальный ритм должен быть в пределах этих единиц. Неблагоприятной является монотонность ритма, когда сердце работает на одной частоте, издавая одинаковое количество ударов. Также нежелательны децелерации (резкое урежение ритма на 15 ударов минуту с таким же резким восстановлением) и акцелерации (наоборот, учащение ритма на 15 ударов). Более благоприятный прогноз, как правило, имеет тахикардия.
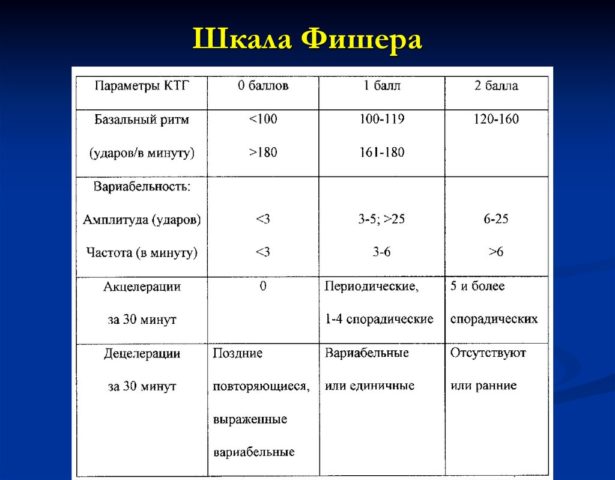
Шкала Фишера
Бальная оценка записанного КТГ ведется по шкале Фишера, которая подразумевает все вышеперечисленные пункты. По итогу анализа считается количество баллов, размер которых будет указывать на состояние плода, вплоть до гипоксии. Нормальным состоянием плода является наличие результата 8-10 баллов. Если результат ниже – требуется постоянный мониторинг самочувствия и жизнедеятельности плода. Ухудшение состояния ребенка является абсолютным показанием к операции кесарево сечение.
Электрокардиографические методы обследования играют важную роль в работе акушеров-гинекологов, терапевтов, кардиологов. Они позволяют вовремя диагностировать патологические изменения сердечно-сосудистой системы в любых условиях. Это очень важно, поскольку в данной ситуации речь идет не об одной, а о нескольких жизнях.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология