К развитию инфаркта приводит дефицит кровоснабжения сердечной мышцы. Заболевание характеризуется отмиранием участка миокарда, и при острой форме оно зачастую заканчивается летальным исходом. Те, кто вовремя не обратились к врачу, и перенесли приступ на ногах, рискуют столкнуться с его осложнениями.
Содержание
Специфика и опасность нарушения
По статистике, у 70% пациентов, перенесших заболевание, проявляются постинфарктные осложнения. Это происходит по причине неспособности сердца полностью выполнять свои функции. Клетки, подвергшиеся некрозу, не восстанавливаются, и снижается сердечная способность к сокращению.
Даже мелкоочаговый инфаркт в легкой форме негативно влияет на здоровье человека. 30% пациентов, переживших осложненную форму заболевания, умирает в первый год после него.
Острый период составляет 28 дней после приступа. Именно в это время появляется наибольшее количество проблем. Основная опасность заключается в том, что осложнения могут проявиться на любой стадии – как на следующий день, так и через несколько лет.
Какие бывают осложнения?
Развитие постинфарктных нарушений объясняется размером области поражения миокарда, его состоянием на фоне перенесенных ранее болезней и взаимодействием с коронарными артериями. Специалисты разделяют осложнения инфаркта миокарда на 5 основных групп:
- Механические. Возникают вследствие структурных деформаций клеток и тканей и сопровождаются их разрывом.
 Электрические. Происходит нарушение ритма сердечного сокращения и его проводимости. Часто проявляются при крупноочаговом инфаркте.
Электрические. Происходит нарушение ритма сердечного сокращения и его проводимости. Часто проявляются при крупноочаговом инфаркте.- Гемодинамические. Появляются вследствие неспособности сердца обеспечивать кровоток в полном объеме.
- Эмболические. Характеризуются появлением большого количества тромбов, что может привести к последующей закупорке сосудов.
- Реактивные. Возникают по причине нарушений в работе иммунитета, вторичной дисфункции органов и симпатической нервной системы.
В зависимости от времени проявления, нарушения бывают ранние и поздние. Первые появляются на протяжении так называемого острого периода, последующие – примерно спустя два месяца после приступа.
Существует 3 группы, на которые разделяют осложнения по степени угрозы для организма:
- наименее опасные;
- прогностически серьезные;
- опасные для жизни.
В период реабилитации возможна внезапная смерть пациента. Это, как правило, происходит в течение года после приступа. Несмотря на проведенные лечебные мероприятия, существует риск уменьшения фракции выброса левого желудочка, вследствие чего сердце не справляется с нагрузкой и перестает работать. Любая патология, возникающая после перенесенного инфаркта, является серьезным препятствием на пути к выздоровлению.
Ранние осложнения
Появление проблем этой категории может произойти через несколько часов или суток после приступа инфаркта. При острой форме заболевания ранние осложнения могут проявиться во время транспортировки пациента в палату.
Болезнь характеризуется отмиранием области миокарда и уменьшением количества активных кардиомиоцитов. Вследствие этого велик риск развития острой сердечной недостаточности.
 Клинически патология проявляется:
Клинически патология проявляется:
- тахикардией;
- резким снижением артериального давления;
- диурезом;
- приступами удушья;
- слабостью;
- головокружением и потерей сознания.
Осложнение в большинстве случаев проявляется у женщин старше 60 лет, и людей, у которых в анамнезе присутствует сахарный диабет. Наиболее частыми последствиями можно считать:
-
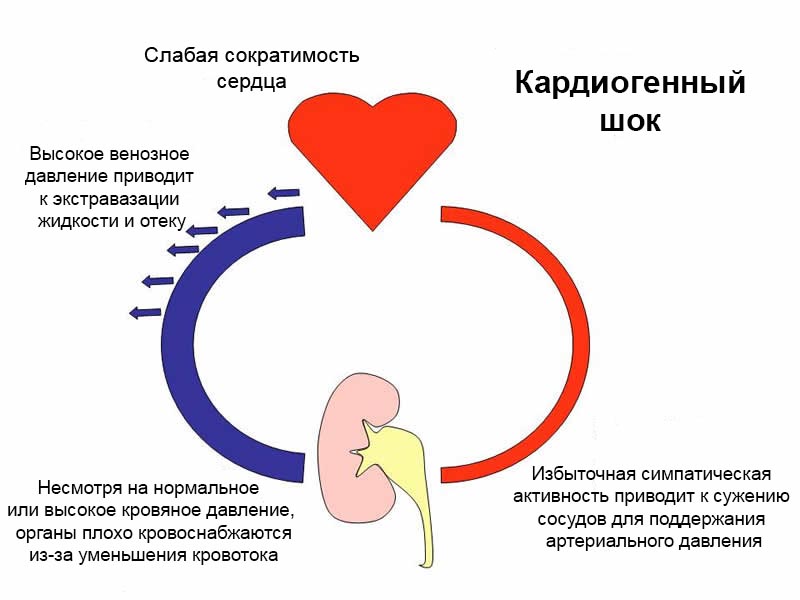
Кардиогенный шок – острая форма сердечной недостаточности. Из-за недостаточного количества поступающей крови происходит нарушение дыхания, резкое снижение АД и сбой в функционировании внутренних органов. Шок развивается быстрее, чем появляется болевой симптом, и по этой причине не всегда можно понять, что произошло. Вследствие этого осложнение грозит летальным исходом. Клинические симптомы патологии:
- заторможенность и спутанность сознания;
- холодные посиневшие конечности;
- понижение пульса до 20 ударов в минуту;
-
отечность.
-
Ранняя постинфарктная стенокардия может развиться спустя сутки или несколько дней после приступа. Она является самой тяжелой формой этого заболевания и характеризуется появлением стандартной боли за грудной клеткой. У 25% пациентов приводит к появлению повторного инфаркта. Проявляется в виде коронарного спазма, поражения сосудистого эндотелия и повреждения артерий.
Сердечная ткань вследствие перенесенной болезни истончается и натягивается, что грозит разрывом сердца. В большинстве случаев это происходит на 5-6 сутки после инфаркта. В случае наружного разрыва пациенту необходима хирургическая операция. Повреждению сопутствует острая боль, резкое исчезновение пульса и потеря сознания. 85% случаев приводят к смерти.
 Отек легких развивается вследствие попадания экссудата в легочную ткань из капилляров. Это приводит к кислородному голоданию и нарушению газообмена. Дыхательные пути заполняются пеной, и может развиться асфиксия. Основным признаком является громкое судорожное дыхание, сопровождаемое хрипами.
Отек легких развивается вследствие попадания экссудата в легочную ткань из капилляров. Это приводит к кислородному голоданию и нарушению газообмена. Дыхательные пути заполняются пеной, и может развиться асфиксия. Основным признаком является громкое судорожное дыхание, сопровождаемое хрипами.- Аритмия провоцирует фибрилляцию желудочков – они начинают сокращаться в разном темпе, что может привести к остановке сердца. Если медицинская помощь не будет оказана немедленно, может наступить клиническая смерть.
- Перикардит – это воспалительный процесс, поражающий оболочку сердца. Сигналом служит боль в грудной клетке, усиливающаяся во время приема пищи, глотания и вдыхания воздуха. Также наблюдается повышение температуры до 39 градусов.
- Тромбоз. Возможно образование большого количества маленьких тромбов, закупоривающих сосуды и не пропускающих кислород. В результате проявляется тромбоэмболия, характеризующаяся кислородным голоданием и риском отрыва тромба.
Кроме этого, инфаркт воздействует на функциональность системы ЖКТ. На слизистой оболочке образуются язвы, эрозии и трещины. Причиной чаще всего является недостаточный приток крови и передозировка Аспирина.
Долгосрочные последствия
Поздние осложнения развиваются в подостром и хроническом периодах. Они могут появиться в качестве отдельных заболеваний, требующих оказания неотложной медицинской помощи.
Наиболее распространенной патологией является постинфарктное состояние (его называют синдромом Дресслера). Недуг появляется вследствие нарушения работы иммунного процесса. После перенесения инфаркта часть миокарда подвергается некрозу, и на этом месте образуется рубец. К его антигенам вырабатываются антитела, что может привести к конфликту с последующим уничтожением клеток миокарда.
Симптомы патологии:
- боль в центре грудной клетки и в суставах;
- лихорадка;
- повышение температуры тела.
Спутниками осложнения становятся пневмония, перикардит и плеврит. Происходят воспалительные процессы в тканях суставов и легких. Заболевание развивается у 20-25% больных.
Поврежденный участок миокарда способен истончиться и выпятиться, что существенно снижает или делает невозможным его способность к сокращению. Такая болезнь называется аневризмой сердца. Недуг можно определить по таким проявлениям:
- общая слабость организма;
- одышка, сопровождающаяся приступами астмы и легочным отеком;
- лихорадка;
- повышенное потоотделение;
- низкое давление.
Патология способствует появлению сердечной недостаточности и лечится с помощью медикаментозных или хирургических методов.
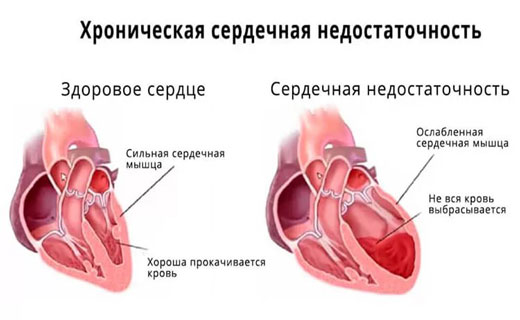
Хроническая сердечная недостаточность характеризуется неспособностью сердца выполнять перекачивающие функции, что приводит к недостатку кислорода. Человеку постоянно не хватает воздуха, появляются отеки и одышка в состоянии покоя.
При постинфарктном кардиосклерозе наблюдается замена мышечной тканью отмерших волокон области миокарда. Сердечная мышца становится менее эластичной и неспособной к сокращению. В результате происходит нарушение сердечного ритма, проводимости, увеличение сердечной полости и рыхлость миокарда. Прогноз зависит от величины зоны поражения и степени нарушения работы сердечной мышцы.
Реабилитационный период
Постинфарктные осложнения могут привести к существенному ухудшению состояния пациента и к последующей смерти. Для того чтобы избежать этого, необходимо пересмотреть образ жизни и кардинально его изменить:
- Отказ от алкоголя и сигарет. Они негативно влияют на сосудистую систему и уничтожают клетки миокарда.
 Соблюдение диеты. Лишний вес дополнительно нагружает организм и приводит к сердечным нарушениям.
Соблюдение диеты. Лишний вес дополнительно нагружает организм и приводит к сердечным нарушениям.- Правильный режим сна. Организм должен отдыхать не менее 8 часов в день, что способствует снижению нагрузки на сердце.
- Занятия ЛФК. Физические нагрузки позитивно влияют на сосуды, расширяют их и способствуют нормализации кровотока.
- Выполнение предписаний кардиолога. Специалист, зная клиническую картину, даст наиболее полезные рекомендации как по медикаментозному лечению, так и по профилактике появления повторного инфаркта.
Во время реабилитации возможны осложнения в психологическом состоянии пациента. Эмоциональная обстановка должна быть доброжелательной и спокойной, по возможности нужно избегать стрессовых состояний и нервного перенапряжения.
Осложнения, появляющиеся после инфаркта, способны принести не меньший вред организму, чем первичный недуг, и даже привести к повторному появлению приступа. Для того чтобы этого избежать, необходимо выполнять требования лечащего врача, проходить профилактические осмотры и вести здоровый образ жизни.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология