Гипертрофическая кардиомиопатия – это опасное заболевание сердца, которое часто является причиной внезапной смерти. Патология не имеет четко определенных причин, чаще носит наследственный характер. Соответственно, отсутствует и этиотропное лечение, что часто становится причиной прогрессирования патологии и серьезных осложнений.
Содержание
Специфика и проявления патологии
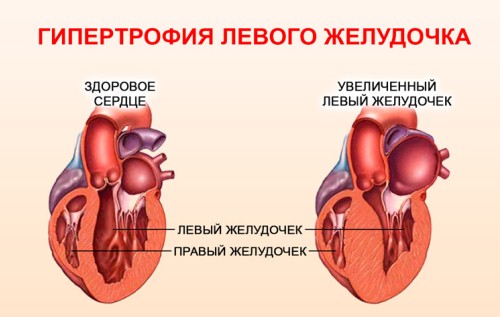
Гипертрофическая кардиомиопатия – функциональное заболевание, при котором стенки сердечной мышцы значительно утолщаются. Уплотнение стенки миокарда приводит к тому, что во время фазы диастолы сердце полностью не расслабляется и в полость сердца не попадает достаточное количество крови.
В дальнейшем это приводит к истощению сердечной мышцы, так как по коронарным сосудам к сердцу не поступает необходимое количество крови и кислорода. В связи с этим развивается ишемия миокарда. Клинически это состояние проявляется следующими симптомами:
- боль в сердце;
- одышка;
- головокружение, периодические потери сознания;
- ощущение сердцебиения.
Болезненные ощущения локализуются в загрудинной области. По своей природе болевые ощущения являются приступом стенокардии, так как возникают вследствие ишемии миокарда. Боль интенсивная, может отдавать в левую половину тела. Болезненные ощущения в области сердца – это наиболее выраженный признак болезни.
Одышка является признаком сердечной недостаточности. Вначале болезни затруднение дыхания возникает при физической нагрузке, в дальнейшем возникает даже в покое. В стадии декомпенсации одышка может сопровождаться развитием цианоза или акроцианоза.
При кардиомиопатии часто возникают обморочные состояния. В большинстве случаев этот признак характерен для обструктивной формы. Реже потеря сознания связана с ишемией сердца.
Менее специфический признак – отчетливые ощущения сердцебиения, перебои в работе сердца. Эти симптомы возникают при нарушениях ритма и проводимости. Аритмии при кардиомиопатии развиваются из-за длительной ишемии.
Остальные характерные проявления выявляются при физикальном осмотре:
- Расширение границ сердца. Из-за утолщения миокарда границы сердца расширяются в обе стороны. Этот признак выявляется при перкуссии.
- Приглушенность тонов сердца. Данный признак возникает из-за сердечно-сосудистой дисфункции.
- Шум в сердце, который возникает в фазу сокращения. Шум определяется при аускультации сердца при помощи фонендоскопа.
Причины развития болезни
Основная причина развития кардиомиопатии – наследственность. На сегодняшний момент выделено примерно 10 генов, которые отвечают за состояние сердечной мышцы. Примерно 200 мутаций в этих генах приводят к спонтанной гипертрофии миокарда. Таким образом, заболевание передается генетически. Существует много примеров, когда болеет сразу несколько членов семьи.
Наличие мутации в гене, который отвечает за состояние миокарда, приводит к тому, что определенные участки сердца гипертрофируются.
Это может быть заложено еще в эмбриональном периоде, в таком случае болезнь развивается постепенно, с рождения. В других случаях мутация проявляется после воздействия провоцирующих факторов. При этом развитие болезни имеет спонтанный характер, и симптомы кардиомиопатии возникают внезапно.
Классификация патологии
Различают 2 основные формы течения заболевания:
- Обструктивная. Характеризуется наличием обструкции, а также разницы давления в левом желудочке и аорте. Более неблагоприятный и опасный вариант болезни. При обструктивной форме снижается выброс крови в аорту, что приводит к гипоксии головного мозга.
- Необструктивная. Характеризуется отсутствием разницы систолического давления в левом желудочке. Необструктивная форма – это более благоприятный вариант болезни.
По степени утолщения миокарда гипертрофия бывает:
- умеренная;
- средняя;
- выраженная.
В зависимости от уровня градиента давления в выходном тракте левого желудочка кардиомиопатия делится на 4 степени тяжести (при обструктивной форме).
Диагностические процедуры
Определиться с диагнозом только по клиническим симптомам невозможно. Для постановки окончательного диагноза необходимо дополнительное обследование. Диагностика состоит из таких инструментальных методов:
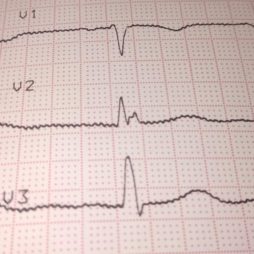
 Электрокардиограмма. При помощи ЭКГ определяется гипертрофия желудочков. При осложненном течении болезни присутствуют также нарушения ритма и проводимости.
Электрокардиограмма. При помощи ЭКГ определяется гипертрофия желудочков. При осложненном течении болезни присутствуют также нарушения ритма и проводимости.- Суточное ЭКГ-мониторирование. Используется при тяжелых аритмиях, когда есть клинические проявления, но разовая ЭКГ не выявила изменений.
- Рентгенограмма органов грудной клетки. Выявляет расширение тени сердца в обе стороны.
- Эхокардиограмма. Наиболее информативный метод исследования. Выявляет гипертрофию миокарда, увеличенные размеры межжелудочковой перегородки. Также при помощи эхокардиографии измеряется давление в полостях сердца.
- Биопсия сердечной мышцы. Назначается редко, только в тех случаях, когда невозможно подтвердить кардиомиопатию другими способами.
Лабораторные методы исследования используются для исключения других патологий сердечно-сосудистой системы, а также для оценки общего состояния организма. Для дифференциальной диагностики с воспалительными заболеваниями назначается общий анализ крови.
При кардиомиопатии в нем отсутствуют все признаки воспаления (лейкоцитоз, повышение скорости оседания эритроцитов). Для оценки общего состояния назначается биохимический анализ (почечный и печеночный комплекс, липидный спектр, электролиты), исследование крови на глюкозу.
Лечение заболевания
Лечение болезни зависит от формы кардиомиопатии, степени тяжести и общего состояния больного. Клинические рекомендации по лечению поражения сердца включают прием медикаментозных препаратов, хирургическое вмешательство и ограничение физической нагрузки.
Консервативное
Консервативная терапия назначается всем пациентам с гипертрофической кардиомиопатией. Основной метод терапии – прием медикаментов. Специалисты могут назначить следующие группы медпрепаратов:
- Бета-блокаторы.
- Блокаторы кальция.
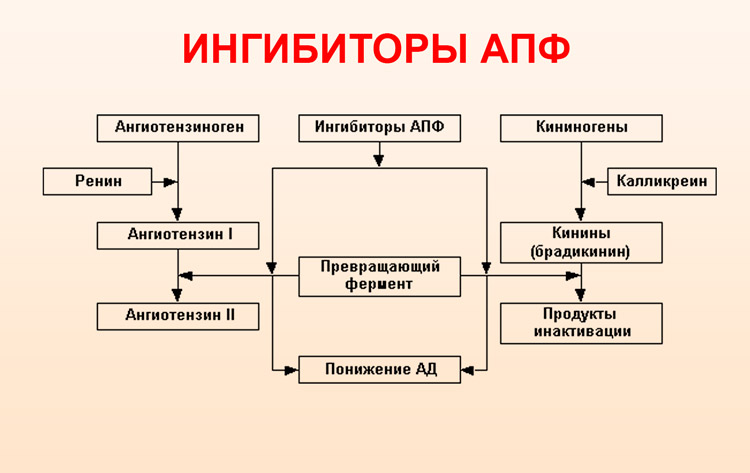
- Ингибиторы АПФ.
- Антиаритмики.
- Препараты, расширяющие сосуды.
Бета-блокаторы являются препаратами выбора при кардиомиопатии. Они уменьшают частоту сердечных сокращений, что препятствует усугублению ишемии сердца. Для лечения болезни используются Бисопролол, Метопролол.
Блокаторы кальция также способны снижать ЧСС. Они применяются реже, чем бета-блокаторы, так как их применение связано с более высоким риском развития побочных эффектов. Например, высокие дозы Верапамила могут усугубить диастолическую дисфункцию. Прием блокаторов кальциевых каналов начинают с минимальных доз, внимательно следя за переносимостью медикаментов.
Ингибиторы АПФ благоприятно влияют на течение болезни, так как способны предотвратить ремоделирование сердца. Они запускают обратное развитие гипертрофии, что может привести к уменьшению симптомов. Используются такие препараты как: Каптоприл, Лизиноприл, Энап, Фозинотек.
Следующие группы медикаментозных препаратов назначаются в тех случаях, когда болезнь сопровождается возникновением осложнений. Антиаритмики применяются при различных нарушениях ритма. При данном поражении наиболее часто используется Амиодарон.
При развитии сердечной недостаточности используются средства, которые расширяют сосуды. Дилатация сосудов уменьшает нагрузку на сердце, способствует устранению симптомов болезни. Используются средства из группы нитратов, например, Нитропруссид натрия, Атенолол.
Хирургическое лечение
При неэффективности консервативного лечения используется хирургическое вмешательство. Основной метод хирургического лечения – резекция пораженного участка. Во время операции удаляется участок обструкции, что в дальнейшем приводит к нормализации диастолической функции и способствует уменьшению гипертрофии миокарда. Пораженный участок иссекают или искусственно некротизируют.
Показанием к хирургическому вмешательству являются также некоторые осложнения. Гипертрофия левого желудочка может приводить к растягиванию волокон фиброзного кольца, в результате чего створки митрального клапана полностью не закрываются. При развитии относительной митральной недостаточности проводят замену клапана.
Если заболевание сопровождается возникновением тяжелых аритмий – это также показание к проведению оперативного вмешательства. В этом случае используется постановка электрокардиостимулятора, который устраняет нарушения ритма. В некоторых случаях ресинхронизация приводит к уменьшению обструкции.
Гипертрофическая кардиомиопатия является смертельно опасным заболеванием. Основную роль в развитии болезни играет наследственность. Предотвратить развитие патологии практически невозможно. Исход болезни во многом зависит от проводимого лечения и индивидуальных особенностей.
К сожалению, в большинстве случаев прогноз неблагоприятный, заболевание заканчивается внезапной смертью. Примерно в 10% случаев болезнь проходит самостоятельно и заканчивается выздоровлением. Причины такого регресса до сих пор не выявлены.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология