Жировой гепатоз беременных – это редкая патология, которая проявляется у женщин при вынашивании плода. При этом заболевании у пациентки в печени происходит замещение гепатоцитов жировой тканью. В 1857 году был зарегистрирован первый случай беременности у женщины с гепатозом, который закончился ее смертью. Процент летальных исходов у таких пациенток до недавнего времени был крайне высоким (90-100 %).
Частота встречаемости болезни сегодня составляет 1 случай на 13 328 родов. Врачи роддомов диагностируют эту патологию 1 раз за 3-4 года. Смертность женщин снизилась, хотя и остается высокой (25 %), так как ранняя диагностика болезни затруднена. При появлении первых симптомов пациенток сначала направляют в инфекционное отделение, так как симптомы болезни на начальном этапе очень схожи с вирусным гепатитом.
После исключения вирусного поражения печени женщин направляют в роддома. Сохранить жизнь пациентке можно путем экстренного родоразрешения. В противном случае женщина может умереть. Рассмотрим, чем опасен стеатогепатоз при беременности, основные клинические проявления этого заболевания, а также методики диагностики и лечения патологии.
Содержание
Патогенетические механизмы и клиническая картина
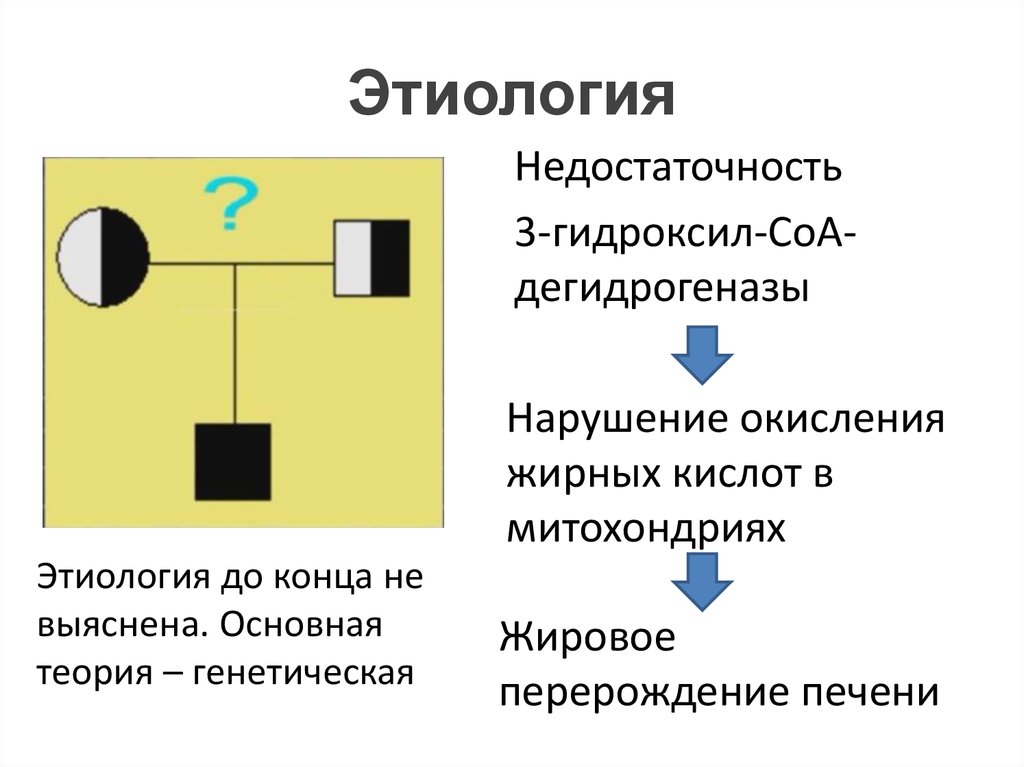
Есть мнение, что заболевание имеет генетическую предрасположенность и относится к митохондриальным патологиям. У беременных женщин с гепатозом после длительных исследований была обнаружена поломка гена, отвечающего за работу митохондриальных структур в организме.
Вынашивание плода способно провоцировать нарушения функции митохондрий. В 1 и 2 триместре симптомы болезни не появляются. Дебют гепатоза возникает чаще всего на 3 триместре (редко во 2), так как нагрузка на все системы организма увеличивается.
Нормальная работа митохондрий в гепатоцитах поддерживается специфическими ферментами, которые помогают метаболизму жирных кислот. При нарушении ферментативной активности жирные кислоты начинают накапливаться внутри тканей печени, что приводит к жировому гепатозу.
Международная классификация болезней формулирует заболевание следующим образом: острая жировая инфильтрация печени беременных, острая жировая дистрофия печени беременных (ОЖДПБ). Код по МКБ-10: К-72 «Печеночная недостаточность, не классифицированная в других рубриках».
Симптомы патологии зависят от ее стадии (Табл. 1). Жировая инфильтрация печеночной ткани в период вынашивания плода может протекать вначале без желтушного синдрома. Латентный период характеризуется проявлениями тошноты, рвоты, изжоги. Изжога формируется из-за появления изъязвлений на слизистой пищевода.
Пациентка жалуется на боль во время прохождения пищевого комка. Позже болевые ощущения может вызывать даже жидкость. Приступы изжоги часто заканчиваются рвотой с кровяным содержимым. Это является специфическим признаком жировой дистрофии при беременности.
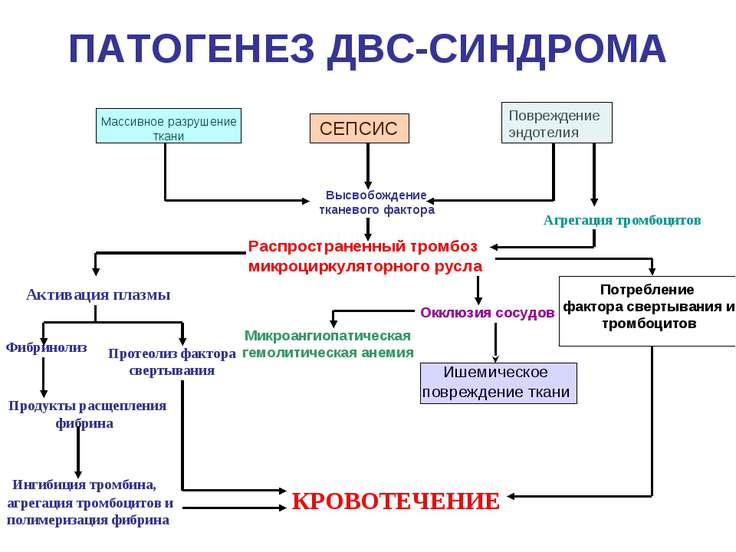
Со временем проявляется желтуха, которая сочетается с портально-гипертензионным синдромом. У пациенток развивается ДВС-синдром (диссеминированное внутрисосудистое свертывание). Выявляются кровотечения, кровоизлияния на коже. В крови увеличивается концентрация щелочной фосфатазы (в 10 раз), билирубина, АЛТ, АСТ. Нарастает анемия, сильно выражен лейкоцитоз, тромбоцитопения.
За счет высокого билирубина у беременных происходит помутнение сознания, но не так как при гепатитах. У пациенток после сопора сознание просветляется. Этот признак также считается характерным для инфильтрации печени жирового вида при вынашивании плода. Болезнь продолжается от 3 дней до 8 недель.
Смерть наступает из-за сильных кровотечений. Маточные кровотечения вызывают отслойку плаценты, смерть плода, а затем и матери. Возможны кровоизлияния в мозг и внутренние органы. Для предотвращения летального исхода больной срочно показано родоразрешение.
Таблица 1 – Стадии и проявления гепатоза при беременности
| Безжелтушная | Желтушная | Третья стадия |
|---|---|---|
Выявляется на 30-34-й неделе беременности. Признаки
|
Проявляется через 1-2 недели от начала болезни. Проявления:
|
Появляется через 1-2 недели после выявления желтушного синдрома. Возникают:
|
Дифференциальная диагностика
Так как инфильтрация жирового вида – это очень редкое заболевание, диагностировать его сложно. Выживаемость больных при этой патологии напрямую зависит от своевременного ее выявления. Клиника жировой дистрофии нарастает постепенно.
Сначала появляется преджелтушный период. В этот период очень важно исключить вирусный гепатит. Это заболевание протекает очень похоже. Желтухи при вирусном поражении может не быть, АЛТ и АСТ также высокие. Больной для исключения гепатита проводят анализ крови на наличие вирусов.
При жировой инфильтрации характерным признаком в безжелтушный период считается выраженная изжога, жжение за грудиной. Этот симптом может подтолкнуть врача на мысль о наличии у пациентки инфильтрации жирового типа. Желтуха при гепатозе обычно интенсивная, сопровождается изжогой, рвотой кровяным содержимым.
Увеличение билирубина приводит к сопору, который периодически сменяется возвращением сознания. В период просветления больная хорошо ориентируется в пространстве, адекватно отвечает на вопросы. При гепатитах сопор быстро перетекает в кому. В сопорозном состоянии больные с гепатитами не реагируют на окружающих. Это отличие в клинике заболеваний также помогает диагностике.
При острых вирусных гепатитах (ОВГ) не выявляется почечной недостаточности, нет высоких показателей лейкоцитоза в крови, тромбоцитопении, а также не отмечается снижения белка. Вирусное поражение печени сопровождается очень высокими уровнями трансаминаз (АЛТ, АСТ). Они способны возрастать до 30-100 норм и более (норма до 40 ЕД/л). Гестоз при ОВГ не встречается.
Диагностические мероприятия может затруднить нетипичное течение жировой инфильтрации. Возможно появление неинтенсивного желтушного синдрома, наблюдаются очень высокие уровни печеночных ферментов, отсутствие изжоги. Больные могут некоторое время реагировать на терапию, которую применяют при вирусных гепатитах. Сознание может быть затуманено, но кома не развивается.
Диагноз жировой инфильтрации можно поставить только при наличии гестоза (повышение давления, белок в моче). ДВС-синдром, а также почечная недостаточность, развивающаяся на поздней стадии гепатоза, помогает исключить ОВГ. ДВС-синдром, провоцирующий сильные кровотечения, также считается специфическим признаком в определении гепатоза.
Если у пациентки сильно выражены тошнота, рвота, необходимо исключить пищевые токсикоинфекции. При пищевых отравлениях рвота будет частая, не содержащая крови, наблюдается тяжелая диарея (кратностью более 10 раз за сутки), гипертермия, боли в животе.
Алгоритм обследования
К методикам выявления жировой инфильтрации относят сбор анамнеза, жалобы, данные осмотра больной, использование лабораторных и дополнительных методов обследования. На начальном этапе гепатоза больная жалуется на:
- жжение за грудиной;
- тошноту;
- рвоту кофейной гущей;
- сильную слабость;
- гастралгии;
- кровотечения;
- кровоизлияния на кожном покрове.
При врачебном осмотре возможно выявление:
- расчесов на коже;
- желтушного синдрома;
- повышения давления;
- тахикардии.
Для постановки диагноза «гепатоз» назначают:
- Клинический анализ крови, помогает выявить лейкоцитоз 20000-30000 в мкл, тромбоцитопению менее 100 мкл, анемию (снижение гемоглобина и эритроцитов).
- Биохимию. Выявляется повышение АЛТ, АСТ в 3-10 раз, увеличение билирубина на 10 % от нормы, снижение сахара крови (причина не установлена), повышение щелочной фосфатазы в 5-10 раз, увеличение аммония, а также аминокислот крови.
- Анализ мочи (общий по Земницкому, Ничипоренко, количество диуреза за сутки, посев). В моче обнаруживается белок, количество мочи за сутки уменьшается, на третьей стадии диурез может отсутствовать.
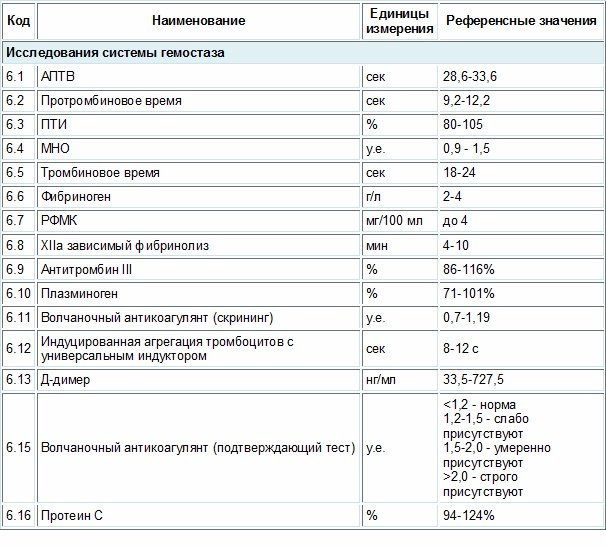
- Также важны результаты коагулограммы. Показатели анализа на свертываемость крови при гепатозе представлены в таблице (Табл. 2). Для своевременной диагностики ДВС-синдрома при гепатозе контроль коагулогулограммы осуществляется регулярно. Если у пациентки быстро прогрессируют симптомы ДВС-синдрома, анализ на свертываемость проводят несколько раз за сутки.
Таблица 2 – Показания коагулограммы на ДВС
| Вещество | Показатель |
|---|---|
| АЧТВ | Снижен на начальной стадии ДВС, повышен при 2,3 стадии |
| Фибриноген | Снижен |
| Тромбоциты | Снижены |
| Волчаночный антикоагулянт | Имеется |
| Тромбиновое время | Повышено |
| Антитромбин III | Увеличен |
К дополнительным методикам относятся:
- Электрокардиография (ЭКГ) – позволит выявить нарушения ритма, поможет исключить болезни сердца.
- Кардиотокография показывает состояние плода внутриутробно: частоту сердечных сокращений, наличие гипоксии.
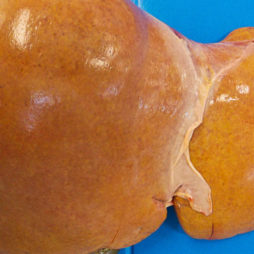
- Ультразвук жизненно важных органов матери и плода (печени, сердца, почек). На УЗИ печени матери можно увидеть жировую дистрофию ткани печени.
- Допплерометрия материнской, а также плодовой гемодинамики. Допплерографию проводят, чтобы оценить состояние сосудов плаценты, так как при гестозе сосуды повреждаются, кровоток замедляется, развивается фетоплацентарная недостаточность.
- Исследование глазного дна. Если у пациентки иметься гестоз, будет выявлено усиление сосудистого рисунка, отек сосочка зрительного нерва.
- Измерение центрального венозного давления.
Подтвердить диагноз жирового гепатоза поможет пункционная биопсия печени. У больной берут фрагмент ткани печени. Материал разрезают на тонкие пластинки, а затем накладывают на предметное стекло. При гистологическом исследовании под микроскопом будет видна жировая инфильтрация. Она выглядит как жировые капли разных размеров. Сама ткань печени не изменена. Лейкоцитоза в печени нет.
Пункционную биопсию применяют нечасто, так как она может ухудшить состояние пациентки, привести к преждевременным родам. Для проведения метода необходимо обязательное обоснование. Диагностируется жировой гепатоз чаще на стадиях ДВС-синдрома, при котором риск развития кровотечений во время биопсии увеличивается в несколько раз. Это объясняет редкое использование метода.
Прогноз, профилактика и лечение патологии
Прогноз при жировом повреждении печени во время вынашивания плода благоприятный, только если диагноз поставлен своевременно, правильно оказано лечение. Без адекватной терапии у женщины быстро нарастает ДВС-синдром, после чего возможны кровоизлияния во внутренние органы, мозговую ткань.
Кровоизлияния увеличивают риск смерти матери и ребенка. При позднем родоразрешении возможен сепсис. Рецидивов болезни при повторных беременностях не выявлялось, поэтому женщина может забеременеть снова.
Профилактических мероприятий не предусмотрено, так как заболевание имеет наследственный характер. Однако общие правила все же есть:
- Необходимо избегать стрессовых ситуаций.
- Нужно правильно питаться. Следует ограничивать копченые, жирные, жареные продукты, пить достаточное количество жидкости.
- Необходима умеренная физическая активность, прогулки на свежем воздухе.
- При выявлении сильной изжоги, которая сопровождается кровавой рвотой, необходимо срочно обратиться к врачу.
При выявлении жировой инфильтрации в первую очередь пациентке показано срочное оперативное родоразрешение. Если успел развиться ДВС-синдром, то операцию проводят бережно, максимально быстро, под прикрытием антикоагулянтов. Для операции обязательно готовят запас крови для переливания, так как возможно сильное кровотечение.
После проведения оперативного вмешательства больной показана терапия гепатопротекторами. Если количество мочи у пациентки менее 30 мл за сутки, то проводят форсированный диурез салуретиками. При отсутствии мочи показана гемофильтрация или гемодиализ. Для профилактики присоединения бактериальной инфекции пациентке проводят антибактериальную терапию.
При низком уровне гемоглобина показано переливание крови. Если снижены тромбоциты до 50× на литр и ниже, назначают тромбоцитрат 2 дозы и больше. При снижении показателей коагулограммы больной переливают свежезамороженную плазму или назначают Протромплекс.
В послеоперационном периоде дыхательную функцию поддерживают при помощи аппарата искусственной вентиляции легких. Для улучшения состояния показаны глюкокортикостероиды (Дексометазон, Преднизолон, Бетаметазон).
Отзывы пациентов и врачей
Рассмотрим отзывы пациентов об опасности гепатоза женщин «в положении»:
Лидия 30 лет: «У меня во время беременности стала беспокоить изжога, сильный зуд. Позже появилась рвота. Жжение внутри груди было невыносимым. Обратилась к доктору. Врач направил меня на обследование. В крови нашли высокий уровень АЛТ, АСТ, билирубина. Направили на УЗИ: определили признаки гепатита.
Доктор направил в инфекционный стационар: провели анализ крови на гепатиты. Все отрицательно. Опытный доктор заподозрил жировую инфильтрацию печени. Быстро направили в роддом, сделали операцию кесарево сечение. Послеоперационный период прошел хорошо. Ребенок здоров. После родов лечили еще 12 дней».
Ирина, 25 лет: «При беременности появилась сильная желтуха, зуд. Врач заподозрил гепатит, направил в инфекционную больницу. В инфекциях положили в бокс, провели обследование, гепатита не выявили. У меня ухудшилось состояние, появились кровоизлияния на коже, рвота с кровью.
Заподозрили гепатоз беременных. Быстро перевели в роддом, родоразрешили. Лежала в реанимации еще 5 дней, затем перевели в обычную палату. Выписали нас с ребенком на 15 сутки. Сказали, можно еще рожать, больше болезнь проявляться не будет».
О высоких рисках патологии у беременных говорят и специалисты:
Гепатоз беременных выявляется очень редко, но следует обязательно помнить об этой патологии, так как смертность от нее очень возникает в четверти случаев. При появлении специфических признаков болезни (изжога, рота с кровью, зуд, кровоизлияния на коже) пациентке срочно нужно обратиться к врачу.
Сегодня смертность снизилась, так как методы диагностики и лечения стали более совершенны. Активно применяется кесарево сечение для срочного родоразрешения, увеличилось количество препаратов для переливания крови и выхаживания новорожденных, поэтому даже при позднем выявлении заболевания пациентку и ребенка в большинстве случаев удается спасти.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология