У большей части новорожденных в первую неделю жизни выявляют желтуху. У 90 % пострадавших она является физиологической, а у 10 % малышей – патологической. Что же это за недуг, какие критерии выделения таких видов, и почему симптом возникает у младенцев? Как лечить желтуху, и можно ли ее избежать?
Содержание
Природа симптома
Специалисты считают желтуху не заболеванием, а комплексом симптомов, проявляющихся окрашиванием кожных покровов в желтый цвет вследствие накопления билирубина в организме. Существует масса недугов (врожденных или приобретенных), которые проявляются желтушностью кожи.
Механизм развития
Развивается желтуха постепенно: сначала становятся желтыми белочные оболочки, затем тело, начиная от головы и заканчивая конечностями. У взрослых пациентов кожный покров прокрашивается при билирубине больше 34, а у младенцев – от 70 до 120 мкмоль/л.
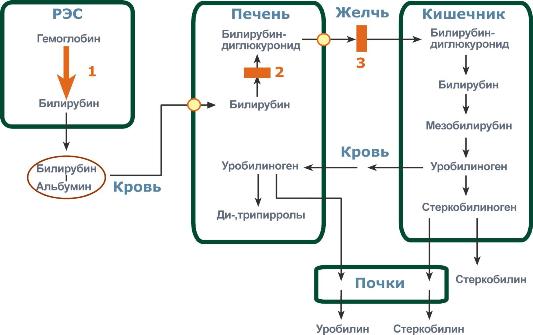
Билирубин (желчный пигмент) синтезируется при разложении эритроцитов. В организме ежедневно 1 % от всех имеющихся эритроцитов разрушается природным образом, способствуя продуцированию желчного пигмента – опасного отравляющего вещества, поражающего нейроны (мозговые клетки).
Циркулируя в крови, билирубин попадает в печень, где вступает в реакцию с ферментами. Благодаря этому, он становится безопасным и выводится желчной системой, окрашивая кал в темный цвет. Немного связанного билирубина выводится почками, в свою очередь, придавая желтоватый цвет моче.
У новорожденных отмечается высокое содержание гемоглобина, который сильно отличается от обычного взрослого. Называют его фетальным. Он способен получать кислород из биологической жидкости плаценты, что очень важно при внутриутробном развитии.
Во время родов за ненадобностью фетальный гемоглобин начинает заменяться взрослым и разлагаться. В кровь новорожденного поступает огромное количество желчного пигмента, с которым незрелые ферменты печени справиться еще не в силах. Накапливаясь в крови, билирубин быстро распространяется по телу младенца, окрашивая сначала головку, затем шею, грудь, живот, ножки, пальчики.
При физиологической желтухе концентрация билирубина не превышает 250 мкмоль/л, и не представляет опасности для новорожденного. Этот процесс считается абсолютно нормальным.
Степень
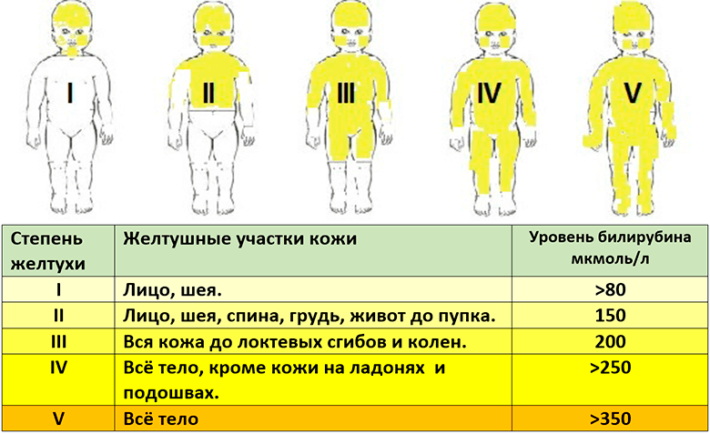
Неонатологи, осматривая кожные покровы ребенка, могут своевременно принять меры по снижению билирубина в крови, когда он скапливается до критических границ. По шкале Крамера визуально различают:
- Степень желтушности, уровень билирубина которой составляет 80 мкмоль/л. При этом отмечаются желтушные участки на лице и шее малыша.
- Степень с билирубином 150 мкмоль/л, характеризуется пожелтением плеч, спины, живота до пупка.
- Степень при 200 мкмоль/л характеризуется желтой кожей до локтевых и коленных сгибов.
- Степень с уровнем пигмента 250 мкмоль/л, при которой наблюдается желтушность всего тела кроме подошв и ладоней.
- Степень с билирубином 350. Характеризуется желтизной всего тела.
Если при первой и второй степени желтухи опасаться не следует (это физиологическая форма), то остальные степени указывают на развитие патологической формы, и требуют незамедлительного лечения.
Почему возникает?
Специалисты отмечают такие причины возникновения недуга:
- инфицирование;
- неправильное строение желчевыделительной системы;
- природная адаптация маленького организма к окружающей среде;
- много каротина в грудном молоке;
- недоношенность;
- гипоксия плода;
- сахарный диабет у мамы;
- наследственность;
- гормональные проблемы, которыми занимается эндокринолог;
- резус-конфликт;
- внутриутробное инфицирование;
- желудочные патологии;
- родовые травмы.
Еще при беременности некоторых женщин заносят в группу риска. Это означает, что у их детей высока вероятность развития желтухи:
- возраст мамы до 18 лет и выше 40 лет;
- прерывания беременности в анамнезе (аборты и самооборты);
- недоношенность детей, родившихся раньше;
- пагубные привычки будущей мамочки;
- нарушенный обмен веществ, гипотиреоз;
- отрицательный резус;
- внутриутробные инфекции;
- желтуха у ранее рожденных детей.
Всю беременность эти женщины находятся под наблюдением врачей и периодически проходят дополнительные обследования.
В группу повышенного риска входят недоношенные детки, так как болезнь чаще встречается именно у них. Отличительные особенности данной патологии заключаются в:
- затяжном течении болезни;
- желтизне кожи, сохраняющейся до 21-28 дней;
- возникновении на фоне других болезней;
- угрозе для жизни.
Какие бывают виды?
Билирубиновый обмен у младенцев осложняется множеством факторов, с учетом которых разделяют несколько видов желтухи новорожденных. Патологию делят на физиологическую, развивающуюся по природным причинам, и патологическую, связанную с различными заболеваниями младенца.
Физиологическая желтуха может быть:
- Каротиновая. Возникающая из-за употребления матерью большого количества продуктов оранжевого цвета (хурмы, моркови, абрикосов, дыни).
- Грудного молока. Связанная с гормоном эстрогеном, попадающим в молоко. Печень сначала борется с ним, выводя его из организма, а только потом выводит желчный пигмент. В результате ребенок остается желтушным первые 3 месяца жизни. При этом он нормально развивается. Такое явление не требует прекращения кормления.
- Неонатальная. Это самая распространенная форма желтухи. Проходит без врачебной помощи или при фототерапии.
В зависимости от механизмов нарушения выведения билирубина различают такие желтухи:
- Печеночную (паренхиматозную). Она выявляется после поражения гепатоцитов различными инфекциями. К такому типу относится холестатическая желтуха, сопровождающаяся внутрипеченочным холестазом.
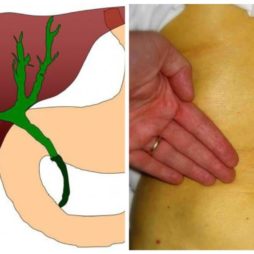
- Подпеченчную (механическую). Желчь не отходит от печени из-за нарушенного строения желчевыводящих путей. Зачастую ее причиной выступают родовые травмы или наследственные особенности. Выявляется к концу первого месяца жизни младенца.
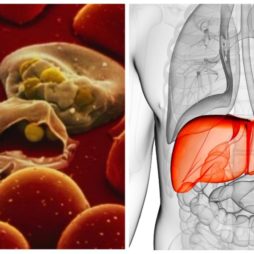
- Надпеченочную (гемолитическую). Иногда она носит врожденный характер. Патология связана с проблемами крови. Ее провоцирует резус-конфликт матери и малыша. Встречается у 1 % пострадавших и распознается сразу. Выделяют несколько типов гемолитических желтух: врожденная, обусловленная дефектами в строении эритроцитов и приобретенная, развивающаяся при распаде гематом.
Патологическая желтуха разделяется на несколько типов:
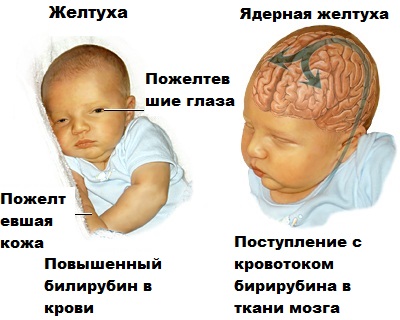 Ядерная. Тяжелая форма желтухи, затрагивающая структуры и ткани головного мозга. В кровеносной системе имеется специальный барьер, не допускающий к главному органу нервной системы отравляющих веществ. Но при большой концентрации они попадают к мозгу, разрушая нейроны. Симптомы ядерной желтухи: сниженная активность, отказ от груди, монотонный плач, запрокидывание головы, обильное срыгивание.
Ядерная. Тяжелая форма желтухи, затрагивающая структуры и ткани головного мозга. В кровеносной системе имеется специальный барьер, не допускающий к главному органу нервной системы отравляющих веществ. Но при большой концентрации они попадают к мозгу, разрушая нейроны. Симптомы ядерной желтухи: сниженная активность, отказ от груди, монотонный плач, запрокидывание головы, обильное срыгивание.- Конъюгационная. Ферменты при этой желтухке не способны связывать свободный билирубин и выводить его из организма.
- Смешанная. Возникает такая желтуха у младенцев при внутриутробном инфицировании, токсико-септическом поражении печени, сепсисе, наследственных болезнях.
Различают желтуху врожденную и приобретенную.
- Врожденная желтуха. Связана с болезнью Жильбера, при которой наблюдаются патологии ферментативных систем, что приводит к проникновению прямого билирубина в печень, и синдромом Криглера-Найяра 1 и 2 типа, при котором либо частично либо полностью, отсутствует специфический печеночный фермент.
- Приобретенная желтуха. Развивается под воздействием некоторых факторов, негативно влияющих на содержание эритроцитов и продуктов их распада. Причинами приобретенной неонатальной желтухи могут быть кровоизлияния, лекарственные средства, принимаемые беременной при вынашивании, кефалогематомы, гемолитические конфликты.
В практике неонатолога Н.П. Шабанова используется такая классификация желтух у детей:
- связанные с гемолитической болезнью;
- вызванные нарушенным обменом веществ;
- обусловленные нарушенным выведением желчи;
- смешанного характера.
Особенности проявления
Проявления желтухи целиком зависят от ее типа и могут разительно отличаться. Если они не выходят за границы физиологического состояния, то родителям переживать не нужно. Но когда к ним добавляется ухудшение самочувствия ребенка, то нужно немедленно обратиться к врачу и следовать всем его рекомендациям.
Основные проявления разных видов желтухи:
-
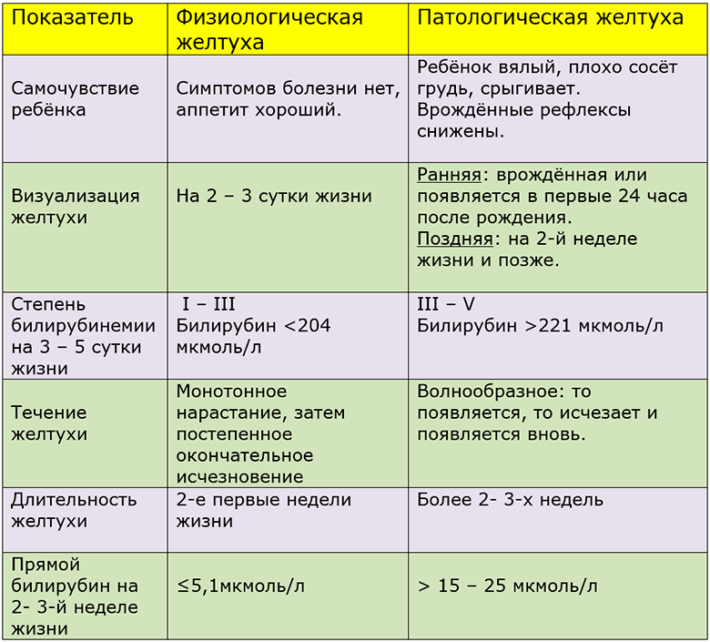
Физиологическая желтуха характеризуется:
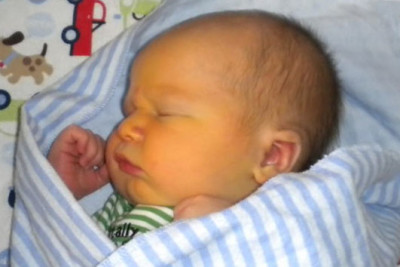 оранжевым или желтоватым цветом белочных оболочек и кожных покровов;
оранжевым или желтоватым цветом белочных оболочек и кожных покровов;- незначительным расстройством стула;
- возникновением первых симптомов не раньше, чем через 2-3 дня после рождения;
- максимально выраженными признаками на 4-5 сутки;
- снижением гемоглобина у доношенных малышей уже на 21 день. При этом ребенок не теряет активность, хорошо кушает, спит, играет и его общее состояние остается нормальным.
-
Патологическая желтуха проявляется в:
- выраженных признаках в первые сутки жизни или через неделю после рождения;
- ярко-желтом цвете кожных покровов и белочных оболочек;
- точечных микрокровоизлияниях;
- волноподобном течении: окрас кожи периодически становится нормальным, а затем опять желтеет;
- мышечном гипертонусе;
- темной моче и осветленном кале;
- заторможенности ребенка, сонливости, отказе от еды, монотонном плаче, капризности, беспокойстве.
Симптоматика наиболее опасных патологий:
-
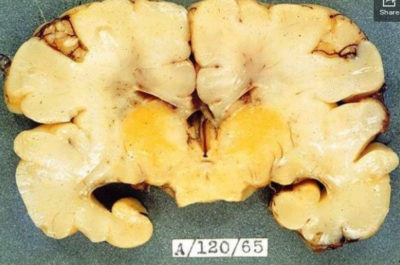
Отложение билирубина в головном мозге при ядерной желтухе
при ядерной желтухе отмечается запрокидывание головы, категорический отказ от груди, судорожный синдром, тремор подбородка и конечностей, вздрагивание, нарушение режима дня, срыгивание фонтаном;
- о патологиях в желчевыводящих протоках свидетельствует желтушность тела после 3 недель, темная моча и осветленный кал;
- при гемолитической желтухе ребенок становится вялым, сонливым. При этом кал остается нормального окраса, но билирубин отравляет все органы и системы;
- механическая желтуха проявляется в желтоватом оттенке кожи через 2-3 недели после рождения. Выражается в светлом стуле, уплотнении селезенки и печени. Моча окрашена в темный цвет, наблюдаются петехии и кровоподтеки, увеличен уровень прямого билирубина.
Чем быстрее будет выявлена опасная патология, тем лучше. Часто время упускается, и осложнений, негативно влияющих на здоровье и дальнейшую жизнь ребенка, избежать не получается.
Методы диагностики и терапии
Благодаря лабораторным исследованиям, можно точно отличить физиологическую желтуху от патологической. Для обследования проводится:
- Биохимический анализ крови, определяющий общий билирубин, содержание трансаминаз печени, альбумина, глюкозы, холестерина и прочих показателей, позволяющих диагностировать не только тип желтухи, но и узнать об истинном состоянии всех органов новорожденного.
-
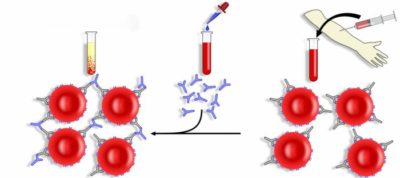
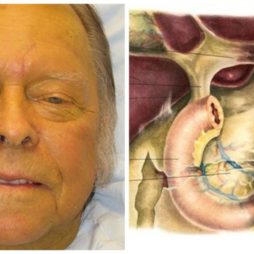
Тест Кумбса
Тест Кумбса проводится сразу после обрезания пуповины. Он позволяет выявить аномальную несовместимость крови мамочки и малыша по определенным факторам.
- ПЦР тест определяет количество и вид иммуноглобулинов.
- При подозрении на гипотиреоз определяется профиль гормонов в крови.
- УЗИ внутренних органов проводят при необходимости.
В нормальном состоянии свободный билирубин должен составлять не больше 25% от общего, а непрямой – не меньше 75%. По полученным результатам врач сделает выводы и поставит точный диагноз.
Лекарственные препараты
При физиологической желтухе, протекающей в пределах нормы, врачебного контроля не требуется, иногда может быть назначена фототерапия. При обнаружении патологической формы болезни применяют различные тактики лечения, в зависимости от генеза желтухи и сопутствующих расстройств. Если билирубин значительно превышает норму, то назначают специальные лекарственные средства:
- Урсофальк в суспензии. Препарат обеспечивает защиту печени от вредного влияния билирубина при желтухе и нормализацию ее работы. На 1 кг веса достаточно 10 мг раствора.
 Хофитол, препарат на растительной основе. При желтухе активизирует функции печени и улучшает отток желчи. Малышам назначают по 1-3 капли трижды в день.
Хофитол, препарат на растительной основе. При желтухе активизирует функции печени и улучшает отток желчи. Малышам назначают по 1-3 капли трижды в день.- При затянувшейся желтухе назначают капельницы для нормализации водно-солевого баланса. Это растворы глюкозы, кардиотрофические средства, улучшающие микроциркуляцию препараты, мембраностабилизаторы, уменьшающие окислительные процессы. Возможно назначение альбумина. Только специалист определяет дозировку и наименование вводимых препаратов.
- Нормализует работу печени Фенобарбитал. Курс лечения при желтухе не превышает 5-6 дней. У данного средства имеются серьезные побочные эффекты, поэтому назначают его с особой осторожностью;
- Используются при желтухе и энтеросорбенты: Энтеросгель, Апсорбин, Смекта. Данные препараты прерывают печеночно-кишечную циркуляцию желчного пигмента и выводят его из организма.
- Для повышения иммунитета применяют жирорастворимые витамины A, E, K, D3 и микроэлементы.
Другие способы
При желтухе организм остро нуждается в ультрафиолете, поэтому больным обязательно назначается фототерапия. Под ультрафиолетовыми лампами билирубиновый пигмент разрушается и быстро выводится естественным путем. Это безопасная процедура, не нарушающая метаболизм ребенка.
Маленького пациента кладут под лампу на определенное время. Глаза и наружные половые органы прикрываются светонепроницаемой тканью. Если желтуха протекает тяжело, то малышу придется находиться под воздействием света постоянно. Из противопоказаний к процедуре отмечают:
- малокровие;
- общее заражение организма инфекциями, попавшими в кровь;
- механическую желтуху;
- кожную геморрагию.
При неправильно подобранной схеме светолечения при желтухе у малышей могут возникнуть:
- обезвоживание;
- ожоги;
- перегревание;
- непереносимость лактозы.
Терапия желтухи должна проводиться только под контролем врача. Все препараты, настои и отвары должны обсуждаться со специалистом. Из народных средств разрешают применять такие препараты:
- настойку корня одуванчика или люцерны по 1-2 капельки трижды в день;
- отвар шиповника по ложечке после каждого прикладывания к груди;
- для кормящей мамы можно применить «Сбор для лактации», который необходимо заваривать и выпивать свежим по литру за день.
Профилактика
Профилактикой желтухи будущая мама может заниматься еще до рождения малыша. Для этого необходимо соблюдать такие правила:
- полноценно питаться;
- отказаться от вредных привычек;
- своевременно лечить хронические и инфекционные заболевания;
- принимать солнечные ванны.
https://www.youtube.com/watch?v=fASwjpxmVfI
Когда малыш родится, для предупреждения желтухи нужно:
- прикладывать ребенка к груди по требованию;
- придерживаться диеты, отказываясь от запрещенных продуктов и напитков;
- обеспечить себя обильным питьем;
- обеспечить грудничку правильный уход;
- своевременно посещать специалиста.
Возможные осложнения
Если физиологическая желтуха проходит бесследно и не вызывает последствий, то патологическая может оставить отпечаток на здоровье ребенка на всю жизнь. Затяжная форма желтухи опасна:
- неврологическими осложнениями, так как билирубин отравляет ЦНС;
-
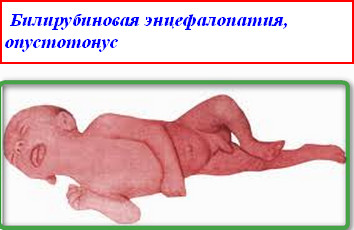 появлением билирубиновой энцефалопатии – тяжелое последствие патологической желтухи, поражающее клетки головного мозга. Патология приводит к тому, что мозговые ткани становятся восприимчивыми к токсинам, что чревато поражением мозжечка и подкорковых ядер.
появлением билирубиновой энцефалопатии – тяжелое последствие патологической желтухи, поражающее клетки головного мозга. Патология приводит к тому, что мозговые ткани становятся восприимчивыми к токсинам, что чревато поражением мозжечка и подкорковых ядер.Лечение желтухи у таких детей проходит в реанимации под постоянным контролем концентрации билирубина в сыворотке крови. Опасность подобных осложнений в том, что они не поддаются коррекции в будущем, что значительно ухудшит качество жизни ребенка.
Желтуха может проявиться уже на 4-5 день после рождения. Но случается, что даже при усиленном режиме лечения она перетекает в затяжную форму и не проходит за 1, а то и 2 месяца. Причин этого явления может быть много:
- процесс выведения желчного пигмента из организма нарушен;
- печень из-за врожденного дефекта не выполняет свои функции;
- произошел застой желчи из-за дефектов желчевыводящей системы;
- образуется новый желчный пигмент из-за измененного состава крови.
О том, что желтуху новорожденных нельзя игнорировать, говорят и отзывы родителей:
Оксана: «Через неделю после выписки дочка стала желтенькой. Я вызвала врача. Сдали анализы на билирубин, они показали 170. Нам предложили лечь в стационар, так как желтуха усилилась. Здоровье ребенка – прежде всего, и я согласилась. Дважды мы лежали под лампой по 10 часов.
Малышка, конечно, плакала, вертелась, протестовала. Я от нее не отходила, кормила из бутылочки. Кроме этого дополнительно капали глюкозу. После двух дней таких процедур билирубин упал до 140, а после недели до 90. Через два месяца кожа опять побелела, но я все равно контролирую билирубин, чтобы не было рецидива желтухи».
Желтуха, не проходящая долгое время, требует грамотного подхода. Если новорожденный заболел, то родители должны внимательно следить за его самочувствием. Когда малыш слегка желтый, но при этом активный и хорошо кушает, то единственным лекарством для него от желтухи будет грудное молоко, прогулки на свежем воздухе и солнечные лучи.
Когда же он желтый, вялый, постоянно капризничает и плачет, то это уже патологическое состояние, требующее врачебной помощи.
Современная медицина позволяет полностью вылечить желтуху у новорожденных, но чем раньше она будет выявлена, тем быстрее наступит выздоровление. Насколько быстро проходит болезнь, зависит от ее вида и индивидуальных особенностей малыша.
В норме физиологическая желтуха проходит за 2-3 недели. Родителям не стоит опасаться, что малыш заразит их. Специалисты утверждают, что неонатальная желтуха не заразна. Малыш после перенесенной патологической формы должен в течение полугода наблюдаться у терапевта. Обязательна консультация у иммунолога и невролога для выявления возможных осложнений.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология