Желтуха – это симптом, выражающийся пожелтением кожных покровов и склер глаз, и возникающий по разнообразным причинам. Чтобы выявить причину и назначить адекватное лечение необходимо провести дифференциальную диагностику. Такое обследование очень важно и требует большого опыта специалиста, занимающегося постановкой диагноза. Необходимо понимать, какие процессы вызывают желтуху, поэтому на каждом этапе обследования отсеивают заболевания, не имеющие отношения к желтухе.
Содержание
Виды симптома
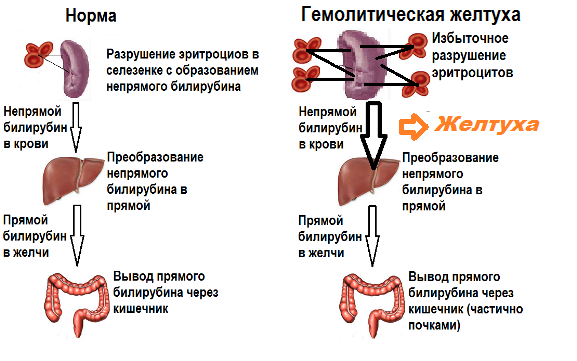
Любое проявление желтушного синдрома возникает из-за увеличения уровня билирубина в крови пациента. Высокий уровень желтого пигмента приводит к пожелтению кожи и белков глаз, и очень часто это – единственный признак развивающегося заболевания. Различают три вида желтухи, и каждый из них возникает по различным причинам, а также имеет различные механизмы развития (Табл. 1).
Таблица 1 – Виды желтух
| Виды желтух | Патогенез | Основные заболевания |
|---|---|---|
| Надпеченочные | Происходит разрушение эритроцитов и высвобождение билирубина в кровь и в другие ткани.
Или недостаточность гепатоцитов приводит к невозможности захватывать большое количество желтого пигмента. |
|
| Печеночные | Возникают из-за поражения клеток и холангиол печени. Происходит нарушение секреции, экскреции и соединения билирубина с другими веществами. |
|
| Подпеченочные | Нарушение выходи желчи и ее обратный заброс в печень, а в кровь попадает прямой билирубин. |
|
Это список только основных причин, по которым может развиться желтушный синдром, поэтому при диагностике важно сначала понять механизм происхождения болезни и только потом проводит сравнение возможных причин.
Врач должен учитывать, что желтушность может появиться вследствие приема некоторых препаратов и употребления продуктов, приводящих к временному окрашиванию кожи в желтый цвет. Если же эти причины исключаются, то необходимо провести дифференциальную диагностику, представляющую собой комплексное обследование, с помощью которого исключают заболевания, не относящиеся к причинам желтухи.
Очень важно проводить последовательную диагностику и при необходимости подключать других специалистов, то есть проводить комплексное обследование пациента – только так можно поставить правильный диагноз.
Алгоритм проведения обследования
Обследование пациента и постановка диагноза проводится в стационарных условиях инфекционного отделения. В первую очередь проводится опрос пациента, во время которого выявляется ряд важных вопросов:
- Как давно появилась желтушность, впервые ли это?
- Жалуется ли пациент на что-то еще, кроме внешних признаков желтухи?
- Что предшествовало появлению симптомов?
- Есть у родственников заболевания печени или схожие симптомы?
- Есть ли хронические заболевания, чем болел пациент?
- Условия труда, были ли контакты с ядохимикатами?
- Злоупотребляет больной спиртным или наркотическими веществами?
- Были ли изменения цвета мочи и кала?
Во время осмотра выявляют степень желтушности, присутствует ли сухость кожи или различные высыпания. При пальпации определяют, насколько увеличена печень и селезенка, но при некоторых формах желтухи эти органы остаются нормального размера. Чтобы узнать общее состояние пациента, ему измеряют температуру и давление, затем переходят к лабораторным и инструментальным методам диагностики.
Лабораторные обследования:
- Общий анализ крови – самый распространенный и необходимый анализ при любых заболеваниях. По нему можно судить об общем состоянии пациента и наличие каких-либо отклонений в организме. Самый важный показатель при желтухе – лейкоциты. Например, при поражении клеток печени наблюдается лейкоцитоз с низким уровнем лимфоцитов, а при некоторых гепатитах возможно увеличение полиморфноядерных лейкоцитов.
- Общий анализ мочи – с его помощью оценивают не только показатели, но и цвет и консистенцию мочи. Как правило, при желтухе моча становится темнее и мутнее, чем обычно, а при гепатитах имеет выраженный коричневый цвет.
-
Копрограмма
Копрограмма – по исследованию кала можно узнать состояние ЖКТ и выявить некоторые паразитарные заболевания. Кроме того, по уровню желтого пигмента в кале можно судить о функционировании и состоянии микрофлоры кишечника.
- Биохимия крови – этот анализ дает развернутую информацию о работе внутренних органов и обмене веществ в организме. Высокий уровень билирубина говорит о прогрессирующих поражениях печени, гемолитической анемии, ЖКБ, обширных кровоизлияниях и других патологиях. Для диагностики важен уровень холестерина, АЛТ, АСТ, альбумина, щелочной фосфатазы и других ферментов.
- Исследования крови на антигены и антитела к гепатитам выполняется методом ИФА, позволяющим определить наличие вируса в организме, вирусную нагрузку, при наличии болезни, и антител к гепатиту, если пациент уже переболел.
- Обязательно берут анализы на ВИЧ-инфекции и сифилис, чтобы исключить эти заболевания.
По результатам лабораторной диагностики или при неточном диагнозе проводятся инструментальные обследования. Могут быть назначены:
- УЗИ печени и других внутренних органов.
- Рентгенография.
- КТ или МРТ.
- Фиброгастродуоденоскопия.
- Биопсия печени.
При необходимости назначают и другие обследования, если предыдущие не дали полной информации о состоянии пациента. Некоторые анализы и обследования проводятся несколько раз, чтобы иметь представление о динамике заболевания.
Расшифровка результатов
Важно, чтобы врач, расшифровывающий результаты исследований обладал значительным опытом, так как при различных заболеваниях, сопровождающихся желтухой, могут наблюдаться схожие результаты. Для облегчения толкования результатов можно предложить сводную таблицу (Табл. 2).
Таблица 2 – Основные диагностические показатели желтух
| Показатель | Надпеченочная желтуха | Печеночная желтуха | Подпеченочная желтуха |
|---|---|---|---|
| Данные анамнеза |
|
|
|
| Кожные покровы | Бледно-желтый оттенок | Желто-оранжевый цвет | Желтый с серым или зеленым оттенком |
| Выраженность симптомов | Незначительная | Умеренная | Разной интенсивности |
| Зуд | Нет. | Редко. | Постоянно. |
| Тяжесть с правой стороны | Нет. | На начальном этапе. | Редко. |
| Боли под правым ребром | Нет. | Редко. | Только при опухолях или ЖКБ. |
| Размер печени | Иногда увеличена. | Может быть уменьшена, увеличена или находится в пределах нормы. | Увеличена, часто пальпируется желчный пузырь. |
| Размер селезенки | Увеличена. | Почти всегда увеличена. | Почти всегда в норме. |
| Моча | Обычно нормального цвета, при высоком уробилине темнеет. | Темного цвета, уробилин повышается при прогрессировании. | Темного цвета, уробилин не повышается. |
| Кал | Нормального или темного цвета. | Бледнеет. | Преимущественно бледнеет. |
| АЛТ, АСТ | Норма. | Превышение. | Незначительное превышение. |
| Билирубин | Незначительное количество прямого. | Прямой и непрямой в больших количествах. | Большое количество прямого. |
| Щелочная фосфатаза | Немного завышена. | Немного завышена. | Сильно завышена. |
| Необходимые обследования для точного диагноза |
|
|
|
В этой таблице описаны только основные показатели, на которых основывается дифференциальная диагностика желтух. Чтобы поставить точный диагноз необходимо отследить все особенности нарушения обмена билирубина и провести инструментальные исследования: биопсию, УЗИ, рентгенографию и холецистографию.
Отличительные особенности основных типов желтух
Сравнение желтух изначально проводится по механизму развития, затем сравнивают клиническую картину заболеваний, входящими в одну группу.
Надпеченочные
Процесс развивается при повышении уровня свободного билирубина, который печень не в состоянии захватить. А при обширном разрушении кровяных телец нарушается экскреция связанного билирубина. Желтуха в этом случае возникает не только вследствие гемолиза, но и из-за плохого функционирования клеток печени. Иногда встречается сочетание желтух различного происхождения, например, когда гемолиз сопровождается инфекционным или токсическим поражением печени.
Надпеченочные желтухи делятся на три вида, и определив, к какому именно виду относится патологический процесс, можно быстрее установить диагноз:
- Корпускулярная – при этом виде чаще наблюдаются дефекты эритроцитов, приводящие к их разрушению.
- Экстракорпускулярная – ее появлению обычно предшествуют инфекции, токсические поражения или переливание несовместимо крови.
- Третий тип гемолитической желтухи – избыточное выделение билирубина возникает при обширных травмах, кровоизлияниях, инфарктах.
Надпеченочная желтуха при любой болезни имеет схожую клиническую картину. Кроме желтушности наблюдается увеличение селезенки в размерах, выделение мочи коричнево-бурого цвета с мутным осадком и сильное снижение уровня гемоглобина. При инфекционных процессах повышается температура тела.
Печеночные
Эти формы желтухи чаще всего имеют инфекционное происхождение. Многие заболевания имеют настолько схожие признаки, что только опытный специалист может сразу поставить верный диагноз.
Признаки основных болезней:
- ВГА: первые симптомы выражаются в изменении пигментации, которая нарастает в течение нескольких дней и иногда сопровождается кожным зудом. Другие признаки: болезненность и увеличение печени, увеличение селезенки, повышение температуры, слабость, расстройство работы ЖКТ. Анализы крови показывают: повышение прямого билирубина, большинства видов лейкоцитов, рост АЛТ и АСТ.
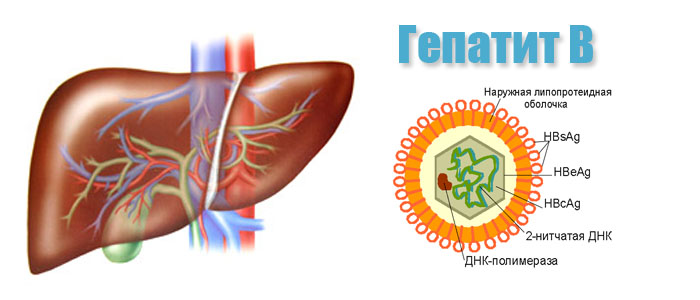
- ВГВ: перед появлением желтушности наблюдаются диспепсические симптомы, выделяется темная урина и обесцвеченный кал. Желтизна нарастает постепенно, часто сопровождается зудом, наблюдается увеличение печени. Повышается уровень АЛТ и АСТ, уровень билирубина, а в крови обнаруживаются маркеры гепатита В.
- Инфекционный мононуклеоз: для него характерно увеличение уровня ферментов, билирубина, увеличение печени. Сопровождается ярко выраженной желтухой и тяжелой интоксикацией. Характерные симптомы, позволяющие дифференцировать заболевание – генерализованная лимфаденопатия и тонзиллит. Также можно спутать с листериозом, имеющим схожую клиническую картину и вирусным гепатитом.
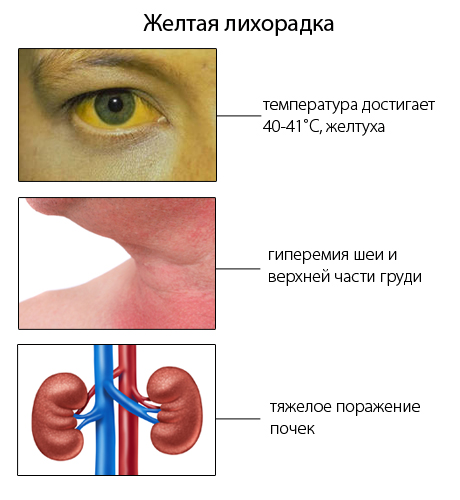
- Желтая лихорадка: если пациент в течение 6 суток наблюдает резкое повышение температуры тела до 38-40°С, тахикардию, тошноту и пожелтение кожных покровов, то с постановкой диагноза не возникает проблем. На несколько дней состояние может улучшиться, но потом снова ухудшается и выражается почечной недостаточностью, гипотензией, брадикардией и кровотечениями из носа.
- Острый алкогольный гепатит: протекает с ярко выраженной желтухой. Анализы показывают нейтрофильный лейкоцитоз и повышение следующих показателей: билирубина, трансаминазы, щелочной фосфатазы и холестерина. У пациентов наблюдается увеличение печени, печеночная недостаточность, портальная гипертензия и нередко развивается жировой стеатоз или цирроз печени.
- Скарлатиноподобная лихорадка: протекает с клинической картиной гепатитов. К этим признакам добавляются воспаление кишечника и появление мелкой сыпи. Подтвердить диагноз может обнаружение псевдотуберкулезного микроба в кале.
Печеночна форма синдрома часто развивается на фоне алкоголизма или отравления ядохимикатами. Иногда длительно воздействие в небольших количествах приводит к тяжелым печеночным поражениям. Важно учитывать, что предшествовало заболеванию, и какие факторы могли повлиять на развитие желтухи.
Подпеченочные
Подпеченочные (механические) желтухи возникают при заболеваниях или механических повреждениях желчевыводящих путей. Патологические процессы развиваются при нарушении выведения желтого пигмента через желчные протоки. Анализы мочи и кала показывают отсутствие уробилина, но при этом происходит изменение их цвета.
Дифференциальная диагностика преимущественно проводится между следующими заболеваниями:
-
Холестатический вариант вирусного гепатита: диагностируется, если есть предпосылки, что произошло заражение гепатитом (перенесенные операции, переливание крови в последние 180 дней) или анализы крови показывают наличие вируса в крови, повышение эндогенных ферментов.
Для этой болезни характерны признаки холецистита, наличие панкреатита или желудочных заболеваний и появление симптомов интоксикации. Закупорка желчных путей приводит к сильным болям и развитию желтушного синдрома.
- Механическая желтуха, вызванная новообразованиями или закупоркой протока: легкие болевые ощущения постепенно нарастают, появляются признаки лихорадки – температура то поднимается, то спадает. При пальпации часто прощупывается увеличенный желчный пузырь. Анализы показывают повышение СОЭ, щелочной фосфатазы, холестерина, лейкоцитоз и отрицательную тимоловую пробу.
Для дифференциальной диагностики холестатического варианта вирусного гепатита и других видов механической желтухи необходимо проведение УЗИ, рентгенографии и холецистографии. При первом варианте не выявляются сильные изменения в печени, а при механическом процессе наблюдается расширение протоков, увеличение желчного пузыря, а также обнаруживаются камни или опухоли.
Дифференциальная диагностика желтух очень важна, ведь без правильного диагноза невозможно назначить корректное лечение и добиться выздоровления пациента. Сложность диагностики состоит в том, что заболевания, вызывающие желтушный синдром, часто имеют схожие признаки. Поэтому необходимо обращаться к опытным специалистам, которые не только проведут тщательную диагностику, но и правильно расшифруют полученные результаты.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология