Чаще всего гиперспленизм развивается у больных циррозом печени, возникшим на фоне хронического вирусного гепатита (С или В+D) или злоупотребления алкоголем. Реже причинами являются нарушения метаболизма, токсическое поражение печени, аутоиммунные заболевания. Рассмотрим особенности и причины гиперспленизма, механизм развития синдрома, а также методы терапии патологии.
Содержание
Специфика синдрома
Повреждение клеток печени — гепатоцитов — при гепатите, алкоголизме, жировой дистрофии органа последовательно ведет к образованию цирроза. Среди известных вирусов гепатита именно В, С и D способны вызвать хроническое воспаление печени с последующим циррозом. Хроническим считается процесс, который продолжается более 6 месяцев.
Цирроз печени чаще всего начинается с роста соединительной ткани. На фоне прогрессирующего фиброза образуются мелкие и крупные узлы (рубцы). Именно они в итоге полностью разрушают печень. Скорость развития очагов варьируется в зависимости от состояния органа и других особенностей.
Симптомы и синдромы, характерные для цирроза:
- Цитолиз — разрушение клеток печени.
- Холестаз — снижение выделения желчи.
- Портальная гипертензия — повышение давления из-за нарушения кровотока в печеных венах.
- Гиперспленизм — повышенное разрушение клеточных элементов крови вследствие поражения селезенки.
- Кровоточивость десен, синяки при незначительном сдавливании кожи.
- Расширение вен передней брюшной стенки в виде «медузы».
- Асцит — скопление жидкости в брюшной полости.
- Повышенная утомляемость, сонливость.
- Желтуха.
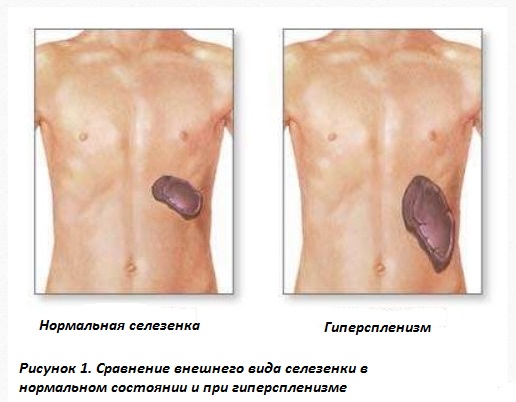
Одним из характерных симптомов гиперспленизма является спленомегалия, которая проявляется увеличением селезенки, чувством тяжести в левом подреберье, болезненностью при пальпации. Патологически увеличенный орган может повредить окружающую капсулу из плотной соединительной ткани. Это состояние в быту называют «разрыв селезенки». Характерна сильная боль в левой верхней части живота, отдающая в левое плечо. Гиперспленизм может развиваться без увеличения селезенки.
Симптомы:
- быстрое насыщение и чувство переполнения в животе даже после небольшого перекуса (из-за давления селезенки на желудок и кишечник);
- участившиеся инфекционные заболевания;
- болевые ощущения в области левого подреберья;
- побледнение кожных покровов;
- упадок сил.
Сильная подверженность инфекциям обусловлена угнетением иммунной функции селезенки. В случае выявления характерного для гиперспленизма комплекса симптомов причины могут быть такие:
- алкогольная зависимость;
- гепатиты вирусной этиологии;
- цирротические процессы в органе;
- нарушение кровотока в портальной вене.
Признаки, связанные с циррозом:
- снижение мышечной массы;
- беспричинная потеря веса;
- проступание сосудов на коже;
- налитый живот;
- боль в груди;
- одышка.
При гиперспленизме возникают диффузные кровотечения. Если причиной развития синдрома являются гепатит и цирроз, то на ощупь печень и селезенка более плотные. Изменения размеров органов зависят от стадии процесса, но не во всех случаях отражают степень тяжести заболевания.
Механизм развития патологии
Опасность гиперспленизма заключается в недостаточном выполнении селезенкой и печенью своих функций. Это потенциально летальный синдром, ведь изменения ведут к тотальному снижению иммунной защиты, усугублению воспалительных процессов. Важно своевременно распознать болезненное состояние, как можно раньше начать терапию.
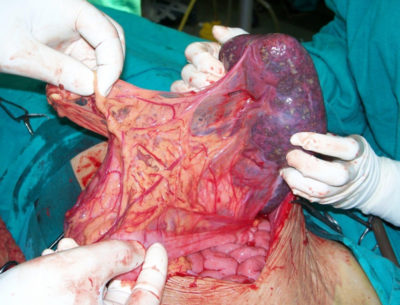
Селезенка при гиперспленизме
Селезенка является наиболее крупным лимфоидным образованием организма, важной частью иммунной системы. Орган расположен в левой верхней части живота, за нижними ребрами. Селезенка улавливает и разрушает старые, деформированные эритроциты. Также орган выполняет иммунную функцию. Селезенка нужна для борьбы с инфекциями. Человек может жить без этого органа, но при этом возрастает риск серьезных заболеваний.
От латинского названия селезенки «splen» произошли термины «спленомегалия» и «гиперспленизм». Первый означает увеличение размеров органа по сравнению с нормальным состоянием, в результате чего край органа выступает на 2-3 см из-под реберной дуги.
Гиперспленизм — это чрезмерная активность селезенки, которая сопровождается усилением разрушения клеточных элементов крови и снижением их количества. Синдром может иметь первичное и вторичное происхождение:
- Первичный гиперспленизм — проявляется как заболевание самой селезенки.
- Вторичный гиперспленизм — развивается на фоне хронического гепатита и цирроза печени. Часто синдром сопровождается увеличением селезенки — спленомегалией.
В норме селезенка производит новые лимфоциты, служит «депо» тромбоцитов, способствует «утилизации» только старых и поврежденных эритроцитов. При поражении печени эти функции нарушаются. Выработка лейкоцитов уменьшается, нарушается процесс продуцирования эритроцитов – они начинают активно уничтожаться.
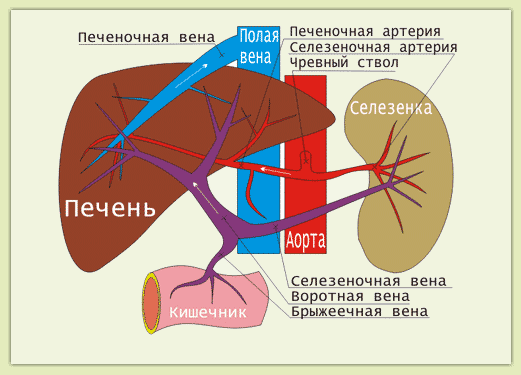
Патология возникает в связи с застоем крови в органе вследствие повышения портального давления. Это приводит к изменениям в селезенке, которые сопровождаются уменьшением количества циркулирующих форменных элементов в кровеносном русле. Запускается компенсаторная реакция в костном мозге — увеличиваются пролиферация и образование новых клеток крови.
При гиперспленизме клетки крови не успевают «состариться» и получить повреждения, но уже разрушаются. Одновременно происходит торможение костномозгового кроветворения.
Как считают исследователи, именно селезенка выделяет гормоны, регулирующие функции костного мозга.
Включается механизм чрезмерного разрушения форменных элементов крови, однако не производится достаточное количество клеток для замены «выбывших». Возникает панцитопения — сочетание анемии, лейкопении и тромбоцитопении. Это дефицит в периферической крови эритроцитов, лейкоцитов и тромбоцитов.
Методы диагностики и терапии
Обычно сначала увеличивается печень, а спленомегалия развивается позже. По мере прогрессирования цирроза размеры селезенки изменяются. Опухшие лимфатические узлы и признаки поражения печени заметны во время физического обследования. Это пожелтение кожи, видимые вены брюшной стенки, венозные «звездочки» на теле.
Если после осмотра и пальпации врач выставляет предварительный диагноз «увеличение селезенки», то назначаются:
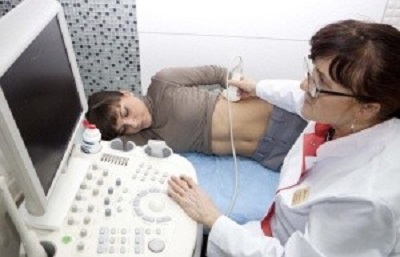 Инструментальные методы обследования: УЗИ, рентген, КТ. Ультразвуковое исследование позволяет обнаружить изменение размера селезенки и признаки цирроза. Более точную картину дает компьютерная томография, та как в этом случае можно определить степень поражения каждого органа.
Инструментальные методы обследования: УЗИ, рентген, КТ. Ультразвуковое исследование позволяет обнаружить изменение размера селезенки и признаки цирроза. Более точную картину дает компьютерная томография, та как в этом случае можно определить степень поражения каждого органа.-
Лабораторные анализы – выявляют характерные для цирроза показатели: повышение уровня печеночных ферментов, билирубина, щелочной фосфатазы и другие изменения. Обычный клинический анализ периферической крови позволяет выявить гиперспленизм по специфическому признаку — панцитопении.
В лаборатории исследуют количество эритроцитов, различных типов лейкоцитов, тромбоцитов, определяют скорость оседания эритроцитов. При синдроме гиперспленизма выявляют анемию по падению уровня гемоглобина. Снижаются показатели лейкоцитов (лейкопения), тромбоцитов (тромбоцитопения).
- Биопсия. Иногда гемограмма оказывается близкой к норме. Такое явление объясняется компенсаторным усилением костно-мозгового кроветворения в 7-10 раз при патологических состояниях. Поэтому важное место в диагностике отводится пункции костного мозга, биопсии печени, иммунологическим тестам.
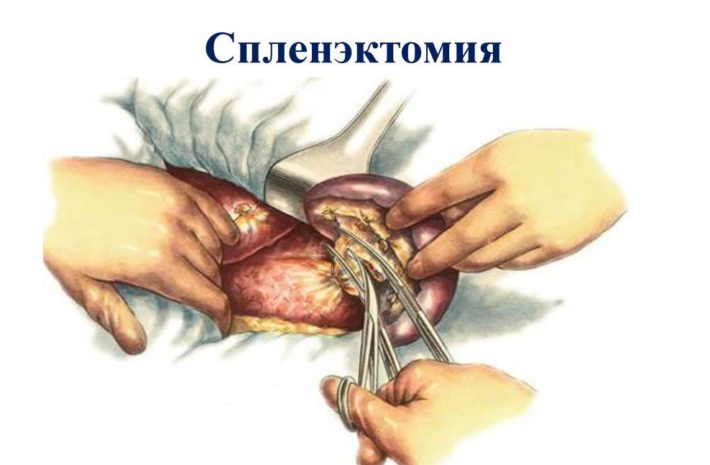
Терапия первичного заболевания осложняется тем, что изменение функций селезенки поздно диагностируется и тяжело поддается лечению. Часто возникает необходимость в удалении органа (спленэктомии). Показаниями к хирургическому вмешательству является развитие лейкемии, лимфомы. После спленэктомии возрастает подверженность геофильной, стрептококковой и менингококковой инфекциям, пневмонии.
При вторичном гиперспленизме требуется адекватная терапия основного заболевания — цирроза печени. Особенно нуждается в коррекции портальная гипертензия как основной фактор, вызывающий изменения в селезенке.
Если основное заболевание, которое вызвало поражение и увеличение селезенки, является бактериальной инфекцией, то назначаются антибиотики. При вирусных болезнях принимают интерфероны и противовирусные средства. Лечение лейкоза и лимфомы проводится с использованием цитостатических препаратов, химиотерапии, местного облучения.
Для коррекции числа форменных элементов крови при гиперспленизме применяются иммуномодуляторы и стимуляторы лейкопоэза:
- Натрия дезоксирибонуклеат.
- Молграмостим.
- Филграстим.
- Пентоксил.
При отсутствии эффекта назначается Преднизолон. При критическом снижении числа форменных элементов крови проводятся переливания эритроцитарной и тромбоцитарной массы. Если консервативное лечение не помогает устранить прогрессирование гиперспленизма, то показана спленэктомия.
Осложнения и прогнозы
При гиперспленизме отмечается развитие анемии. Снижение уровня гемоглобина сопровождается появлением общей слабости, утомляемости, беспокоят головные боли, головокружения, появляются «мушки» перед глазами. С развитием анемии ухудшается кровоснабжение головного мозга, снижаются когнитивные функции. Геморрагический синдром сопровождается кровотечениями: носовыми, маточными.
Инфекционные осложнения:
- язвенно-некротическая ангина;
- гнойные отиты и синуситы;
- легочные патологии;
- сепсис.
Прогноз вторичного гиперспленизма сильно зависит от лечения основного заболевания. Цирроз — только одна из причин развития синдрома. Всего существует несколько десятков факторов, которые могут вызвать спленомегалию и гиперспленизм. Без лечения селезенка продолжает увеличиваться и ее капсула разрывается.
Показаниями для спленэктомии служит наличие механических травм соседних органов брюшной полости, когда размеры селезенки существенно увеличиваются. Могут возникать кровотечения из варикозных вен пищевода. Также удаление селезенки показано при выраженной панцитопении, гемолитическом синдроме и других опасных состояниях.
Пациенты в отзывах пишут о необходимости вовремя обращаться за медицинской помощью при появлении начальных симптомов поражения селезенки, печени и других органов. Те больные, которые прошли обследование, отмечают высокую эффективность современных методов. Например, увеличение селезенки может быть диагностировано на ранних стадиях, когда пациент не ощущает боли и дискомфорта. Следует обратить внимание на ряд факторов:
- перенесенный вирусный гепатит;
- ощущение давления под ребрами в левой половине брюшной полости;
- подверженность инфекциям.
Немалое количество больных пользуется народными средствами для лечения увеличенной селезенки. Применяются настои зверобоя, календулы и тысячелистника. Это сильные противовоспалительные травы, безопасные для организма в рекомендованных дозах.
Специалисты отмечают, что консервативное лечение заболевания чаще всего дает только временный эффект. Терапия гиперспленизма в большинстве случаев не останавливает дальнейшие изменения селезенки, ее гиперплазию, потерю функций.
Спленэктомия, при всех минусах этого метода, приносит больному выздоровление. Так происходит потому, что увеличивается срок жизни эритроцитов, которые не уничтожаются в селезенке. Исчезает анемия, поэтому качество жизни пациентов существенно повышается.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология