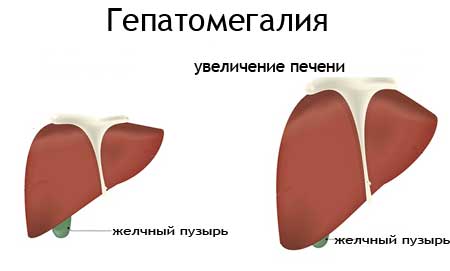
Гепатомегалия входит в список основных признаков заболеваний печени и проявляется увеличением размеров печени. Такое изменение размеров органа может возникать при вирусных, аутоиммунных гепатитах, цирротических процессах, лекарственных отравлениях, сильнейших интоксикациях (радиационные, химические).
Большие размеры печени говорят о нарушении ее функции, но заметить такие изменения самостоятельно тяжело, так как симптомы начинают проявляться лишь на поздних стадиях. Опасность гепатомегалии в том, что она может быть симптомом цирроза или рака печени. Цирроз может приводить к печеночной недостаточности, что очень опасно для человека.
Без своевременной помощи развиваются энцефалопатия, кома, кровотечения. Опухоль на поздних стадиях дает метастазы, плохо поддается лечению. Рассмотрим клинические проявления гепатомегалии, диагностические и лечебные мероприятиями при этом симптоме.
Содержание
Размеры органа и виды патологии
Чтобы понять, что орган увеличен, нужно знать его нормальные размеры. При физикальном осмотре размеры печени определяют по Курлову. Находят сначала верхний край печени, а затем нижний. Измеряют 3 размера:
- 9 см (правая доля);
- 8 см (косой правый размер);
- 7 см (косой размер, левая доля).
При этом допускается погрешность +1 см. Печень в норме не пальпируется или определяется на уровне реберной дуги справа. При увеличенном органе край печени будет плотным, иногда неровным (бугристым).
Гепатомегалия – это увеличение всей печени или ее долей. Орган может изменять размеры вследствие повреждения гепатоцитов.
Клетки печени начинают замещаться соединительной или жировой тканью, которые, разрастаясь, приводят к увеличению органа. Также к нему может привести рост рака или опухоли. Эти процессы иногда называют общим понятием «отек органа».
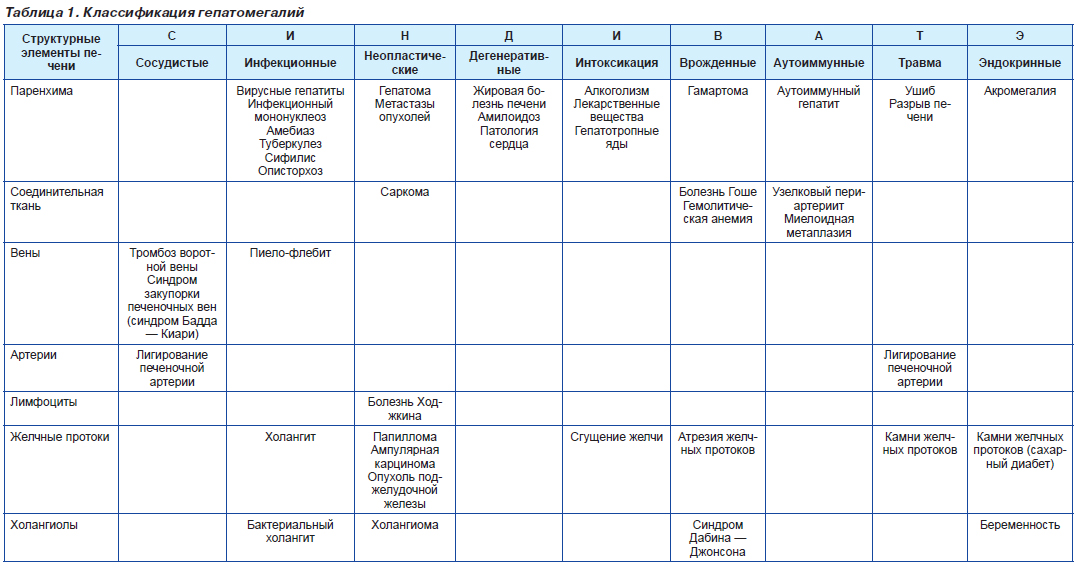
Печень, а также селезенка способны увеличиваться при повышении давления в венозной системе органов (портально-гипертензионном синдроме). Различают несколько разновидностей патологи: в зависимости от изменения размеров органа (Табл. 1) и локализации патологического процесса (Табл. 2).
Таблица 1 – Разновидности гепатомегалии по степени выраженности
| Невыраженная | Слабовыраженная | Выраженная |
|---|---|---|
|
Увеличение органа на 1-1,5 см. В норме проявляется у новорожденных, а также детей до 5 лет. При этом ребенок чувствует себя хорошо, симптомов желтухи не наблюдается. Такое состояние можно отнести к физиологической гепатомегалии. По мере роста малыша орган уменьшается. |
Орган увеличивается на два и больше см. Отсутствует желтушный и другие симптомы. При адекватном лечении, диетотерапии печень восстанавливает свою функцию, уменьшается. | Орган увеличивается на пять и больше см. Увеличиваются размеры живота, появляется желтуха, диспепсия, анемия другие проявления болезни органа. |
Таблица 2 – Виды гепатомегалии в зависимости от распространенности патологического процесса
| Парциальная | Диффузная |
|---|---|
|
Чаще увеличена одна правая доля. Она имеет большую функциональную нагрузку, чем левая. Левая доля может увеличиваться по причине патологии близлежащих органов (поджелудочной железы). Отдельно доли могут увеличиваться за счет появления кист, опухолей, абсцессов. Когда эти образования растут, они раздвигают ткани органа. |
Увеличение органа очень сильное, более 10 см. Таким больным показано оперативное вмешательство, так как больше 50 % ткани печени некротизирутся. |
Причины и проявления
Гепатомегалия может развиваться при инфекционном процессе, аутоиммунном заболевании, сильной интоксикации различными отравляющими веществами. К основным причинам болезни относятся:
- инфекции (повреждение бактериальными, вирусными агентами: гепатит В, С), которые приводят к циррозу, онкологии;
- жировая инфильтрация печени различного генеза;
- онкология (опухоль злокачественная (рак), доброкачественная);
- отравление спиртосодержащими веществами, лекарственными препаратами, медью;
- длительное голодание, переедание жирных, жаренных, копченых блюд;
- метастазирование в ткань органа других опухолей (онкология поджелудочной, молочной желез);
- венозный застой, холестаз (желчнокаменная болезнь, холецистит, панкреатит);
- метаболические нарушения (ожирение);
- аутоиммунные поражения печеночной ткани.
Этапы развития
Гепатомегалия сопровождается различными симптомами в зависимости от стадии патологии (Табл. 3). На каждом этапе развития орган увеличивается все больше, к тому же добавляются и дополнительные симптомы.
Таблица 3 – Этапы развития гепатомегалии
| Невыраженная | Слабо выраженная | Выраженная |
|---|---|---|
| Печень увеличена на 1 см. Не вызывает дискомфорта, нет клинических проявлений. Такое состояние считается нормой. При ультразвуковом исследовании (УЗИ) признаки патологии отсутствуют. | Печень увеличивается на 2 см и больше. Симптомов болезни нет. Во время проведения УЗИ у больного выявляются признаки гепатоза (жировой инфильтрации), иногда начальные стации цирроза. Ткань органа неоднородная. |
Орган увеличивается на 5 см и больше. Симптомы болезни очень яркие, увеличивается желтуха, болевой синдром, увеличена селезенка, появляются признаки асцита. На УЗИ тотальное повреждение печени или большей ее части. Возможно нарушение сознания: сопор, энцефалопатия, кома. |
Основные симптомы
К клиническим проявлениям гепатомегалии относят:
- желтушный синдром;
- печеночные кожные признаки (эритематозные высыпания, сосудистые образования, «голова медузы»);
- асцит;
- увеличение селезенки;
- анемию;
- рвоту кофейной гущей;
- диспепсию.
Рассмотрим основные проявления патологии подробнее:
- При печеночных заболеваниях на возвышенностях ладоней появляется покраснение кожи. Можно обнаружить точечные, а также звездчатые образования. Они свидетельствуют о снижении свертывающей способности крови.
- При сильном повреждении печеночной ткани или застойных явлениях желчи на животе выявляются расширенные подкожные вены, которые разветвляются в диаметральном направлении. Их часто называют «головой медузы». Этот симптом может свидетельствовать о повышении давления в системе воротной вены (портально-гипертензионном синдроме).
- Свидетельством портальной гипертензии является также скопление жидкости в серозной полости живота. Жидкости может скапливаться до 2 литров и более. У таких больных может наблюдаться увеличение селезенки. Возможны проявления диспепсии.
-
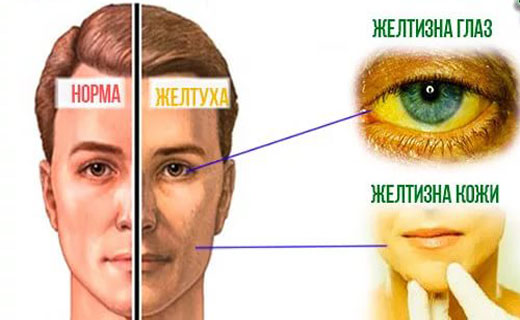 Желтуха – это самый частый симптом при болезнях печеночной ткани, а также вспомогательных структур органа (желчный пузырь, желчные протоки, сосуды). При истинной желтухе кожный покров и слизистые окрашиваются в желтый цвет. Ложная (каротиновая) характеризуется только желтушностью кожи, склеры остаются розовыми.
Желтуха – это самый частый симптом при болезнях печеночной ткани, а также вспомогательных структур органа (желчный пузырь, желчные протоки, сосуды). При истинной желтухе кожный покров и слизистые окрашиваются в желтый цвет. Ложная (каротиновая) характеризуется только желтушностью кожи, склеры остаются розовыми.Желтушное окрашивание говорит о повышении билирубина в крови. По интенсивности желтушного синдрома можно судить о тяжести состояния больного, степени повреждения печеночной ткани. Кал при желтухе может потемнеть или обесцветиться в зависимости от вида желтушного синдрома. Моча темнеет.
- Без лечения желтуха способна приводить к интоксикации билирубином. Это очень опасно развитием сопора. Больной заторможенный, вялый, плохо ориентируется в пространстве. Сопор без лечения переходит в энцефалопатию. Следующей стадией нарушения сознания является кома. Эти состояния говорят об острой печеночной недостаточности, которая требует срочной медицинской помощи, иногда и пересадки печени.
- Пациенты жалуются на нестабильность стула (запоры сменяются диареей, кал с примесью крови). Часто появляется тошнота, рвота с кровью. Эти проявления объясняются расширением сосудов пищевода, прямой кишки.
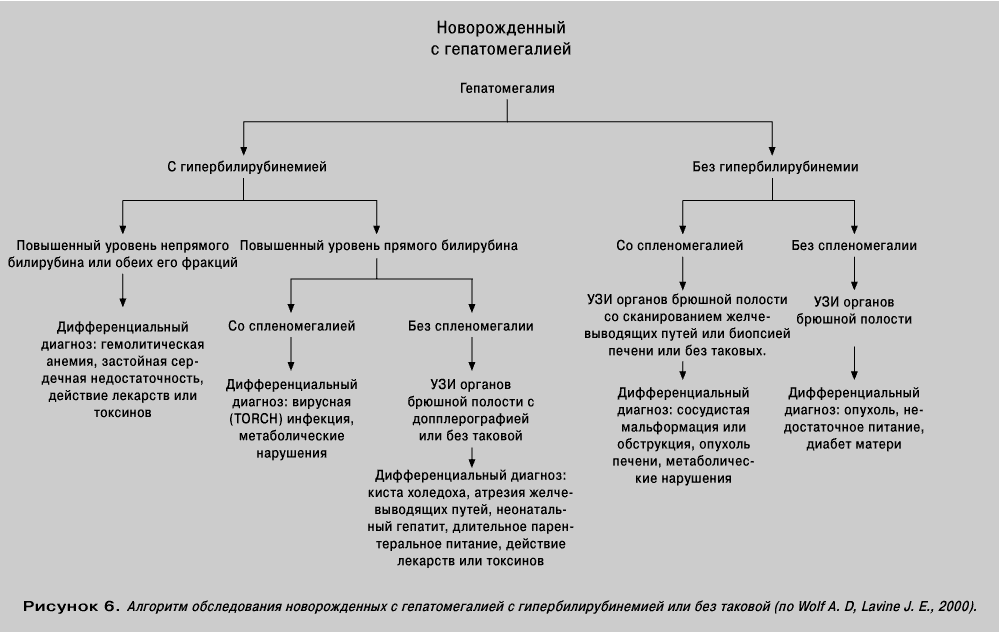
Изменение органа у грудничков
Во время внутриутробного формирования плода печень выполняет функцию кроветворения, поэтому размеры ее увеличены. После рождения масса органа составляет 4 % от общего веса малыша. В норме нижний край печени выступает из-под реберной дуги на 1-2 см. Это явление называется физиологической гепатомегалией. При этом состояние ребенка удовлетворительное.
Желтушный синдром также считается физиологическим, если показатели по Билитесту не превышают 21. Желтуха у новорожденных появляется на 2-3 сутки и чаще всего исчезает самостоятельно через несколько дней. У детей гепатомегалия сохраняется до 5-7 лет.
Если размеры органа за этот срок не пришли в нормы или печень еще увеличилась, стоит как можно скорее пройти обследование и выявить причину патологии, так как такие симптомы опасны для жизни ребенка.
Патологическая гепатомегалия у грудничков, а также детей постарше может возникать на фоне инфекционных заболеваний, а также сильных отравлений. Печень способна увеличиваться на 4-5 см. Это состояние сопровождается желтушным синдромом, сильной ротой, диспепсией.
Диагностические мероприятия
Диагностические мероприятия при гепатомегалии включают сбор анамнестических данных, жалоб пациента, физикальный осмотр, применение лабораторных, дополнительных методик обследования.
Сбор анамнеза и осмотр
Анамнез и подробное описание симптоматики и особенностей течения патологии пациентом могут помочь врачу правильно назначить обследование. Что необходимо уточнить:
- наличие аллергии;
- перенесенные инфекционные заболевания;
 хронические болезни;
хронические болезни;- поездки в зарубежные страны;
- течение беременности (у женщин);
- наследственность (наличие аутоиммунных заболеваний у родственников);
- переносимость антибактериальных, глюкокортикоидных, а также других лекарственных препаратов;
- переливания крови;
- половые связи;
- контакты с инфекционными больными ВИЧ, гепатитами (подростки, взрослые);
- употребление спиртосодержащих напитков, курение, наркомания.
При гепатомегалии больные часто жалуются на:
- боль;
- дискомфорт в животе;
- нестабильность стула;
- изменение цвета кожи (желтушность), мочи, кала;
- наличие высыпаний на коже;
- рвоту.
Во время физикального осмотра доктор обращает внимание на цвет кожного покрова, склер, печеночные знаки (эритема, звездочки, разрастание сосудистой сети на животе). Врач использует метод перкуссии для определения размеров печени. При пальпации доктор определяет плотность нижнего края печени, характер поверхности (ровный, бугристый).
На основании данных осмотра назначаются лабораторные методики обследования. Больному показан клинический анализ крови, биохимическое исследование, анализ на онкомаркеры (при подозрении на опухолевый процесс), ИФА, ПЦР на определение вирусов гепатитов В, С, анализ кала, мочи.
Лабораторные методы
Диагностика гепатомегалии предполагает некоторые лабораторные обследования:
- ОАК. В анализе можно обнаружить умеренный или выраженный лейкоцитоз, увеличение СОЭ, тромбоцитопению, снижение гемоглобина, эритроцитов. При опухолях обнаруживаются молодые формы нейтрофилов.
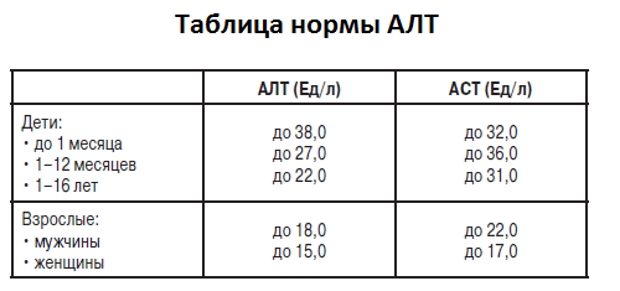
- Биохимия крови показывает повышение АЛТ, АСТ, щелочной фосфатазы, билирубина.
- Исследование на онкомаркеры. При опухолевом процессе в крови обнаруживают альфа-фетопротеин, муциноподобный гликопротеин, а также другие специфические онкомаркеры.
- ИФА. При вирусных гепатитах выявляются антитела к вирусам.
- ПЦР. Выявляются РНК и ДНК вирусов.
Инструментальные исследования
К дополнительным методикам обследования относятся:
- ультразвуковое исследование органа (УЗИ);
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- ангиография;
- сцинтиграфия;
- электрокардиография;
- биопсия.
Наиболее информативными неинвазивными методиками считаются КТ, МРТ. Они показывают послойное изображение печени, а также близлежащих органов, помогают выявить объемные новообразования, кисты, абсцессы. Сцинтиграфия позволяет оценить функцию органа.
Ультразвуковое исследование часто применяют взрослым, беременным женщинам, детям. Метод абсолютно безопасен, достаточно информативен. УЗИ отлично определяет гепатиты, циррозы, наличие портально-гипертензионного синдрома, застой желчи, панкреатит, холецистит.
Для УЗИ необходима специальная подготовка:
- Следует исключить продукты, вызывающие повышенное газообразование в полости кишечника, так как газы закрывают обзор для врача, затрудняют постановку диагноза.
- Больному за 3 суток до исследования нужно отказаться от мясных, молочных продуктов, бобовых культур, хлеба. Снизить потребление жидкости до 1,5 л.
Во время проведения УЗИ специалист оценивает размеры печени, состояние сосудов, протоков. У здорового человека паренхима печени однородная, края ровные, правая доля – 12 см, левая доля – 7 см, желчный пузырь – 0,7см, воротная вена -1,2 см.
Очень информативным исследованием является пункционная биопсия. Для этого у больного берут кусочек материала, нарезают на пластинки, накладывают на предметное стекло. При микроскопии ткани можно обнаружить жировое перерождение ткани, наличие склероза, цирроз, гемохроатоз опухолевые клетки.
Минусом метода является травматичность в ходе забора материала. У больных с высоким риском кровотечения его не проводят или осуществляют только после нормализации показателей свертывания крови.
Терапия и прогнозы
Лечение заболевания, независимо от его причины, включает применение гепатопротекторов, восстанавливающих гепатоциты. Эти лекарственные препараты позволяют улучшить функцию печени. Выделяют несколько групп гепатопротекторов (Табл. 4).
Таблица 4 – Гепатопротекторы
| Эссенциальные фосфолипиды | Растительные фосфолипиды | Производные аминокислот | Лекарственные препараты урсодезоксихолевой кислоты |
|---|---|---|---|
| Эссенциале форте, Фосфоглив. | Карсил, Гепабене, Гепатофальк Планта. | Гептрал, Гептор, Гепа-Мерц. | Урсодекс, Урсодез, Урсосан, Урсофальк. |
Чаще всего используют эссенциальные фосфолипиды (ЭФЛ). Эта группа препаратов появилась одна из первых. Лекарственные средства хорошо зарекомендовали себя в терапии болезней печени. Они могут применяться при всех видах заболеваний.
Единственным ограничением для ЭФЛ является застойные явления желчи. При этой патологии дозировку инъекционных ЭФЛ ограничивают до 1 г за сутки, а таблетированных форм – до 1,8 г. ЭФЛ часто сочетают с другими группами препаратов. Лекарства можно использовать более 3 месяцев (до 2-4 лет).
Отличный эффект при холестазе оказывают лекарства урсодезоксихолевой кислоты. Они быстро снимают отечность протоков, стимулируют образование желчного секрета. Эта группа гепатопротекторов часто назначается совместно с ЭФЛ, производными аминокислот. Производные аминокислот помогают при внутриклеточном застое желчи. Для детей больше подойдут растительные препараты.
При вирусных заболеваниях терапию дополняют противовирусными лекарственными средствами: Рибавирин, Интерферон, Виферон. Очень эффективным при гепатите С считается Софосбувир. Аутоиммунные гепатиты лечат гепатопротекторами, а также глюкокортикостероидными гормонами (Метилпреднизолон, Дексаметазон). Токсические гепатиты требуют проведения дезинтоксикационной терапии.
При гепатомегалии возможно развитие портально-гипертензионного синдрома, энцефалопатии, комы, ДВС-синдрома (особенно у беременных женщин). Эти состояния очень опасны развитием тяжелой дисфункции почек и печени. Осложнения возникают при несвоевременном назначении лечения или нетипичном течении болезни. После полного отказа печени пациенту требуется пересадка органа, в противном случае, больной может умереть.
Чтобы избежать возникновения гепатомегалии или ее рецидивов, нужно выполнять несложные правила:
- Отказаться от спиртосодержащих напитков и курения.
- За сутки пациентам следует выпивать не меньше 2 литров воды для профилактики образования камней внутри желчных протоков, а также сгущения желчи.
- Пациентам нужно исключить жареные, копченые, жирные блюда.
- Лучше готовить нежирные сорта мяса (рыбы) на пару (варить, запекать).
- Не следует пить очень крепкий чай.
- От кофе нужно отказаться.
- Есть следует маленькими порциями, чтобы не перегружать орган.
Опыт врачей и пациентов
Отзывы пациентов говорят о том, что гепатомегалию можно преодолеть:
Также стоит ознакомиться с мнением специалистов:
Увеличение печени – это тревожный сигнал, свидетельствующий о нарушении функции органа. При появлении этого симптома врач должен обязательно провести обследование. Гепатомегалия может вызывать серьезные осложнения: портально-гипертензионный, геморрагический синдромы, цирроз печени, онкологическое заболевание.
Чтобы предупредить осложнения и увеличение органа следует правильно питаться, снизить количество жирных, жареных блюд, уменьшить частоту приема токсичных для печени препаратов, отказаться от алкоголя, курения. Правильное отношение к своему здоровью поможет сохранить функцию печени на долгие годы.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология