С давних времен от людей разных возрастов можно было услышать о таком заболевании, как грудная жаба. Сегодня эта патология также часто поражает кардиологических пациентов. Согласно медицинской терминологии, эта болезнь называется сердечной астмой, или легочным отеком. Механизмы формирования симптомокомплекса заключаются в экссудации жидкости через интерстиций или альвеолы.
Происходит это при ишемической болезни сердца, хронической сердечной недостаточности и других сочетанных дыхательных и сердечно-сосудистых патологиях. Диагностируют недуг с помощью физикальных методик, рентгенографии, спирографии, лабораторных анализов крови и мочи и других методов обследования. Лечат заболевание комплексно, применяя медикаментозные препараты, лечебную физкультуру и физиопроцедуры.
Содержание
Описание патологии
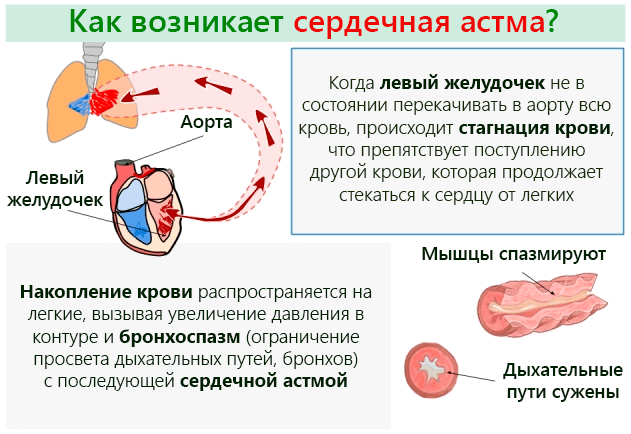
Сердечная астма формируется по такому патогенетическому механизму:
- Повышение гидростатического давления в легочных капиллярах. Оно возникает при переполнении этих мелких сосудов кровью. Сопровождается этот процесс экссудацией плазмы через мелкие эндотелиальные поры в интерстиций.
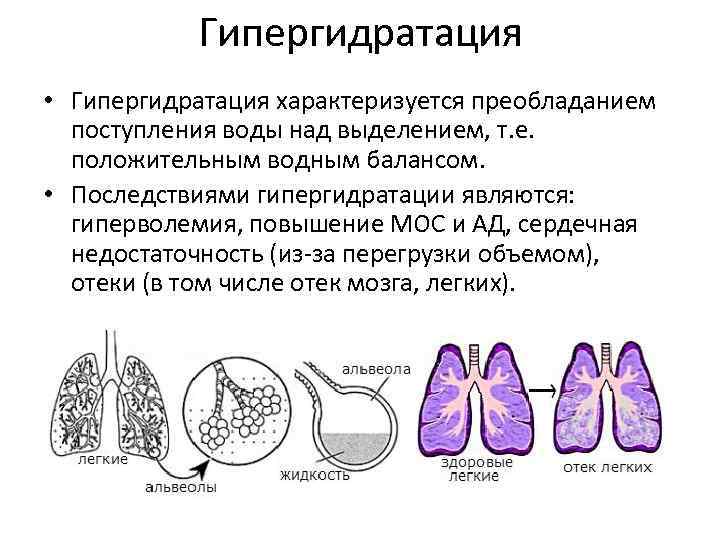 Гиперволемия. В медицинской литературе ее также именуют гипергидратацией. Термин обозначает задержку жидкости в межклеточном пространстве.
Гиперволемия. В медицинской литературе ее также именуют гипергидратацией. Термин обозначает задержку жидкости в межклеточном пространстве.- Увеличение объема крови, которая поступает в малый круг кровообращения. Последний проходит через артерии, артериолы, капилляры, вены и венулы сквозь все легкие. Перераспределение объема крови происходит при переходе пациента в горизонтальное положение.
- Нарушение центральной регуляции. В данном случае страдает продолговатый мозг, в котором находится сосудодвигательный и дыхательный центры.
- Повышение нагрузки на сердце вследствие чрезмерной работы основных и вспомогательных дыхательных мышц. Пытаясь захватить побольше воздуха, пациент выполняет форсированный вдох, чем увеличивает кровенаполнение легких.
- Ацидоз. Вследствие гипоксии происходит накопление недоокисленных продуктов обмена и интоксикация организма.
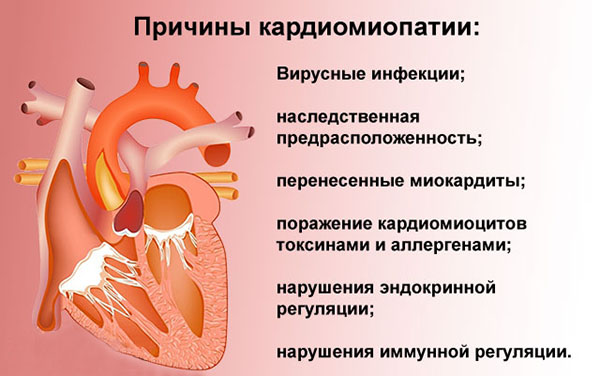
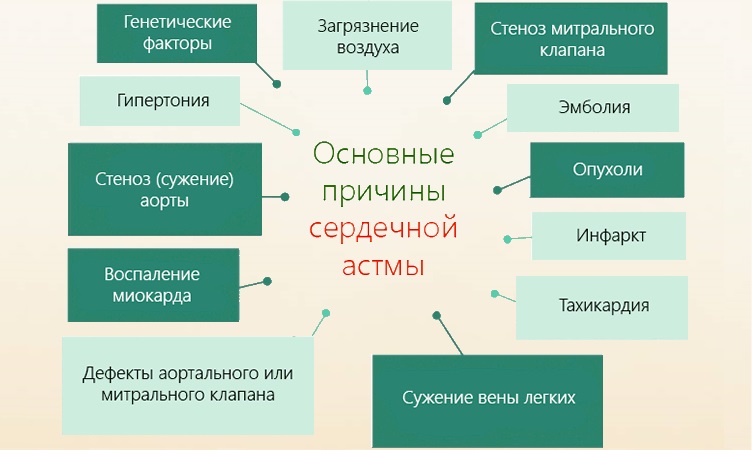
Причины развития
Нарушение развивается на фоне таких расстройств:
- Ишемическая болезнь сердца. Это тяжелое патологическое состояние, при котором развивается стойкая коронарная недостаточность. Возникает она вследствие атеросклеротического процесса с уменьшением диаметра просвета сосудов, питающих сердечную мышцу.
 Острый нефрит. Это тяжкое воспалительное поражение почечных лоханок и чашечек. Развивается оно на фоне бактериальных и вирусных инфекций. Недуг дает тяжелые осложнения на миокард.
Острый нефрит. Это тяжкое воспалительное поражение почечных лоханок и чашечек. Развивается оно на фоне бактериальных и вирусных инфекций. Недуг дает тяжелые осложнения на миокард.- Хроническая артериальная гипертензия. При гипертонической болезни развивается так называемое «легочное сердце». Оно деформируется вследствие перегрузки объемом крови, которая прокачивается через малый и большой круги кровообращения.
- Инфаркт миокарда. Это патологическое состояние, при котором развивается некроз кардиомиоцитов вследствие острой ишемии. Последняя развивается при попадании в коронарные сосуды тромбов или эмболов.
- Персистирующая сердечно-сосудистая недостаточность. При этой патологии возникает несоответствие между потребностью тканей организма в кислороде и возможностью сердца обеспечить необходимый объем крови, насыщенной оксигеном.
-
Миокардиопатия. При ней развивается острая левожелудочковая недостаточность. Возникает она вследствие несовпадения увеличенного объема левого желудочка сердца и его клапанных структур.
- Врожденные и приобретенные пороки сердца. К ним относятся митральные и аортальные стеноз или недостаточность, аневризма.
Симптоматика
Сердечная форма астмы имеет характерные клинические симптомы:
- Инспираторная одышка. Пациенту намного тяжелее вдохнуть, чем выдохнуть. Ему кажется, что «камень навалился на грудь». Именно этим данная астма отличается от легочной, при которой одышка имеет экспираторный характер со специфическим свистом – визингом.
- Цианоз носогубного треугольника и кончиков пальцев. Он наступает при недостаточном кровоснабжении дистальных участков тела.
 Кашель с отделением небольшого количества мокроты. Иногда в ней обнаруживаются прожилки крови и целые сгустки. Тогда этот симптом именуется кровохарканьем.
Кашель с отделением небольшого количества мокроты. Иногда в ней обнаруживаются прожилки крови и целые сгустки. Тогда этот симптом именуется кровохарканьем.- Эмоциональное напряжение. Пациенту тяжело дышать, что вызывает у него панические приступы. Его бросает в жар, в руках и ногах появляется дрожь.
- Повышение артериального давления. Систолические цифры могут достигать 180, а диастолические — 120 мм рт. ст.
- Хронические головные боли. Чаще болезненные ощущения локализуются в затылке, темени и висках. Пациенты говорят, что «им на голову будто одели шлем и сдавливают его».
- Ногти на руках в форме часовых стекол. Этот симптом является патогномоничным для заболеваний, сопровождающихся дыхательной недостаточностью.
- Тахикардия. Частота сердечных сокращений может достигать 100 ударов в минуту и выше.
- Увеличение работы основной и вспомогательной дыхательной мускулатуры. К таковой относятся диафрагма, межреберные мышцы и мускульные волокна спины.
- Тахипноэ. Этим термином обозначают увеличение частоты дыхательных движений. Их количество может достигать 30 в минуту и более.
Диагностические процедуры
С целью диагностики патологии выполняют следующие физикальные, лабораторные и инструментальные методы обследования:
- Общий осмотр пациента. Для людей, которые страдают «грудной жабой», характерны синюшность носогубного треугольника, бледность кожных покровов, испарина на лбу, неравномерные экскурсии грудной клетки.
- Пальпация. Прощупывая грудь, терапевт пытается определить уровень резистентности, высоту стояния диафрагмы и напряжение вспомогательных дыхательных мышц.
 Перкуссия. Это метод простукивания грудной клетки с помощью пальцев-плессиметров. Врач ставит одну руку параллельно телу пациента, а пальцами другой руки ударяет по ней. При этом опытный специалист может различить тональность звуков над чистой легочной тканью и участками, заполненными экссудатом.
Перкуссия. Это метод простукивания грудной клетки с помощью пальцев-плессиметров. Врач ставит одну руку параллельно телу пациента, а пальцами другой руки ударяет по ней. При этом опытный специалист может различить тональность звуков над чистой легочной тканью и участками, заполненными экссудатом.- Аускультация. Этот физикальный метод выполняется с помощью стетофонендоскопа. Доктор выслушивает грудь пациента, просит его попеременно глубоко вдохнуть и полностью выдохнуть. При этом удается распознать мелкопузырчатые и крупнопузырчатые хрипы, участки отсутствия дыхания или наоборот характерный бронхиальный тон.
- Бронхоскопия. С помощью этого инвазивного метода выполняют эндоскопическое исследование состояния бронхов для исключения диагноза инородного тела в них.
- Рентгенография. Ее упрощенным вариантом являются флюорография. Но последняя, кроме того, что имеет меньшую лучевую нагрузку на организм, дает менее четкую картинку, поэтому используется исключительно для скрининга туберкулеза у населения. На рентгенограмме же можно четко увидеть ширину сердечно-сосудистого комплекса, легочных полей, диффузные изменения в самых легких, наличие экссудата, плеврита, каверн, абсцессов и других образований.
 Спирометрия и спирография. Эти методы выполняются с помощью специального переносного аппарата. Пациент выдыхает в него воздух с разной силой и частотой. Исследователь руководит этим процессом и отслеживает показатели. Аппарат хорошо помогает установить степень дыхательной недостаточности.
Спирометрия и спирография. Эти методы выполняются с помощью специального переносного аппарата. Пациент выдыхает в него воздух с разной силой и частотой. Исследователь руководит этим процессом и отслеживает показатели. Аппарат хорошо помогает установить степень дыхательной недостаточности.-
Компьютерная или магнитно-резонансная томографии. Эти методики являются дорогостоящими и высокоточными. Их применяют, когда необходимо провести дифференциальную диагностику астмы с другими похожими патологиями.
Если клинические симптомы являются стертыми, а данные других лабораторных и инструментальных методов обследования — неубедительными, прибегают к КТ или МРТ. Они часто помогают установить наличие у пациента злокачественного новообразования.
Лечебные мероприятия
Самым важным этапом является помощь при возникновении первых симптомов. Если состояние пациента грамотно компенсировать, можно избежать дальнейших осложнений. Дальнейшее лечение проводится в терапевтическом стационаре. Такие пациенты поступают под амбулаторный контроль семейного доктора.
Экстренная помощь
Когда у пациента отмечают характерную клиническую симптоматику астмы, ему немедленно должна быть оказана неотложная помощь. Если симптомы проигнорировать, это может закончиться летально. Для оказания адекватной первой помощи важно знать алгоритм действий. Прежде всего, пациента нужно успокоить, уложить в полулежачее положение, организовать доступ воздуха.
Важно не растеряться и последовательно дать человеку:
 Успокоительные препараты. Для этого ему предлагают принять валериану, пустырник или другой фитотерапевтический препарат для седации (Валокордин, Трикардин, Валериана).
Успокоительные препараты. Для этого ему предлагают принять валериану, пустырник или другой фитотерапевтический препарат для седации (Валокордин, Трикардин, Валериана).- Наркотический анальгетик (Клофелин).
- Таблетку Нитроглицерина под язык. Особенно актуально это в том случае, если одышка сопровождается загрудинной болью. Нитроглицерин можно применять также в каплях или спреях. Параллельно прослушивают грудную клетку пациентанитраты.
- Мочегонный препарат (Верошпирон, Фуросемид).
Если приступ случился в стационаре, существует такое понятие, как независимое сестринское вмешательство, когда младший медицинский персонал может самостоятельно оказывать пациенту первую помощь, не ожидая прихода врача.
Медсестер обучают дозировать Морфин для обезболивания и делать инъекцию Фуросемида для выведения лишней влаги из организма. Завершают медикаментозный комплекс ингаляциями кислорода через маску или катетер, то есть выполняют гипербарическую оксигенацию насыщенным кислородом.
Если у пациента продолжается расстройство ритма или падает сердечный выброс, ему дают Дигоксин. В особенно тяжелых случаях рекомендуется Преднизолон или Гидрокортизон. Эти препараты являются глюкокортикостероидами и используются только в крайнем случае.
Дальнейшее лечение патологии проводится с помощью препаратов, регулирующих давление. К ним относятся бета-адреноблокаторы, ингибиторы ангиотензинпревращающего фермента и блокаторы кальциевых каналов.
Пациенту также рекомендуют принимать средства для разжижения крови, для снижения риска тромбообразования и закупорки коронарных сосудов. Это, в частности: Гепарин, Курантил, Эскузан. Больной должен регулярно употреблять мочегонные препараты для снижения объема циркулирующей крови.
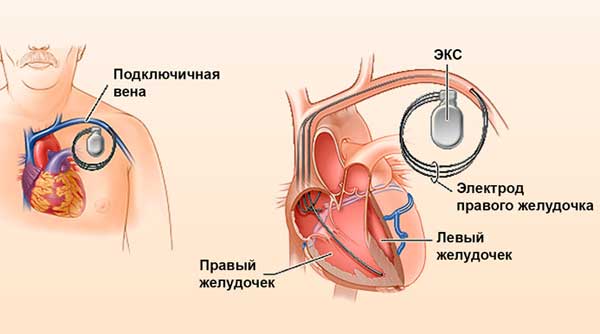
Человеку с диагнозом сердечной астмы показана установка кардиостимулятора. Это делают с профилактической целью, учитывая вероятность развития внезапной фибрилляции и остановки сердца. Реже применяют кровопускание, направленное на уменьшение кровяной нагрузки на легкие.
Коррекция образа жизни
Когда жизнеугрожающие состояния уже позади, приступают к профилактике дальнейших приступов и осложнений. Для этого пациенту назначают:
- диетическое питание;
- физиотерапевтические процедуры;
- лечебную физкультуру;
- щадящий режим.
В диету рекомендуется включить как можно больше фруктов и овощей, содержащих высокие концентрации витаминов и микроэлементов.
Меню обязано быть богатым белками, жирами и углеводами для построения клеток, регенерации миокарда и легких. Из пищи желательно убрать жирные и жареные компоненты, исключить алкоголь.
Больному рекомендуют также заниматься умеренными физическими упражнениями. Оптимально найти для этого специального тренера, который сможет проводить мониторинг состояния сердечно-сосудистой и дыхательной системы пациента.
Режим дня человека с этим заболеванием должен быть щадящим. Ему необходимо высыпаться не менее 8 часов в сутки. Также желательно избегать эмоциональных перегрузок, стрессов и чрезмерного волнения. Выполняя все эти предписания, больному удастся избежать тяжелых осложнений для собственного здоровья.
Сердечная астма в медицине не считается отдельной нозологией. Это симптомокомплекс, возникающий на основании других дыхательных и сердечно-сосудистых патологий. Клиническая симптоматика этого недуга характерна, поэтому при появлении первых симптомов необходимо обращаться к терапевту.
Этот специалист поможет установить форму, стадию и степень тяжести болезни, назначив дополнительные лабораторные и инструментальные анализы. На основании полученных данных врач пропишет оптимальную медикаментозную схему, диетологический и функциональный режимы для пациента.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология