Инфаркт миокарда, несмотря на прогресс медицинской науки, ежегодно уносит большое количество жизней по всему миру. Это состояние в первую очередь опасно как в краткосрочной, так и в долгосрочной перспективе. Даже если выздоровление после приступа проходит благополучно, все же остается риск появления осложнений.
Содержание
Специфика и провоцирующие факторы нарушения
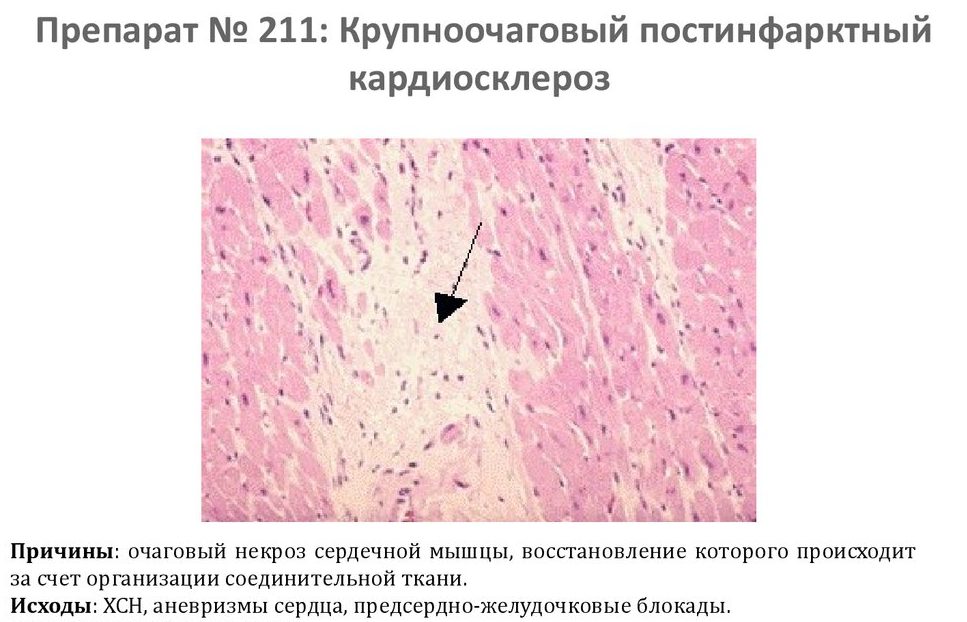
Постинфарктный кардиосклероз (ПИКС) – является разновидностью ишемической болезни сердца (ИБС). Недуг характеризуется частичным замещением миокарда соединительной тканью (фиброз), не способной к сокращению, а также изменением формы клапанов. В результате появляется быстро разрастающийся рубец. Сердце начинает увеличиваться в размерах, что влечет за собой дополнительные осложнения и может привести к смерти пациента.
В кардиологии постинфарктный кардиосклероз рассматривается как отдельное заболевание. По статистике, именно этот недуг уносит наибольшее количество жизней после перенесенного инфаркта. На фоне ИБС ПИКС развивается аритмия и сердечная недостаточность – главные симптомы заболевания.
Основные предпосылки появления ПИКС:
- инфаркт миокарда;
- травматизация органа;
- миокардиодистрофия.
Некротические процессы занимают около 2-4 месяцев, после чего можно говорить о возникновении патологии. Местом локализации в основном становится левый желудочек или межжелудочковая перегородка сердца. Наибольшую опасность несет левожелудочковый кардиосклероз.
Специалисты выделяют две формы заболевания в зависимости от места и уровня поражения тканей:
 Очаговая. Проявляется чаще всего, характеризуется образованием точечных рубцов на площади разных размеров.
Очаговая. Проявляется чаще всего, характеризуется образованием точечных рубцов на площади разных размеров.- Диффузная. Происходит распределение соединительной ткани по сердечной мышце. Развивается при хронизации ишемии органа.
Крупноочаговый кардиосклероз образуется после перенесения обширного инфаркта, а мелкоочаговый – после того, как человек пережил несколько микроинфарктов. Болезнь также может негативно влиять на сердечные клапаны, что приводит к появлению осложнений.
Специалисты указывают на то, что заболевание может появиться вследствие воздействия на организм следующих факторов:
- Радиационное облучение. Даже небольшие дозы влияют на замену тканей миокарда соединительной тканью.
- Гемохроматоз. Накапливание железа в тканях приводит к интоксикации и развитию процессов воспаления. Пораженным может оказаться эндокард.
-
Склеродермия. Нарушается работа капилляров, сердце перестает получать достаточное количество крови и кислорода.
Заболевание не является наследственным, но генетическая предрасположенность в сочетании с нездоровым образом жизни, вредными привычками и сопутствующими заболеваниями может привести к его развитию.
Симптоматика
Проявления недуга зависят от места образования рубцов, ширины и глубины пораженной области сердца. Чем меньше остается неповрежденного миокарда, тем более вероятно появление аритмий и сердечной недостаточности.
Постинфарктный кардиосклероз обладает такой симптоматикой, общей для всех случаев:
- Одышка. Появляется как при физических нагрузках, так и во время покоя. Находясь в горизонтальном положении, пациент чувствует проблемы с дыханием. Приступ проходит спустя 15-20 минут после принятия сидячего положения.
- Учащение ЧСС. Развивается по причине ускорения кровотока и сокращения миокарда.
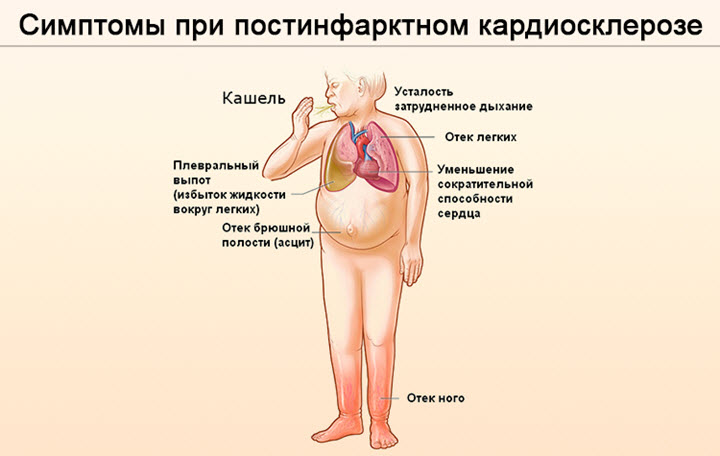 Посинение конечностей и губ. Возникает по причине недостатка кислорода.
Посинение конечностей и губ. Возникает по причине недостатка кислорода.- Дискомфорт и боль в грудной клетке. Болевые ощущения могут быть давящими или колющими.
- Нарушение сердечного ритма (аритмия). Проявляется в виде экстрасистолии и мерцания предсердий. Причиной появления является склеротическая деформация проводящих путей.
- Отечность. Ее провоцирует скопление излишней жидкости в полости организма и недостаточность правого желудочка. Преимущественно наблюдается в нижних конечностях.
Дополнительно могут проявляться:
- постоянная усталость и слабость организма;
- головокружение;
- обморок;
- ощущение нехватки воздуха;
- повышенное АД;
- увеличение размера печени;
- расширение шейных вен.
В зависимости от тяжести заболевания отличается уровень интенсивности неприятных и болевых ощущений. В начале развития болезни или на стадии ремиссии симптомов может не быть вообще. После формирования очага поражения возможно изменение структуры всего миокарда. В этом случае симптоматика проявляется более явно.
Опасность и осложнения
По статистике ВОЗ, постинфарктный кардиосклероз – основная причина смерти пациентов после инфаркта. Наиболее подвержены появлению заболевания люди старше 50 лет, хотя в последнее время наблюдается множество случаев развития недуга от 25 лет.
Негативные последствия зависят от области локализации пораженного участка. Если происходит повреждение путей проведения или образуется большое количество рубцов, то развиваются следующие осложнения:
- Сердечная недостаточность. Она связана с деструкцией сократимости левого желудочка, может осложняться отеком легких.
 Нарушения ритма сердца. Суправентрикулярная и желудочковая экстрасистолии неопасны для жизни, тогда как тахикардия, фибрилляции предсердий, атриовентрикулярная блокада могут привести к смерти.
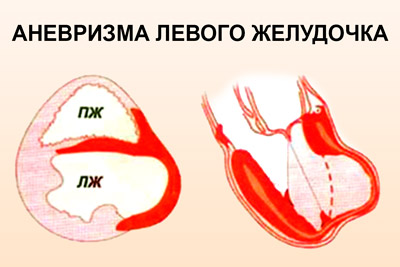
Нарушения ритма сердца. Суправентрикулярная и желудочковая экстрасистолии неопасны для жизни, тогда как тахикардия, фибрилляции предсердий, атриовентрикулярная блокада могут привести к смерти.- Сердечная аневризма. Представляет собой истончение стенки сердца и ее выпирание вперед. Появление патологии повышает риск повторного инфаркта, инсульта и сердечной недостаточности.
- Блокады проводящей системы. Нарушается функция проведения импульсов, что может привести к летальному исходу при полном отсутствии проводимости.
Внезапная остановка сердца может произойти по причине развития асистолии. Впоследствии постинфарктный синдром обостряется, и происходит приступ кардиогенного шока (смерть наступает в 90% случаев, и зависит от возраста и состояния организма пациента). Все возникшие осложнения существенно повышают риск летального исхода.
Диагностические процедуры
Пациент, который перенес инфаркт миокарда, должен постоянно находиться под медицинским наблюдением. При появлении вышеописанных симптомов диагноз не вызывает сомнений. Для постановки диагноза применяют следующие исследования:
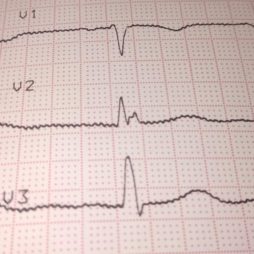
- ЭКГ. Показывает нарушения в работе сердца, дефекты миокарда и нарушения сократительной способности.
 ЭхоКГ. Расшифровка результатов этого исследования наиболее ценна. Демонстрирует место локализации, объем замещенной ткани, а также позволяет подсчитать количество сокращений желудочков и определить наличие аневризматических расширений.
ЭхоКГ. Расшифровка результатов этого исследования наиболее ценна. Демонстрирует место локализации, объем замещенной ткани, а также позволяет подсчитать количество сокращений желудочков и определить наличие аневризматических расширений.- Рентгенография. Дает возможность увидеть размер сердца и определить, увеличено ли оно.
- Сцинтиграфия. Пациенту вводят радиоактивные изотопы, которые попадают только в здоровые участки миокарда. Это позволяет увидеть пораженные области микроскопического размера.
- Ангиография. Позволяет определить степень сужения сосудов и наличие в них тромбов.
- МРТ. Определяет место расположения и размеры соединительной ткани в области миокарда.
Кардиологу необходимо внимательно изучить анамнез пациента и провести детальный опрос. Помощником в определении диагноза станет медицинская карта больного, в которой записаны все перенесенные в течение жизни заболевания. Это позволяет предположить будущие осложнения и предотвратить их.
Лечебные мероприятия
Полностью избавиться от болезни невозможно. Основная терапия направлена на:
- противодействие увеличению рубца;
- стабилизацию ритма сердца;
- нормализацию процесса кровообращения;
- улучшение состояния сохранившихся клеток и препятствование их некрозу;
- предотвращение появлению осложнений.
Последующее лечение разделяется на медикаментозное и хирургическое. Существует ряд препаратов, которые помогают стабилизировать состояние пациента:
- Ингибиторы АПФ (Ирумед, Эналаприл). Нормализуют АД, замедляют рубцевание соединительной ткани и усиливают коронарный кровоток.
- Бета-блокаторы (Анаприлин, Надолол, Бисопролол). Снижают содержание кальция в клетках сердечной мышцы, не дают развиться аритмии.
- Антикоагулянты (Варфарин, Аспирин, Фениндион). Снижают риск образования тромбов, разжижают кровь и улучшают ее проводимость.
- Метаболические средства (Рибоксин, Мексикор, Инозин). Улучшают обменные процессы в миокарде, стимулируют питание кардиомиоцитов.
- Диуретики (Клопамид, Фуросемид). Способствуют выводу лишней жидкости из организма, снимают отечность.
- Препараты калия и магния (Аспаркам, Кардиомагнил).
Лекарства кардиолог назначает в индивидуальном порядке. Если медикаментозные препараты не дают желаемого эффекта, а также при наличии осложнений, проводится хирургическое вмешательство:
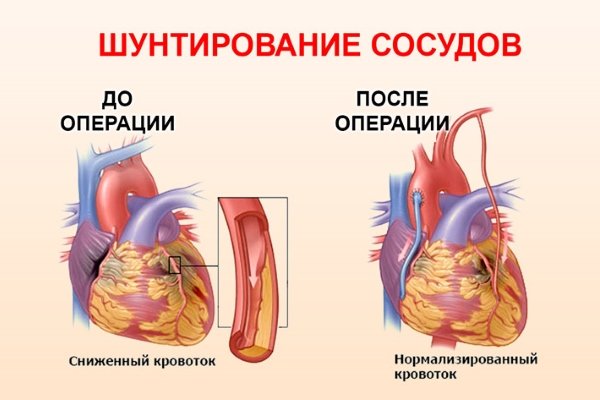 Шунтирование. Оперативным путем увеличивают просвет артерий, нормализуют кровоток и останавливают фиброз.
Шунтирование. Оперативным путем увеличивают просвет артерий, нормализуют кровоток и останавливают фиброз.- Купирование аневризмы. Устраняется выпячивание участка мышцы и укрепляется сердечная стенка.
- Установка кардиостимулятора. Прибор стабилизирует ритмику сердца и снижает опасность его внезапной остановки.
Профилактические меры включают в себе ведение здорового образа жизни, отказ от алкоголя и никотина, занятия лечебной физкультурой, правильное питание и нормализацию цикла сна и работы.
Также стоит избавиться от провоцирующих стрессовых факторов. Рекомендуется неуклонно выполнять рекомендации лечащего врача. Они помогут не только сохранить жизнь во время приступа, но и уберечься от негативных последствий заболевания.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология