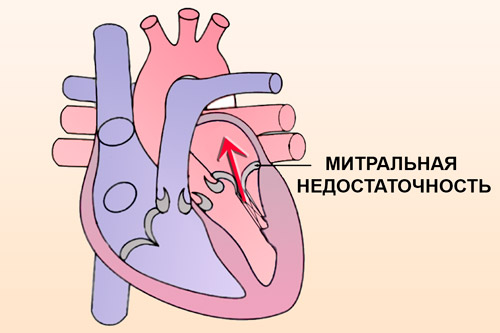
Митральная недостаточность – это порок сердца, который чаще имеет приобретенный характер. Заболевание характеризуется недостаточным смыканием створок клапана. В результате этого развиваются симптомы нарушения гемодинамики. Порок часто развивается на фоне других заболеваний сердечно-сосудистой системы.
Содержание
Причины развития
Недостаточность митрального клапана может развиваться по разным причинам. Наиболее часто к возникновению порока приводят болезни сердца или системные заболевания. В связи с этим выделяют 2 группы причин: органические и функциональные.
Причины, которые приводят к органическому поражению митрального клапана, следующие:
 Ревматизм. Ревматическое поражение клапана возникает в 2 случаях из 10.
Ревматизм. Ревматическое поражение клапана возникает в 2 случаях из 10.- Инфекционный эндокардит. Инфекционное поражение двустворчатого клапана также может приводить к его недостаточности.
- Коллагеноз и другие системные заболевания соединительной ткани. Способны поражать двустворчатый клапан и приводить к его расширению.
К функциональному поражению клапана чаще всего приводят следующие причины:
- Инфаркт миокарда. При некрозе сердечной мышцы фиброзное кольцо может растягиваться, что в дальнейшем приведет к функциональной недостаточности.
- Кардиосклероз. При диффузном кардиосклерозе также возможно вторичное поражение двустворчатого клапана.
- Кардиомиопатия. При кардиомиопатии любого вида полости сердца расширяются, что приводит к повреждению фиброзного кольца.
- Дилатация или гипертрофия сердца вследствие других заболеваний. Регургитация (ток крови в обратном направлении) в этом случае также возникает из-за расширения полости левого желудочка.
Степени митральной недостаточности
Классификация по тяжести болезни включает три степени, которые определяются по данным эхокардиографии. Разделение на степени основано на выраженности регургитации:
- Недостаточность 1 степени характеризуется практически полным отсутствием регургитации.
- Порок 2 степени проявляется незначительным обратным током крови.
- Недостаточность 3 степени характеризуется выраженной регургитацией (более 50%).
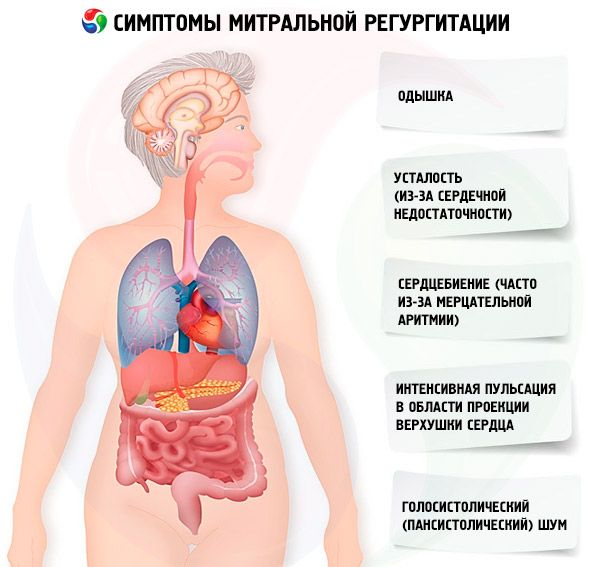
Симптомы по стадиям
Клиническая симптоматика зависит прежде всего от стадии заболевания. Митральная недостаточность в стадии компенсации чаще всего не имеет клинических проявлений. Больной чувствует себя удовлетворительно, специфические признаки поражения сердца отсутствуют.
Болезнь в 1 стадии выявляется обычно при профилактическом осмотре или во время проведения инструментального обследования. Самостоятельно к врачу на первой стадии больные обращаются крайне редко.
На стадии субкомпенсации возникают неспецифические симптомы, которые указывают на поражение левого желудочка и предсердия. К характерным симптомам на второй стадии относят следующие проявления:
- одышка;
- учащение пульса;
- слабость, повышенная усталость;
- боль в сердце.
Признаки на этом периоде болезни неспецифические и указывают лишь на поражение сердца. Заподозрить конкретный порок сердца только по клиническим проявлениям невозможно.
На 3 стадии к неспецифическим симптомам присоединяются признаки застоя в легочных сосудах. Это возникает из-за недостаточности левого предсердия. На застой в малом кругу указывают следующие признаки:
- кашель;
- выделение крови;
- одышка.
Компенсаторные изменения возникают и в большом кругу кровообращения. Это происходит на терминальной стадии болезни, когда поражается правое предсердие. Клинически это проявляется следующими признаками:
- отеки нижних конечностей;
- асцит;
- увеличение печени и селезенки;
- появление жидкости в плевральной полости, перикарде.
По симптомам можно заподозрить поражение сердца и клапанов, примерно определить стадию болезни. Однако для подтверждения диагноза необходимо использовать дополнительные методы обследования.
Диагностические мероприятия
Диагностика порока включает в себя проведение физикального обследования, использование инструментальных и лабораторных исследований. Физикальное обследование проводится врачом, оно позволяет выявить следующие характерные изменения:
 При пальпации сердечной области определяется усиленный и разлитой верхушечный толчок.
При пальпации сердечной области определяется усиленный и разлитой верхушечный толчок.- При выстукивании границ сердца определяется их расширение. На 2 стадии заболевания границы расширены вверх и влево. На стадии декомпенсации расширение происходит во все стороны.
- При выслушивании тонов сердца определяется ослабление первого тона. Также выявляется шум на верхушке во время систолы.
Для подтверждения окончательного диагноза, определения степени тяжести болезни и наличия осложнений используются дополнительные методики. Дополнительная диагностика включает в себя проведение следующих исследований:
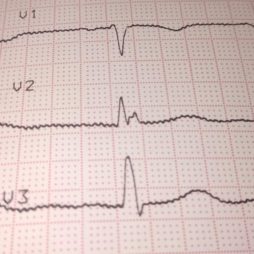
- Электрокардиограмма. Позволяет выявить гипертрофию камер сердца. Патологические изменения зависят от стадии недостаточности. На ранней стадии гипертрофируется левый желудочек и предсердие. На поздних стадиях возникает гипертрофия всех камер. Кроме того, на ЭКГ могут выявляться аритмии и нарушения проводимости.
- Эхокардиография. Основной метод диагностики. Позволяет выявить обратный ток крови, визуализировать расширение клапана. Также при помощи эхокардиографии определяется тяжесть заболевания.
- Рентгенограмма органов грудной клетки. Выявляет расширение сердечной тени.
Лабораторные исследования не подтверждают диагноз. Они могут использоваться для оценки общего состояния организма. Кроме того, назначают в качестве предоперационной диагностики.
Лечебные мероприятия
Лечебные мероприятия при заболевании включают в себя изменение образа жизни, прием медикаментов и оперативное вмешательство. Тактика лечения во многом зависит от стадии и степени тяжести болезни. Кроме того, учитывается общее состояние пациента, наличие осложнений и сопутствующих заболеваний.
Общие принципы
Лечение болезни обязательно должно включать общие рекомендации. Они заключаются в следующем:
- Ограничение физической нагрузки. Начиная со 2 стадии необходимо ограничивать тяжелую нагрузку для того, чтобы не усугублять венозный застой и сердечную недостаточность.
 Правильное питание. При болезни нужно придерживаться специальной диеты. Исключить употребление соли, жирной и жареной пищи. Увеличить в рационе долю свежих овощей и фруктов, вареного мяса и рыбы.
Правильное питание. При болезни нужно придерживаться специальной диеты. Исключить употребление соли, жирной и жареной пищи. Увеличить в рационе долю свежих овощей и фруктов, вареного мяса и рыбы.- Оптимальный водный режим.
- Отказ от вредных привычек. Для того чтобы лечение принесло результат, необходимо полностью отказаться от курения, ограничить употребление алкоголя.
Рекомендации зависят также от стадии заболевания. Например, при декомпенсации необходимо придерживаться постельного режима и полностью исключить любые нагрузки. В начале болезни в этом нет необходимости.
Медикаментозная терапия
Консервативный метод лечения порока включает в себя использование медикаментов. Назначаются следующие группы медикаментозных средств:
- Ингибиторы АПФ. Препараты данной группы позволяют остановить дилатацию камер сердца. Они предотвращают ремоделирование сердца. Применяются постоянно. Прием начинают с небольших доз, затем дозировку постепенно увеличивают. Чаще всего назначается Эналаприл.
- Бета-блокаторы. Применяются при наличии тахикардии. Применение препаратов этой группы благоприятно влияет на состояние сердечной мышцы. Используются такие медикаменты, как Карведилол, Лабеталол.
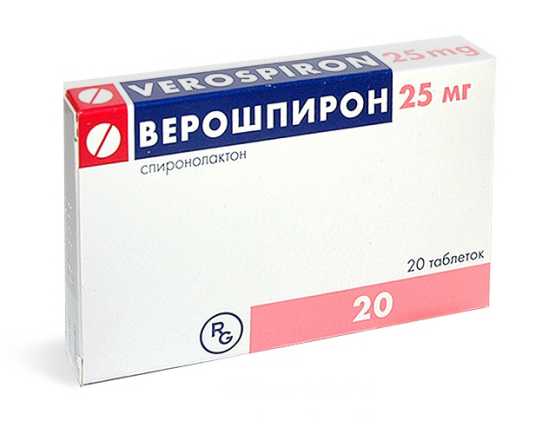 Мочегонные. Назначаются при выраженном венозном застое. Чаще всего используются петлевые или тиазидные диуретики (Спиронолактон, Верошпирон).
Мочегонные. Назначаются при выраженном венозном застое. Чаще всего используются петлевые или тиазидные диуретики (Спиронолактон, Верошпирон).- Сердечные гликозиды. Применяются при недостаточности сердечной функции. Благоприятно влияют на силу и частоту сердечных сокращений. Чаще всего назначается Дигоксин.
- Сосудорасширяющие. Данная группа препаратов также используется при венозном застое. Назначение сосудорасширяющих средств показано начиная со 2 стадии заболевания. Обычно назначаются нитраты, например Нитропруссид натрия.
Конкретная схема терапии подбирается врачом в индивидуальном порядке. Выбор препаратов зависит от степени тяжести порока и общего состояния организма.
Хирургические методы
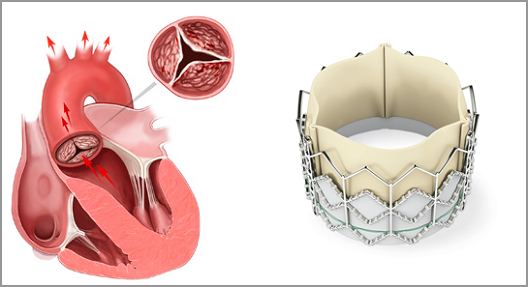
Основной метод лечения болезни – оперативное вмешательство. Только при помощи операции можно восстановить структуру клапана и нормализовать его функцию. Чаще всего используется его протезирование. Операция заключается в полной замене пораженного клапана новым. Для проведения оперативного вмешательство необходимо вскрыть грудную клетку. Поэтому операцию проводят под общей анестезией.
Для протезирования митрального клапана могут использоваться следующие виды материалов:
- искусственный протез;
- биологический, например свиной заменитель.
Выбор протеза зависит от многих факторов и проводится в индивидуальном порядке. Протезирование – это основной метод хирургического лечения.
Используются и другие виды радикальной коррекции:
- Аннулопластика. Метод оперативного вмешательства, который заключается в уменьшении размеров отверстия при помощи фиксации специального кольца.
- Шовная пластика. Метод заключается в ушивании расширенного клапана.
Преимуществом этих методов является меньший риск тромботических осложнений. Они используются при отсутствии кальциноза и фиброза.
Особенности образа жизни
Во время заболевания меняется образ жизни человека. В первую очередь это объясняется необходимостью постоянно принимать медикаменты, проходить медицинские осмотры.
Кроме того, изменение образа жизни включает следующие моменты:
- соблюдение диеты;
- ограничение тяжелой нагрузки;
- на ранних стадиях – легкая физическая активность;
- отказ от курения, алкоголя;
- отказ от кофеина.
Поражение митрального клапана может приводить к серьезным последствиям, в частности, сердечной недостаточности. В некоторых случаях заболевание годами протекает бессимптомно. Чем раньше проведена диагностика и назначено лечение, тем выше шансы на выздоровление. Важным элементом восстановительного периода при болезни является коррекция образа жизни.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология