Сердечно-сосудистые заболевания отличаются повышенным уровнем опасности. Они негативно влияют на общее состояние организма, приносят болезненные ощущения и при неправильном лечении могут привести к тяжелым последствиям, вплоть до летального исхода. Одним из таких тяжелых заболеваний сердца является миокардиодистрофия.
Содержание
Что это такое?
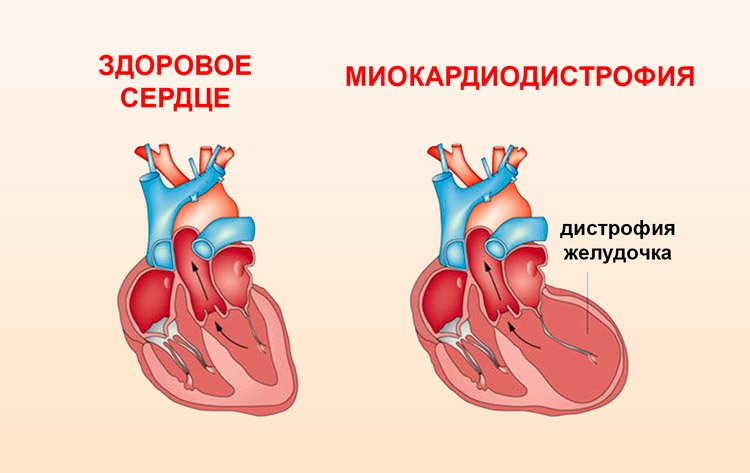
Появление дистрофии миокарда не связано с воспалительным процессом или кардиологическим нарушением. Миокардиодистрофия – что это такое? Болезнь можно охарактеризовать как вторичное нарушение функций миокарда, сопровождающееся торможением обмена веществ в сердечной мышце. После проявления заболевания наблюдается изменение в сердечной ткани.
Появление недуга не зависит от поражения коронарных артерий и сосудов. Заболевание характеризуется дистрофией кардиомиоцитов, нарушением системы проводимости сердца и его сократительной способности. В процессе развития болезни возможно снижение тонуса миокарда, что может привести к появлению сердечной недостаточности и некрозу сердечной мышцы. Поражение левого желудочка приводит к потере диастолической функции.
К появлению болезни может привести множество внешних и внутренних факторов. Основными из них являются:
- врожденные нейромышечные патологии (миастения, миодистрофия);
- эндокринные заболевания (сахарный диабет, тиреотоксикоз);
- нервное перенапряжение (стрессы, неврозы);
- чрезмерные физические нагрузки (перегрузка на тренировках или во время инфекционных заболеваний);
- болезни пищеварительной системы (цирроз, панкреатит);
- неправильное питание (низкое содержание белков, недостаток витаминов);
- токсикологическое отравление (алкоголь, лекарственные средства, промышленные яды);
- физические агенты (травмы, радиация);
- избыточная масса тела и ожирение.
После устранения причины развития болезни возможно полное восстановление трофического процесса в кардиомиоцитах. У детей и новорожденных патология может развиться на фоне внутриутробных нарушений, рахита и детских вирусных заболеваний (корь, ветряная оспа).
Основные стадии и симптомы
Заболевание развивается постепенно, и на каждом этапе происходит деструкция биохимических процессов. В зависимости от течения болезни и ее воздействия на организм выделяется 3 стадии нарушения:
- Нейрогуморальная. Происходит разрушение клеток, находящихся на отдельных областях миокарда. Срабатывает механизм компенсации, и клетки начинают разрастаться, увеличивая размер сердца. Проявляется в виде одышки и трудностей с дыханием, не связанных с выполнением физических упражнений.
 Стадия органических изменений. Увеличение зоны поражения приводит к ухудшению питания и микроциркуляции веществ в миокарде. Стенки сердца становятся толще, происходит нарушение сократительной способности сердечной мышцы. Объем крови, проходящий через сосуды, уменьшается, в сердце появляется напряжение. Наблюдается незначительная отечность, аритмия, повышается артериальное давление.
Стадия органических изменений. Увеличение зоны поражения приводит к ухудшению питания и микроциркуляции веществ в миокарде. Стенки сердца становятся толще, происходит нарушение сократительной способности сердечной мышцы. Объем крови, проходящий через сосуды, уменьшается, в сердце появляется напряжение. Наблюдается незначительная отечность, аритмия, повышается артериальное давление.- Стадия сердечной недостаточности. Происходят изменения размера сердца и существенное снижение объема выполняемых им функций. Застой крови проявляется в виде сильной отечности. Заметно снижается работоспособность организма, появляется необъяснимая слабость, и резко снижается масса тела. На этом этапе изменения становятся необратимыми.
Симптомы могут разниться в зависимости от уровня поражения миокарда и стадии заболевания. На раннем этапе они могут отсутствовать, а неудовлетворительное состояние принимается за усталость после работы. Среди признаков выделяются следующие основные:
- Боль в сердце. Она локализуется в его верхней области, долго не прекращается и не купируется Нитроглицерином. Появляется по причине излишнего накопления молочной кислоты, раздражающей нервные окончания.
 Одышка. Система органов страдает от дефицита кислорода, что характеризуется тяжестью дыхания и его учащением.
Одышка. Система органов страдает от дефицита кислорода, что характеризуется тяжестью дыхания и его учащением.- Нарушение сердечного ритма. Обменные процессы замедляются, что приводит к развитию аритмии и предсердных блокад.
- Шумы в сердце. Тон сердцебиения приглушен по причине недостаточного сокращения мышцы сердца.
При тяжелом течении болезни развивается потливость, сонливость, обморочное состояние и нарушение терморегуляции организма.
Классификация
Заболевание разделяется на подвиды в зависимости от вызвавших его причин. Специалисты выделяют 7 групп:
- Дисгормональная. Чаще всего диагностируется у женщин при климактерических процессах. Связана с нарушением баланса гормонов и проблемами с обменом веществ. Проявляется в виде колющей или давящей боли в сердце, частого сердцебиения и увеличением размера внутренних органов.
- Дисметаболическая. Появляется по причине несбалансированности питания, когда в рационе не соблюдается белково-углеродный баланс.
 Анемическая. Причиной возникновения служит длительное снижение гемоглобина в крови, по причине чего сердцу перестает хватать кислорода. Обязательными спутниками становятся тахикардия и одышка.
Анемическая. Причиной возникновения служит длительное снижение гемоглобина в крови, по причине чего сердцу перестает хватать кислорода. Обязательными спутниками становятся тахикардия и одышка.- Тонзиллогенная. Диагностируется у пациентов, имеющих хронические формы заболеваний носоглотки (тонзиллит, ангина).
- Токсическая. Появление обусловлено зависимостью от алкогольных веществ, разрушающих клетки сердца, а также после длительного применения лекарств, которые имеют множество побочных эффектов.
- Миокардиодистрофия физического напряжения. Перегрузка организма вследствие тяжелой работы или интенсивных тренировок служит причиной развития патологии. Самые распространенные проявления – давление и колющая боль в сердечной зоне.
- Миокардиодистрофия смешанного генеза. Появляется при комплексном воздействии факторов, негативно влияющих на организм.
При лечении патологии необходимо определить и ликвидировать причину ее появления. В большинстве подобных случаев терапия дает положительный результат.
Диагностические мероприятия
Правильно определиться с лечением можно после того, как будет поставлен диагноз. Затруднения вызывает то, что на начальных стадиях развития болезни симптоматика слабо выражена.
Специалисты проводят комплекс диагностических исследований для обнаружения патологии:
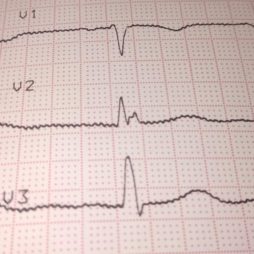
 Электрокардиография. Показывает угнетение и нерегулярность сократительной способности миокарда, аритмии различных видов и нарушение проводимости в области желудочков.
Электрокардиография. Показывает угнетение и нерегулярность сократительной способности миокарда, аритмии различных видов и нарушение проводимости в области желудочков.- Фонокардиография. Диагностирует наличие сердечных шумов, определяет их интенсивность.
- Рентген грудной клетки. Позволяет определить объем и размер сердца, а также патологические изменения в дыхательных органах.
- Велоэргометрия. Пациент выполняет физические упражнения, после чего можно зафиксировать скрытые формы аритмии на ЭКГ. Для больного нагрузка вызывает значительные сложности.
- УЗИ. Позволяет наблюдать увеличение размера сердца и расширение области сердечной камеры.
- Биохимическое исследование мочи и крови. Выявляет нарушения в работе системы обмена веществ, почек, а также уровень холестерина.
Важной составляющей для постановки диагноза становится опрос пациента и изучение заболеваний в анамнезе. В отдельных случаях назначают биопсию. Она представляет собой забор частицы ткани миокарда и применяется, если прочие методы не дают результата.
Лечение патологии
Успешная терапия происходит при нейтрализации причины появления болезни. Лечение проводится для восстановления функциональных возможностей сердца. Врачи прописывают такие группы лекарственных средств:
- Бета-адреноблокаторы (Анаприлин, Атенолол). Ослабляют нагрузку на сердце и уменьшают частоту сокращений сердца.
- Стимуляторы метаболических процессов (Рибоксин, Милдронат). Улучшают кровоток и упрощают циркуляцию кислорода.
- Препараты, уменьшающие свертываемость крови (Теоникол, Дипиридамол). Нормализуют состояние и уменьшают боль в сердце.
- Диуретики (Канефрон, Инспра). Улучшают обменные процессы и уменьшает содержание жидкости, образующейся в тканях.
Во время терапии следует принимать следующие витамины и комплексные добавки:
- фолиевая кислота;
- коэнзим Q10;
- витамины групп В и С;
- магниевая и калиевая соли.
В большинстве случаев лечение миокардиодистрофии не требует госпитализации и может проходить в амбулаторных условиях. Хирургические операции выполняются при наличии таких нарушений:
- перманентный отек конечностей;
- нарушение сердечной ритмики;
- тяжелая одышка при нахождении в состоянии покоя.
Профилактика заболевания и прогноз
Для того чтобы уменьшить вероятность появления недуга, необходимо вести здоровый образ жизни. Он включает в себя:
- соблюдение режима дня и сон не меньше 8 часов;
- регулярные физические нагрузки, плавание, ЛФК, дыхательную гимнастику;
- избегание перегрева и переохлаждения организма;
- соблюдение диеты и принципов правильного питания;
- избавление от избыточного веса;
- отказ от алкоголя и курения;
- предотвращение появления психических перегрузок.
Рекомендуется проводить контрастные обливания, общий массаж и лечебные ванны.
Патологические изменения можно предотвратить путем своевременного обращения к специалисту и выполнения его предписаний. Прогноз зависит от степени поражения сердца.
Для того, чтобы избежать негативных последствий заболевания, необходимо при появлении симптомов немедленно обратиться к кардиологу. Врач сможет определить причину появления болезни и назначить необходимые для лечения препараты.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология