Инфаркт миокарда – заболевание, встречающееся у большого количества людей. Оно характеризуется постепенным отмиранием части клеток сердечной мышцы, что в основном случается по причине появления тромба или возникновения спазма коронарных артерий. Вследствие этого сердце не справляется с перекачиванием крови по организму, и самочувствие начинает ухудшаться. В некоторых случаях появляются отличные от стандартных формы патологии, называемые атипичными.
Содержание
Специфика и классификация нарушений
Появление патологии связано с физиологическими особенностями организма человека. Отсутствие привычной для инфарктных состояний боли в груди осложняет процесс постановки диагноза. Атипичные формы инфаркта миокарда отличаются от стандартных только в начале возникновения болезни. В процессе развития они переходят в традиционное течение.
Врачи выделяют следующие типы патологии:
 Абдоминальный. Возникает в связи с некрозом задней части миокарда, находящейся рядом с диафрагмой, и сопровождается острой болью в районе брюшной области и правой части живота. Наблюдается рвота, понос, тошнота и вздутие.
Абдоминальный. Возникает в связи с некрозом задней части миокарда, находящейся рядом с диафрагмой, и сопровождается острой болью в районе брюшной области и правой части живота. Наблюдается рвота, понос, тошнота и вздутие.- Аритмический. Характеризуется отсутствием болевых ощущений и быстрым сокращением сердечной мышцы. Возникает мерцательная аритмия, блокада сердечной мышцы и пароксизмальная тахикардия.
- Астматический. Проявляется в виде появления удушающего кашля. Главная опасность заключается в том, что болезнь можно спутать с бронхиальной астмой.
- Периферический. Болевые ощущения локализуются в конечностях левой стороны, гортанной и челюстной части, а также в районе позвоночника. Дополнительно проявляется резкое падение артериального давления, слабость и потливость.
- Отечный. Характеризуется появлением постоянно увеличивающихся отеков разных частей тела и сопровождается одышкой и увеличением размера печени. В отдельных случаях наблюдается появление воды в брюшной полости.
- Церебральный. Возникает помутнение сознания, тошнота и сильная слабость. В качестве осложнения может развиться инсульт с нарушением двигательной и речевой функции.
 Коллаптоидный. Отсутствие болевых ощущений комбинируется с проявлением недостаточности мозгового кровообращения, вызывает обморок и потемнение в глазах.
Коллаптоидный. Отсутствие болевых ощущений комбинируется с проявлением недостаточности мозгового кровообращения, вызывает обморок и потемнение в глазах.- Комбинированный. Сочетает в себе несколько разных видов. Например, возможно появление сильного кашля и боль в левом предплечье или сильная болевые ощущения в районе живота, смешанные с приступами удушья.
- Малосимптомный. Является наиболее опасной формой по причине отсутствия явных признаков. Наблюдается общая слабость, подавленное настроение и упадок сил.
Специалисты выделяют отдельно тромбоэмболическую форму. В такой ситуации возникает закупоривание сосудов тромбами, что ухудшает проходимость крови через них. Важно отслеживать изменения в состоянии здоровья для обнаружения и своевременной ликвидации последствия заболевания.
Причины возникновения
В группе риска в основном находятся люди пожилого возраста. По данным клинических исследований, после 60 лет появление инфарктного состояния в стандартной форме отслеживается крайне редко. Наиболее опасный возраст для мужчин составляет 40-50 лет, для женщин – период начала климакса.
Следует помнить о том, что недуг в нетипичной форме возникает у мужчин в 3-4 раза чаще, чем у женщин.
Основной причиной развития болезни является аномальное сужение сосудов вследствие образования атеросклеротических бляшек. Иногда дополнительно происходит появление острой формы тромбоза пораженного участка, что приводит к полной или частичной потере функции кровоснабжения. Из-за этого начинается некроз тканей сердечной мышцы.
Образ жизни существенно влияет на появление болезни. В наибольшей опасности находятся курильщики. Дело в том, что употребление табака сужает сосуды и снижает уровень кислорода, поступающего к сердцу, а совместно с проявлениями атеросклероза это в 90% случаев приводит к инфаркту.
Факторами, способствующими развитию патологии, являются:
- наличие в анамнезе сердечных заболеваний;
- сахарный диабет;
- кардиосклероз;
- атеросклероз;
- ожирение;
- гипертония;
- ишемическая болезнь сердца;
- нарушения нервной системы;
- проблемы с пищеварительной системой.
Катализаторами для появления инфаркта в нетрадиционной форме могут стать стрессовые состояния, нервное перенапряжение и слишком высокий уровень физической нагрузки. Повышенный уровень холестерина в крови и гиподинамия могут стимулировать появление недуга.
Симптоматика
В зависимости от типа инфаркта симптомы могут кардинально отличаться. Но, несмотря на то, что характерной для традиционной формы боли в области груди нет, присутствуют общие признаки проявления недуга:
- неприятные и болезненные ощущения в брюшной области;
- нарушение ритма сердечной деятельности;
- проблемы с частотой дыхания;
- ощущение необъяснимого страха, панические атаки;
- ноющая головная боль;
- бледность кожи и появление холодного пота;
- сильное головокружение и обморок.
Дополнительным признаком является странное поведение, нелогичные фразы и повышенное возбуждение. При возникновении такой симптоматики следует немедленно обратиться за медицинской помощью. По статистике, от патологии при несвоевременно проведенной терапии умирает 70% пациентов.
Помимо этого, велик шанс появления осложнений. Наиболее опасным считается появление желудочковой аритмии – она с большой вероятностью заканчивается летальным исходом.
При нарушении ритма сердечных сокращений возможна клиническая смерть и остановка сердца. Кардиогенный шок представляет собой последнюю степень недостаточности левого желудочка, что также может привести к летальному исходу.
Проблемы с функционированием желудочно-кишечного тракта выражаются в проявлении желудочного кровотечения и желудочно-кишечного пареза.
Диагностика
Диагностика осложняется отсутствием стандартных болезненных ощущений в грудной области, поэтому при малейшем подозрении на появление инфаркта в атипичном виде нужно немедленно обратиться в медицинское учреждение и перечислить все симптомы.
В первую очередь проводится ЭКГ. Исследование показывает изменение сердечной активности и подтвердит наличие некроза. При аритмической форме проведение обследования осложняется тем, что приступ скрывает признаки инфаркта миокарда. Пациента нужно привести в состояние покоя, после чего повторить проведение ЭКГ.
Для исключения других заболеваний следует осуществить дополнительную проверку с помощью таких видов обследования:
- УЗИ (ультразвуковое исследование);
- КТ (компьютерная томография);
- ЭЭГ (электроэнцефалография).
УЗИ следует сделать для того, чтобы оценить общее состояние сердца, определить, работают ли клапаны, и проверить, с какой скоростью циркулирует кровь. Компьютерная томография позволяет локализовать место нарушения, определить величину участка и глубину поражения тканей. Проведение ЭЭГ поможет определить и расшифровать скорость и ритм мозговых колебаний для исключения опухоли или травмы.
Также для уточнения диагноза лечащий врач назначает стандартные виды анализов:
 общий анализ крови и мочи, позволяющий оценить состояние организма в целом;
общий анализ крови и мочи, позволяющий оценить состояние организма в целом;- рентген грудной клетки, дающий возможность увидеть место омертвения;
- исследование ферментов крови для подтверждения наличия или отсутствия патологии;
- биохимический анализ крови, позволяющий выявить факторы риска (в каких органах, помимо сердца, присутствует нарушение в функционировании).
Вышеперечисленные манипуляции нужно проводить крайне быстро, для того чтобы после постановки диагноза немедленно приступить к лечению.
Лечебные мероприятия
Для того чтобы обеспечить надлежащий контроль состояния здоровья пациента и составить верный прогноз развития, лечение необходимо проводить в амбулаторных условиях. Назначаемая терапия состоит в соблюдении предписаний врача и употреблении лекарственных препаратов. В некоторых ситуациях необходимым становится проведение хирургического вмешательства.
Медикаментозное лечение проводится с помощью таких групп препаратов:
 анальгетики (Морфин гидрохлорид, Промедол, Фентанил, Реланиум);
анальгетики (Морфин гидрохлорид, Промедол, Фентанил, Реланиум);- седативные средства для устранения стрессовых состояний (Глицин, Элениум, Седуксен);
- бета-блокаторы, расширяющие сосуды (Атенолол, Анаприлин, Бисопролол);
- антагонисты кальция, изменяющие ритм и частоту сердечных сокращений (Алтиазем, Изоптин, Кардил);
- ингибиторы АПФ, ослабляющие нагрузку на миокард (Неотон, Токоферол, Зофеноприл);
- средства для разжижения крови (Гепарин, Аспекард, Варфарин).
Немаловажным моментом при лечении инфаркта атипичной формы является употребление витаминов и правильное питание. В рационе должны отсутствовать соль и животные жиры, от курения нужно отказаться. Нельзя применять народные методы лечения без согласования с врачом.
Хирургическое вмешательство проводится в случаях, если заболевание было обнаружено на позднем этапе, у человека не был обнаружен тромб или состояние не улучшилось после медикаментозного лечения.
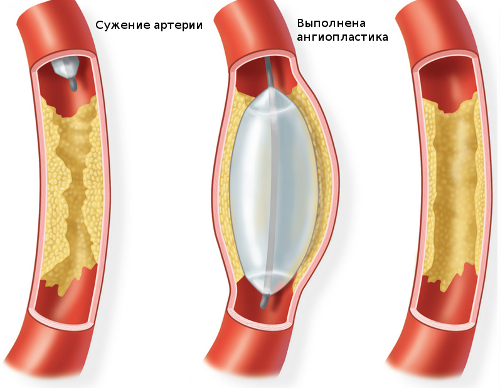
- коронарная ангиопластика (в сосуд вводится специальное приспособление, поддерживающее его нормально состояние);
- аортокоронарное шунтирование (из вены делают обходной путь, и кровообращение восстанавливается).
Проведение хирургических операций характеризуется необходимостью дальнейшего наблюдения в амбулаторных условиях. Некоторые пациенты погибают в течение года по причине появления осложнений. Этого можно избежать при постоянном врачебном контроле процесса выздоровления.
Инфаркт, проходящий в нетипичной форме, намного опаснее типичного течения болезни. Его трудно диагностировать, и по этой причине при появлении симптомов следует немедленно обратиться к врачу.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология