Сердце здорового человека совершает от 60 до 90 сокращений в течение одной минуты. При показаниях ЧСС ниже этого диапазона диагностируют брадикардию.
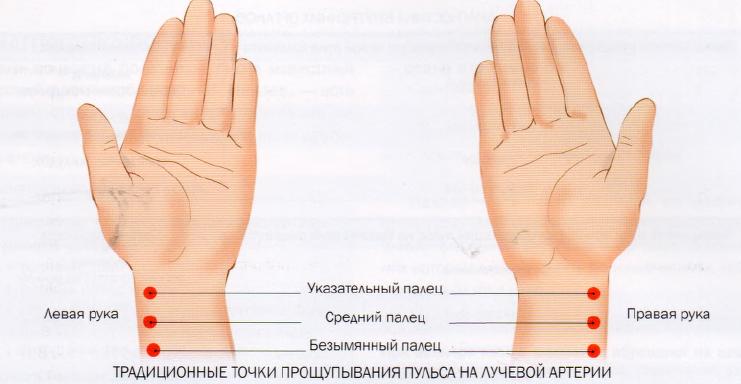
Наиболее простой и доступный способ оценить работу сердца — измерить пульс в том месте, где легко прощупывается артерия. Ее пульсацию нетрудно обнаружить на запястье и на шее. Если частота ударов в минуту менее 50, то стоит пройти более детальное обследование у врача, ведь дальнейшее понижение пульса может привести к следующим осложнениям:
- дискомфорт, негативно влияющий на продуктивность жизнедеятельности;
- образование патологических изменений в ЦНС;
- прекращение работы сердца;
- гипоксия сердечных тканей;
- остановка дыхания;
- инфаркт миокарда.
Особое внимание стоит уделить своевременной диагностике низкого пульса у детей, которые не могут дать точную характеристику своего самочувствия. При беспричинных капризах, низкой активности и трудностях с обучением стоит регулярно измерять ребенку ЧСС. Детская брадикардия диагностируется при показателях, представленных в таблице.
| Возраст | Уд./мин. |
|---|---|
| до 6 мес. | >100 |
| 6 мес.-6 лет | >70 |
| 6-16 лет | >60 |
Брадикардия в детстве способствует:
- повышению риска возникновения патологий ССС;
- возникновению ряда заболеваний, связанных с нарушением мозговой деятельности;
- ухудшению самочувствия, отставанию в росте и развитии.
Необходимо получить консультацию врача, если физические нагрузки не повышают частоту пульса.
Содержание
Виды нарушения
Низкий пульс не всегда доставляет человеку дискомфорт. Принято различать физиологическую и патологическую брадикардии. С целью уточнения диагноза может быть использована атропиновая проба.
Брадикардию допустимо считать нормой для спортсменов и ваготоников. В первом случае низкий пульс связан с регулярными физическими нагрузками, во втором — с преобладанием парасимпатической нервной системы. Также стоит учитывать время суток при измерении пульса, так как ночью сердечная деятельность немного снижается.
Причины
В зависимости от причины, вызвавшей нарушение ЧСС, выделяют следующие формы патологической брадикардии:
- синусовая;
- нейрогенная;
- ишемическая;
- медикаментозная;
- экстракардиальная (вагусная);
- возникшая из-за гиперкалиемии.
Снижение ЧСС на фоне гиперкалиемии появляется из-за излишка в организме калия, приводящего к снижению тонуса мышц и замедлению работы сердца вплоть до его остановки. В этом случае низкий пульс — это симптоматическое проявление основного заболевания.
Синусовая брадикардия возникает вследствие нарушения работы синоатриального узла (водителя ритма), при котором замедляется генерация электроимпульса. Это приводит к снижению скорости кровообращения и является причиной гипоксии миокарда и головного мозга.
Редкий пульс при нормальном давлении могут вызывать различные патологии и состояния:
 гипотермия;
гипотермия;- соматические болезни;
- дисфункция надпочечников;
- заболевание печени или почек;
- конституционно-семейные особенности;
- наличие сердечно-сосудистых патологий;
- гипотиреоз, вызванный нарушениями работы щитовидной железы.
К синусовой брадикардии также относят и вертикальную, особенность которой заключается в том, что ЧСС снижается, когда человек садится или встает, то есть принимает вертикальное положение.
При дисфункции щитовидной железы возможно появление экстракардиальной брадикардии. На активность водителя ритма может оказывать влияние вагусный (парасимпатический) нерв. Это может наблюдаться при расстройствах НС и патологиях ЖКТ.
Спровоцировать экстракардиальную брадикардию может даже привычка сильно затягивать узел галстука или тереть глаза. Это связано с тем, что эти действия активируют парасимпатические нервы путем сдавливания каротидного синуса или глазных яблок.
Нейрогенная брадикардия может развиваться на фоне следующих патологий:
- повышенное внутричерепное давление, вызванное травмой или опухолью;
- хронические неврозы, невралгии, стресс;
- колики (печень, почки, кишечник);
- заболевания ЖКТ (язва, грыжа);
- переохлаждение, острая боль;
- воспаление внутреннего уха;
- вагоинсулярный криз;
- остеохондроз.
У пожилых людей брадикардия наблюдается при ишемическом поражении миокарда. В редких случаях подобная патология может диагностироваться в более раннем возрасте.
Нарушения инструкций по применению медикаментов, замедляющих работу сердца, способствует появлению медикаментозной брадикардии. Последствием передозировки при неправильном лечении может стать асистолия.
Основными медикаментами, вызывающими брадикардию, являются:
- препараты, в состав которых входит калий;
- психотропные препараты;
- лекарства против изжоги;
- комплексы витаминов;
- сердечные гликозиды;
- миорелаксанты;
- антибиотики.
Выделяют также довольно редкий вид брадикардии — идиопатический. Для возникновения подобного нарушения ритма нет никаких явных причин.
Симптоматика
Заподозрить развитие брадикардии можно уже тогда, когда человеку трудно справляться с обычной для него прежде деятельностью, а физические упражнения становятся непосильными для выполнения.
На предварительном осмотре отмечается:
- нарушение концентрации внимания;
- слабость, апатия, вялость;
- бледность кожи;
- слабый пульс;
- одышка.
Эта симптоматика вызвана гипоксией, развивающейся вследствие слабого кровообращения. При внезапном обострении состояния (приступе) следует немедленно вызвать врача. Если пониженный пульс сменяется тахикардией, то есть ускоренной ЧСС, то можно предположить ишемическую патологию миокарда. В ряде случаев возможно бессимптомное протекание брадикардии.
В том случае, когда брадикардия вызвана гиперкалиемией, помимо основных симптомов можно отметить следующие признаки:
- мышечные параличи;
- боли в конечностях;
- атония кишечника;
- тошнота и рвота;
- слабость мышц.
Диагностика
На первом осмотре врач фиксирует пониженную ЧСС и опрашивает пациента на предмет употребляемых медикаментов. Также он проводит аускультативное прослушивание, позволяющее определить наличие шумов и оценить звучание тонов. Если нет противопоказаний, может быть назначена атропиновая проба.
Для определения общей клинической картины и уточнения диагноза, помимо общих анализов, проводится ряд лабораторных исследований, выявляющих гиперкалиемию и оценивающих функционирование почек. На основании полученной информации врач может предположить наличие брадикардии.
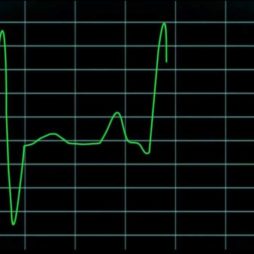
Подтвердить этот диагноз поможет электрокардиография (ЭКГ), показав следующее:
- увеличенный желудочковый комплекс;
- удлиненный интервал PR;
- заостренный зубец T;
- снижение ЧСС.
Для установления точной причины брадикардического синдрома на фоне нормального АД применимы и другие методы:
- В случае не ярко выраженной клинической картины необходимо проведение холтеровского мониторинга, в ходе которого проводится анализ полученных в течение двух дней результатов ЭКГ.
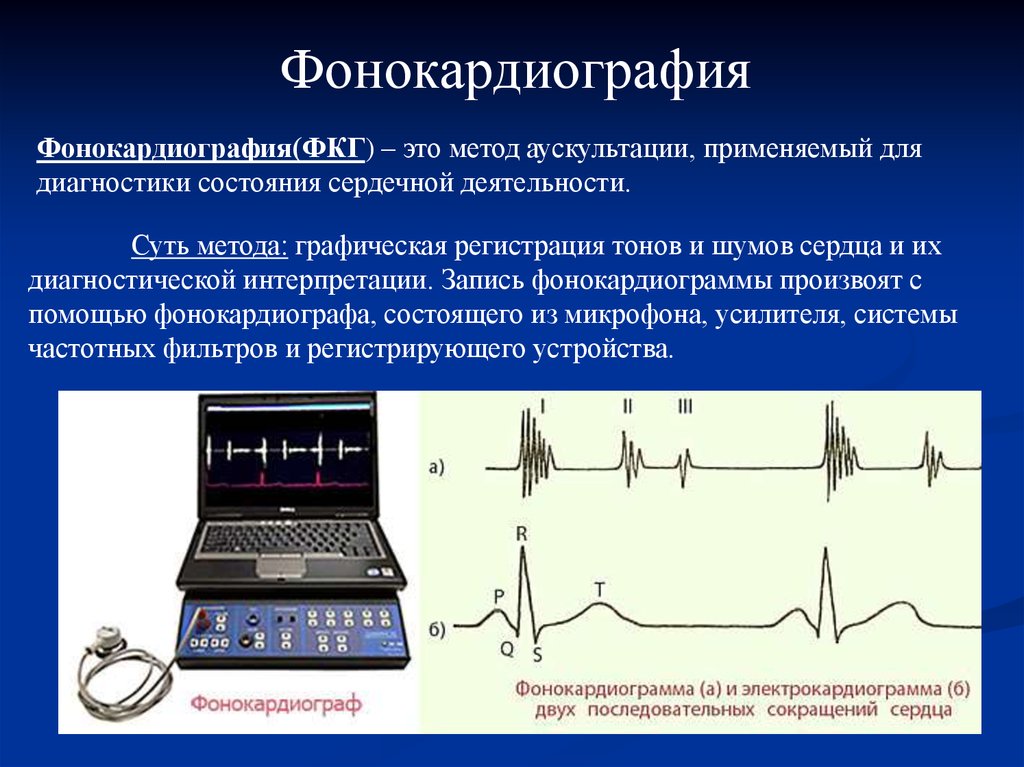 Также в диагностике брадикардии используется метод фонокардиографии (ФКГ). Он позволяет графически зарегистрировать звуковые колебания, сопровождающие сердечные сокращения.
Также в диагностике брадикардии используется метод фонокардиографии (ФКГ). Он позволяет графически зарегистрировать звуковые колебания, сопровождающие сердечные сокращения.- Широко используется в современной медицине эхокардиография (УЗИ). В ее основе лежит анализ отраженных ультразвуковых сигналов. Этот метод позволяет исключить кардиальную патологию.
- В некоторых случаях назначается рентгенография грудного отдела.
Лечение
Тактика лечения брадикардии выбирается в зависимости от степени выраженности ее симптоматики. Основным направлением становится определение и устранение основного заболевания, провоцирующего снижение ЧСС.
При незначительном снижении пульса поможет крепкий чай (кофе), физическая разминка и горячая ванна. Если показания ЧСС снизились до 50 уд./мин., следует вызвать врача и следовать его рекомендациям. Крайне выраженную брадикардию нужно лечить в стационарных условиях, ведь при ЧСС менее 40 уд./мин. возможна потеря сознания и остановка сердца. Больному может потребоваться реанимационная помощь.
Самостоятельная помощь
Приступ может быть внезапным и требовать безотлагательной помощи. В таком случае нужно точно знать, что делать, потому что замешательство и потеря времени могут спровоцировать необратимые процессы в организме больного:
- Если человек упал, его нужно перевернуть на спину и немного приподнять его ноги (подложить подушку, валик).
- Незамедлительно вызвать бригаду скорой медицинской помощи.
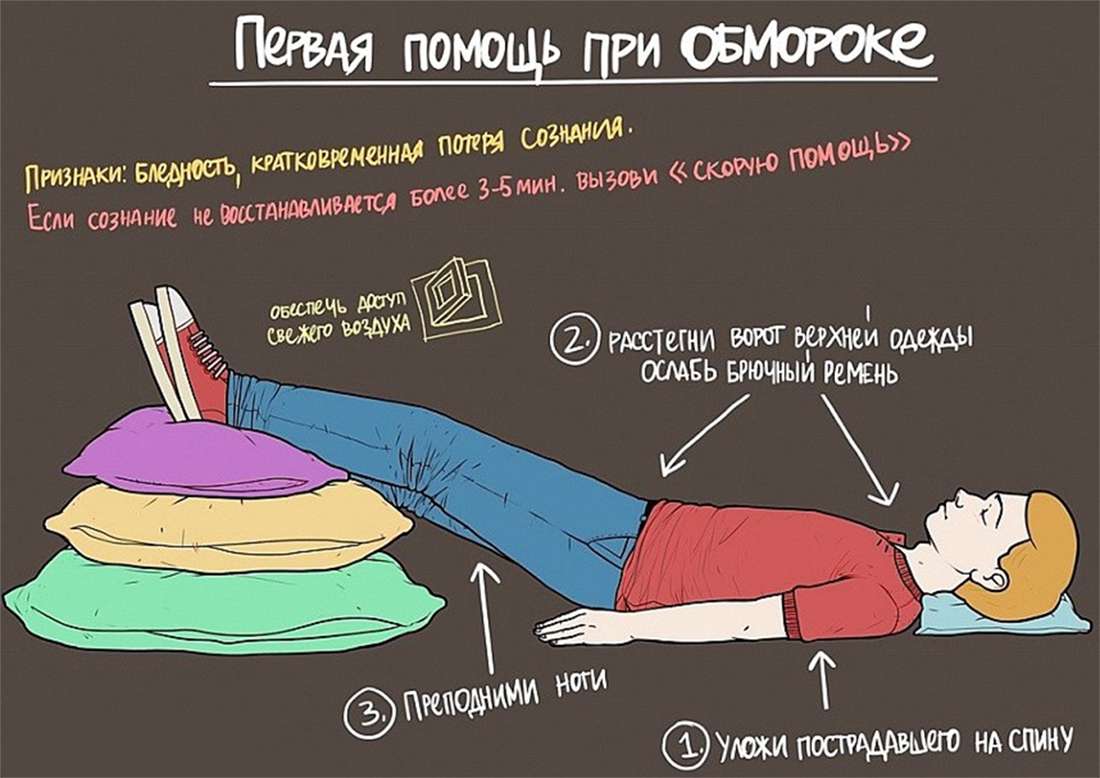 Ослабить сдавливающие элементы на одежде.
Ослабить сдавливающие элементы на одежде.- Потерявшего сознание человека нужно пытаться привести в чувство легкими пощечинами. Желательно сбрызнуть ему лицо водой.
- Вывести пострадавшего из глубокого обморока может помочь нашатырь. Его пары нужно давать вдыхать в течение нескольких секунд. Для удобства и безопасности этого метода желательно использовать смоченную нашатырем вату.
- Если привести человека в чувство не удается, то стоит позаботиться о том, чтобы он не замерз до приезда бригады скорой помощи. При необходимости стоит обложить его грелками и укрыть одеялом.
- Измеряйте показания пульса у пострадавшего и записывайте их. Эти данные нужно передать врачу скорой помощи.
Медикаментозная терапия
При незначительных нарушениях ритма медикаментозная коррекция синусовой брадикардии не проводится. Показаниями к назначению препаратов служат:
- обмороки;
- выраженная слабость;
- показания ЧСС ниже 40 уд./мин.
Назначаются следующие медикаменты:
 Алупент (таблетки, капельное введение в растворе натрия хлорида).
Алупент (таблетки, капельное введение в растворе натрия хлорида).- Атропин (внутривенные инъекции, период введения 3 часа).
- Изадрин (капельное введение в растворе глюкозы).
- Изопротеренол (внутривенные инъекции).
Возможны ограничения к применению Атропина и Изадрина. Это может быть перенесенная ранее операция по пересадке сердца или риск развития парадоксального блока атриовентрикулярного узла, непереносимость этих препаратов. В таких случаях врач назначает Эфедрин.
При лечении брадикардии, вызванной гиперкалиемией, определяют и ликвидируют причину основного заболевания.
Оперативное вмешательство
Когда медикаментозное лечение не улучшает состояние больного, возможно проведение имплантации электрокардиостимулятора (ЭКС). Это простая операция, не требующая общего наркоза. ЭКС имплантируют в подкожную клетчатку и подключают к предварительно проведенным через вену в сердце электродам. Электростимуляторы изготавливают из титана, так что риск отторжения прибора организмом невысок.
Средства народной медицины
Улучшить самочувствие при низком пульсе помогают препараты на растительной основе. Принимать их можно по согласованию с врачом. Например, для уменьшения симптоматики брадикардии и поднятия общего тонуса организма применяют экстракты женьшеня и элеутерококка. Также способствует выздоровлению введение в основной рацион таких продуктов питания:
- рыбий жир;
- пчелиная пыльца;
- маточное молочко;
- морские водоросли;
- льняное и оливковое масла.
Хорошо зарекомендовали себя рецепты, в состав которых входят:
- сосновые побеги;
- плоды шиповника;
- черная редька с медом;
- смесь лимона с чесноком.
Самостоятельно можно приготовить такие средства:
 Измельченные ядра грецкого ореха (полкилограмма), сахар (стакан) и кунжутное масло (стакан) смешать в однородную массу. Пять порезанных средних лимонов залить литром кипятка. Этот лимонный настой добавить в приготовленную смесь. Способ применения: по одной столовой ложке не менее трех раз в течение дня. Продолжать прием не менее двух месяцев.
Измельченные ядра грецкого ореха (полкилограмма), сахар (стакан) и кунжутное масло (стакан) смешать в однородную массу. Пять порезанных средних лимонов залить литром кипятка. Этот лимонный настой добавить в приготовленную смесь. Способ применения: по одной столовой ложке не менее трех раз в течение дня. Продолжать прием не менее двух месяцев.-
Прокипятить на медленном огне пол-литра красного сладкого вина (десять минут). Всыпать в него измельченные семена укропа (50 грамм) и продолжать кипячение еще десять минут. Дать настояться до полного остывания. Разлить без процеживания в стеклянные емкости.
Способ применения: по одной столовой ложке трижды в день перед едой. Курс приема составляет две недели. Перерыв между курсами — не менее десяти дней. Смесь хранить в холодильнике. Перед употреблением нужно нагреть ее до комнатной температуры.
Прогноз
При своевременной коррекции нарушения в большинстве случаев возможно полное выздоровление. Более неблагоприятный прогноз при ишемической брадикардии с проявлениями синдрома Морганьи-Адамса-Стокса, который выражается в потере сознания, головокружении и ишемической патологии миокарда. В таком случае может быть необходима имплантация электрокардиостимулятора, что приведет к пожизненной инвалидности пациента.
Профилактические мероприятия, направленные на поддержание хорошей физической формы, правильное питание и отсутствие вредных привычек, помогут укрепить сердечно-сосудистую систему, противостоять стрессу и предотвратить рецидивы брадикардии.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология