На сегодняшний день патологии сердца являются достаточно распространенными. Это негативно отражается на состоянии здоровья человека. Когда сердечная болезнь возникает на фоне поражения легких и их сосудов, принято говорить о легочном сердце.
Что это за аномалия, какие ее причины, развитие и симптоматика? Как классифицируют, а также как лечат отклонение в зависимости от результатов диагностики? В данной статье мы попытаемся в этом разобраться.
Содержание
Специфика аномалии
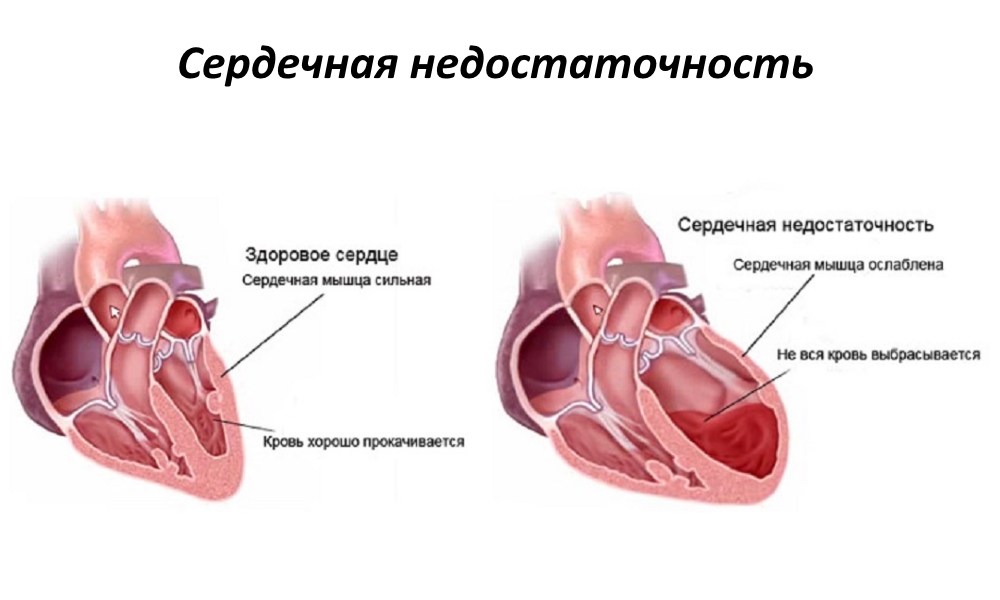
Легочное сердце не является самостоятельной болезнью. Это симптомокомплекс, который возникает вследствие легочной тромбоэмболии, болезней сердечно-сосудистой системы или органов дыхания. Для него характерно:
- значительное увеличение и расширение правого предсердия и желудочка;
- ухудшение снабжения сердца кровью из-за повышения давления в малом круге кровообращения.
Еще одна особенность патологии – она всегда связана с аномалиями органов дыхательной системы (легких, бронхов, легочных артерий). Также ее возникновение наблюдается на фоне деформирования грудной клетки, что отражается на легочной деятельности.
Патология бывает острой или хронической. Острое течение характеризуется развитием симптоматики за считанные часы. Хроническая форма начинается незаметно и развивается за несколько месяцев или лет. Такая аномалия значительно отягощает заболевания сердечно-сосудистой системы. При этом повышается риск смертельного исхода.
Почему и каким образом развивается?
Причины патологии бывают разными. В зависимости от того, какая группа заболеваний спровоцировала отклонение, выделяют такие формы отклонения:
-
Бронхолегочная. Она возникает вследствие первичного поражения органов дыхания. Это происходит из-за:
-
Торако-диафрагмальная. Эта форма возникает на фоне поражений диафрагмы, грудной клетки, что негативно отражается на функционировании легких. Такие аномалии провоцируют:
- кифосколиоз;
- воспаление позвоночных суставов;
- полиомиелит;
- миастения;
- ботулизм;
- парез и другие патологии диафрагмы;
- ожирение, что не позволяет глубоко дышать (пикквикский синдром). Также неудачная операция на грудной клетке (торакопластика) может спровоцировать проблемы с дыхательной функцией.
-
Васкулярная. Такая форма наблюдается при первичном поражении легочных сосудов. Ее провоцируют:
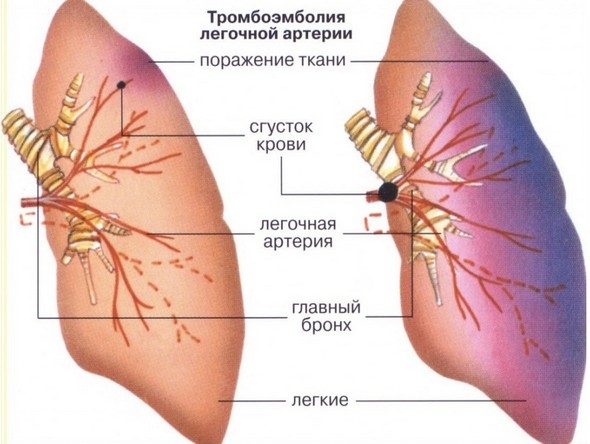
Самая распространенная причина аномалии — это тромбоэмболия. При этом происходит закупорка кровяным сгустком артерии, питающей легкие. Тромбоэмболия развивается при:
- гипертонии;
- аномалии сосудов малого круга кровообращения;
- нарушении свертываемости крови;
- ишемии и пороках сердца;
- воспалениях в венах;
- системном атеросклерозе и васкулите;
- длительном пребывании в неподвижном состоянии (например, вследствие травм, операций или пребывания в коме);
-
оперативных вмешательствах при удалении варикозно расширенных вен.
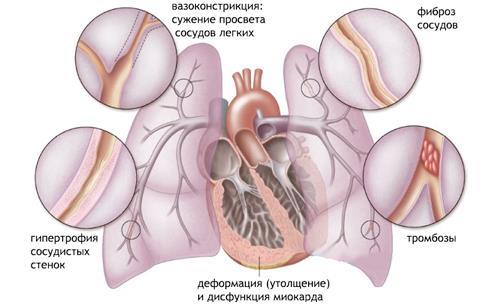
Развивается легочное сердце, как правило, из-за повышения кровяного давления в легких. При этом происходит сужение легочных сосудов, что провоцирует бронхоспазм. Наблюдается резкое уменьшение давления в большом круге кровообращения и как результат – ухудшение процессов газообмена и вентиляции легких.
Сердечные отделы перегружаются и постепенно увеличиваются за счет застоя в них крови. Сосуды начинают склерозироваться, в них появляются мелкие тромбы. Это приводит к дистрофии мышц сердца и некротическим процессам. В тяжелых случаях кровь начинает давить на окружающие ткани и сосуды, которые пропускают жидкость в альвеолы, что провоцирует отек легкого.
Классификация отклонения
Классификация отклонения связана со скоростью возникновения клинических признаков. При этом выделяют такие виды течения:
- хроническое;
- подострое;
- острое.
Острая форма патологии возникает на фоне тяжелых поражений дыхательных органов. Она развивается очень стремительно. Первые признаки наблюдаются уже через несколько минут или часов после поражения легких (например, тяжелого приступа бронхиальной астмы). Такая форма протекает достаточно тяжело, поскольку самочувствие пациента постоянно ухудшается.
Подострое течение — это переходная фаза, когда симптоматика острой формы затихает. Подострая форма часто переходит в хроническую, которая развивается на протяжении многих месяцев и даже лет. Она имеет такие стадии:
 Доклиническая. Не имеет специфической симптоматики. Только при исследовании обнаруживается легочная гипертензия и ухудшение работы правого желудочка.
Доклиническая. Не имеет специфической симптоматики. Только при исследовании обнаруживается легочная гипертензия и ухудшение работы правого желудочка.- Компенсированная. Эта стадия имеет обратимый характер, поскольку еще не наблюдается недостаточность кровообращения. При этом правые структуры сердца увеличиваются, и развивается стабильное повышение давления в легких.
- Декомпенсированная. На этой стадии развиваются признаки сердечно-легочной недостаточности. Является необратимой.
Кроме описанных форм, по интенсивности развития клиники различают виды в зависимости от этиологии. Это – бронхолегочная, торако-диафрагмальная и васкулярная. Их мы подробно рассмотрели в предыдущем разделе.
Симптоматика
Проявления патологии во многом зависят от стадии ее развития и этиологической формы. Так для острой фазы характерно:
- появление острых болей в области сердца;
 одышка, проблемы с дыханием;
одышка, проблемы с дыханием;- посинение кожи, особенно на лице;
- увеличение вен на шее;
- увеличение печени, ее болезненность;
- отекание рук и ног;
- тахикардия;
- снижение кровяного давления до критических показателей (коллапс);
- состояние возбуждения (вследствие кислородного голодания).
При тромбоэмболии легочной артерии также возникает отек легких и выраженные нарушения работы сердечно-сосудистой системы. При этом пациент может пребывать в шоковом состоянии. Если ему вовремя не оказать помощь, то развивается некроз (инфаркт) легких, который часто приводит к смертельному исходу. Как распознать эту аномалию? Легочный инфаркт имеет специфические симптомы:
- ощущение боли во время вдыхания;
- цианоз (посинение) кожных покровов;
- сухой кашель, иногда с кровохарканьем;
- высокая температура тела (ее не удается сбить антибиотиками);
- слабое дыхание.
Симптоматические проявления хронической формы легочного сердца зависят от стадии течения нарушения. Для компенсированной – характерно преобладание признаков той патологии, которая спровоцировала аномалию. Симптомы увеличения правого желудочка (боли в сердце, синюшность кожи, высокое артериальное давление) развиваются значительно позже.
При декомпенсированной стадии развивается сердечно-легочная недостаточность. При этом наблюдается:
- одышка, которая усиливается при физических упражнениях, в горизонтальном положении;
 постоянные боли в груди;
постоянные боли в груди;- учащение биения сердца;
- цианоз;
- нарастающее увеличение печени;
- проблемы с выработкой мочи;
- отечность, которая не поддается лечению.
Также для этой стадии характерно присоединение нарушений деятельности центральной нервной системы. Это проявляется головными болями, обмороками, состоянием сонливости, апатии, потерей работоспособности.
Диагностические манипуляции
При появлении неприятных симптомов следует обратиться за консультацией к врачу-кардиологу или пульмонологу. В первую очередь проводится осмотр и опрос пациента, а также сбор анамнеза. Для постановления диагноза и выявления причины патологии могут назначать дополнительные методы исследования:
 Рентгенограмма органов грудины. Такая процедура помогает определить увеличение правых отделов сердца, набухание артерии. Этот метод эффективен только на поздних стадиях.
Рентгенограмма органов грудины. Такая процедура помогает определить увеличение правых отделов сердца, набухание артерии. Этот метод эффективен только на поздних стадиях.- Ультразвуковое исследование сердца и легких.
- Электрокардиограмма. Она помогает определить нарушения ритма сердца и увеличение частоты его сокращений.
- Ангиография. При этом исследуют легочную артерию, чтобы выявить тромбоэмболию.
- Спирометрия. Это метод, определяющий дыхательную недостаточность.
- Радиоизотопное исследование системы кровообращения.
После постановления диагноза и определения степени тяжести патологии назначается соответствующее лечение. Как правило, оно проводиться в условиях стационара.
Терапевтические манипуляции и прогноз
В первую очередь, терапия патологии должна устранить основную болезнь. С этой целью могут назначаться такие медикаменты:
 антибиотики (например, при пневмонии): Цефтриаксон, Амоксициллин;
антибиотики (например, при пневмонии): Цефтриаксон, Амоксициллин;- гипотензивные средства: Нифедипин, Раунатин, Физиотенз, Каптоприл и др.;
- сердечные гликозиды (применяют при сердечных патологиях): Дигоксин, Строфантин;
- нестероидные противовоспалительные препараты (Кетонал, Найз).
Также лечение включает избавление пациента от неприятных симптомов — кашля, высокой температуры, тромбообразования, болевых ощущений. При этом принимают следующие лекарства:
- антикоагулянты (Клопидогрел, Плавикс);
- муколитики (для разжижения мокроты при кашле): Мукалтин, Бромгексин;
- жаропонижающие (Парацетамол, Нимид);
- диуретики (для снятия отеков): Спиронолактон, Фуросемид;
- инотропы (для улучшения сократительной активности сердечной мышцы): Адреналин, Дофамин;
- обезболивающие и другие средства (Анальгин, Солпадеин).
Поэтому при явных признаках ухудшения состояния следует вызвать скорую помощь. До ее приезда больному проводят реанимационные действия – непрямой массаж сердца и искусственное дыхание.
Прогноз зависит от тяжести основного заболевания, а также от течения патологии. Как правило, полного выздоровления не происходит, даже если лечение начато своевременно. Но при правильном образе жизни и постоянном наблюдении с этой аномалией живут 5 лет, а иногда и больше.
Профилактика
Профилактика заключается в лечении того заболевания, которое может спровоцировать развитие аномалии. Также важно вести здоровый образ жизни:
 правильно питаться;
правильно питаться;- отказаться от напитков, которые стимулируют сердечную активность (кофе, энергетики, алкоголь);
- избавиться от никотиновой зависимости;
- заниматься посильными видами спорта (бегом, плаванием);
- больше отдыхать, высыпаться, гулять на свежем воздухе;
- избегать физических и эмоциональных перегрузок.
Такие полезные действия способствуют общему укреплению организма. При этом улучшается дыхательная и сердечная функциональность.
Синдром легочного сердца — это симптомокомплекс, для которого характерно наличие сердечных проблем на фоне поражения органов дыхания. Он может протекать в острой, подострой и хронической формах. Терапия направлена на устранение основного заболевания и уменьшение симптоматических проявлений и позволяет полностью справиться с патологией.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология