Гепатит представляет собой серьезное заболевание, поражающее ткани печени. Течение этого недуга может быть острым или хроническим, а причин его возникновения масса. Обычно провоцирующими факторами являются вирусы, болезни аутоиммунного характера, злоупотребление спиртными напитками и лекарствами.
Для беременной женщины основную опасность представляют именно вирусы гепатита, вызывающие воспалительный процесс в печени, поскольку такие поражения могут представлять серьезную угрозу для малыша и будущей матери. Целью статьи является предоставление полной информации о формах гепатита, возникающего у беременной женщины, их опасности и методах терапии.
Содержание
Насколько опасна патология?
Существуют определенные формы этого заболевания, способные привести к летальному исходу беременной женщины и новорожденного, а также спровоцировать серьезные отставания в развитии ребенка. Однако не все типы болезни так опасны, есть такие, которые не представляют угрозы, особенно если они находятся в неактивном состоянии.
Проникновение вирусных агентов в организм человека может произойти разными путями. Сегодня распространение гепатита наблюдается повсеместно, что во многом зависит от того образа жизни, который ведут современные люди, а также от особенностей самих агентов вируса. Гепатиты вирусного типа очень опасны для беременных женщин, поскольку угрожают жизни будущей роженицы и ребенка. Вероятность развития тяжелых последствий в этом случае зависит от ряда факторов:
- срок вынашивания, в котором произошло заражение;
- разновидность недуга;
- возможность посещать своевременное медицинское учреждение и проходить обследование и терапию;
- социально-бытовые условия будущей матери.
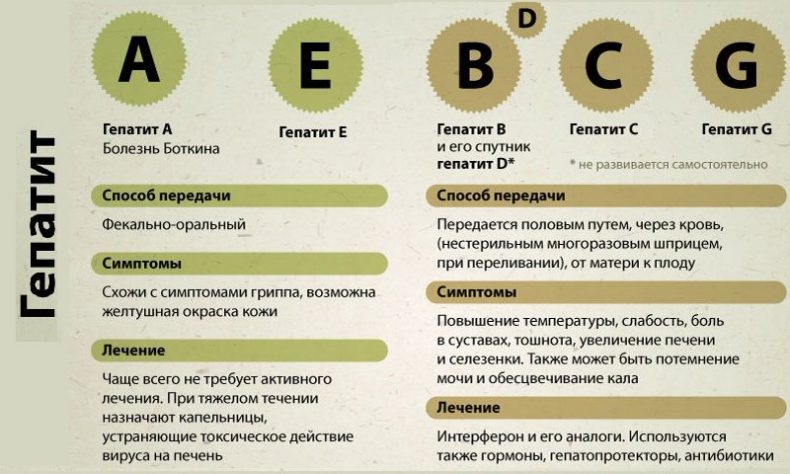
Однако самым важным является именно тип гепатита и срок беременности. Так, при беременности могут развиваться вирусные гепатиты А, или болезнь Боткина, В, С, D, Е, аутоиммунные и токсические формы. Любой вид этой патологии приводит к воспалению печени, которое может сопровождаться различными симптомами, болью в органе, изменением оттенка кожи на желтый и другими.
В особо тяжелых случаях заболевание грозит полным разрушением тканей печени, циррозом, что зачастую становится причиной смерти больной. Недуг опасен тем, что его сложно диагностировать на раннем этапе развития, так как признаки имеют сходство с гриппом или отсутствуют вовсе. Вирусные агенты могут оставаться незамеченными недели, месяцы и даже годы, разрушая в это время орган. Самыми распространенными типами гепатита считаются А, В и С.
Нередко беременность становится толчком к появлению активности вируса. Некоторые женщины и не подозревают, что их организм поражен гепатитом, пока не начинают вынашивать ребенка. Плацента будущей матери надежно защищает малыша в утробе, но не всегда. Определенные виды заболевания способны преодолеть такой барьер и навредить плоду.
Риски при гепатите А
Болезнь Боткина – самая неопасная из всех типов гепатита. Причиной возникновения подобного недуга является заражение человека через грязные продукты питания, морепродукты. Нечастое мытье рук тоже чревато таким заболеванием. Данная болезнь не считается угрожающей ребенку в утробе, даже если будущая мать заразилась уже в период беременности.
Признаки патологии:
- несильное повышение температуры тела;
- боль в голове;
- слабость общего характера;
- тошнота;
- отсутствие аппетита.
 Такие симптомы легко спутать с гриппом или другой простудной инфекцией. Течение формы А острое. В летний, а также осенний периоды случаи заболеваемости гепатитом А учащаются. Более подвержены этому недугу дети возрастом от 3 до 12 лет, а также подростки и молодые люди, поэтому при контакте с ними будущая мать должна быть особенно осторожна.
Такие симптомы легко спутать с гриппом или другой простудной инфекцией. Течение формы А острое. В летний, а также осенний периоды случаи заболеваемости гепатитом А учащаются. Более подвержены этому недугу дети возрастом от 3 до 12 лет, а также подростки и молодые люди, поэтому при контакте с ними будущая мать должна быть особенно осторожна.
После попадания вирусных частиц в кишечник человека начинается размножение этих микроорганизмов. Далее вирус попадает в кровоток и разносится по организму, концентрируясь в печени. В этом органе наблюдается его активное действие, направленное на разрушение гепатоцитов.
Организм человека сразу реагирует на болезнь, начинается интенсивная выработка иммунитета к недугу, вирус погибает и больные выздоравливают.
Этот тип гепатита считается благоприятным, поскольку он не переходит в хроническую форму, но если присоединились другие разновидности этого заболевания, то течение гепатита А существенно ухудшается.
Заражение беременных не всегда становится сразу заметным, из симптомов на первом этапе инфицирования можно выделить тошноту по утрам, которая исчезает после рвоты, снижение массы тела, слабость. Такие проявления нередко путают с токсикозом и не обращают на них особого внимания. Гепатит А не грозит малышу в утробе негативными последствиями, и процесс родов тоже неопасен. Только в единичных случаях происходит инфицирование ребенка.
В случае заражения плода можно ожидать:
- Рождение ребенка с проявлением желтухи, но вполне способным выжить, а при правильных действиях врачей быстро наступает полное выздоровление.
- В редких случаях малыш умирает практически сразу после рождения (через 2-6 дней) по причине разрушения печени.
- Плод погибает, находясь еще в утробе, из-за воздействия вируса гепатита А.
Уродства врожденного характера у малышей этот недуг вызывает крайне редко и только в случаях присоединения других форм заболевания, а также при осложненном течении самой патологии и неправильном лечении.
Особенности развития формы В
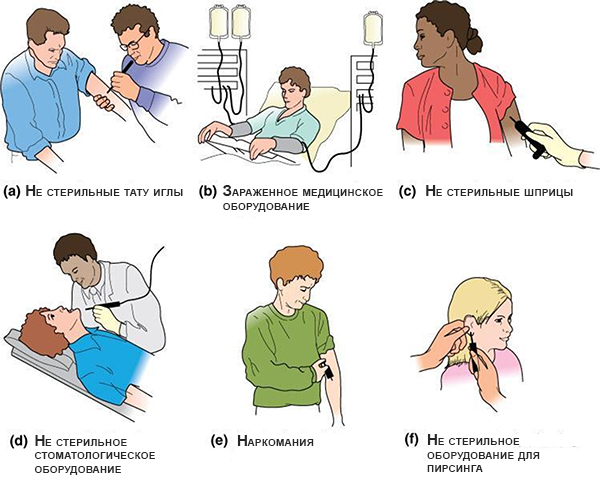
Эта форма патологии более тяжелая по сравнению с предыдущей, а пути ее передачи связаны с кровью. Обычно инфицирование происходит через зараженные шприцы при введении наркотиков, при медицинских манипуляциях, а также во время незащищенного полового акта. Переходить в хронический вид гепатит В может лишь в редких случаях, примерно в 10 %. А по статистике, 20 % хронической формы заканчивается полным разрушением печени или циррозом.
Симптоматика данной формы болезни схожа с проявлениями гепатита А или совсем отсутствует. Из осложнений медики выделяют вероятность цирроза органа или полной его дисфункции. Пути передачи гепатита В связаны с любой жидкостью организма, кровью, слюной и другими. Недуг способен передаваться ребенку от больной матери при контакте, поцелуе.
Возникновение этого заболевания в период беременности считается очень серьезной патологией. Если у будущей матери обнаружен вирус гепатита В, то риск передачи его малышу очень велик, около 75 %. У большего количества детей, зараженных инфицированной матерью, болезнь приобретает хроническую форму.
Все беременные сдают анализ на присутствие агентов гепатита типа В еще в первом триместре, а если он показывает положительный результат, то младенцам проводится терапия иммуноглобулином, что может не допустить передачу заболевания от матери ребенку.
Гепатит В является инфекционным недугом, он сложноорганизован и может воспроизводить частицы, подобные себе. Хронический вид и носительство одинаково опасны и способны протекать по-разному. Иногда симптоматика отсутствует или проявляется слабо.
Для беременных существует опасность ухудшения прогноза и клинической картины, вероятность перерастания болезни в тяжелую форму, угрожающую жизни и здоровью будущей матери и ребенка тоже велика. Смертельный исход у женщин, вынашивающих малыша, значительно выше, чем у обычных, в три раза.
Со стороны новорожденных нередко наблюдаются такие последствия:
- инфицированность;
- недоношенность;
- присутствие врожденных пороков развития (реже).
Из врожденных патологий могут встречаться отсутствие головного мозга вовсе или губ, а также серьезные недуги сердца. При заражении будущей матери во втором триместре вынашивания велик риск присутствия пороков спинного или головного мозга.
Другие вирусные типы
Опасны для женщины в положении и другие формы гепатита, но они диагностируются гораздо реже. Рассмотрим, чем они опасны для матери и ребенка.
Гепатит С
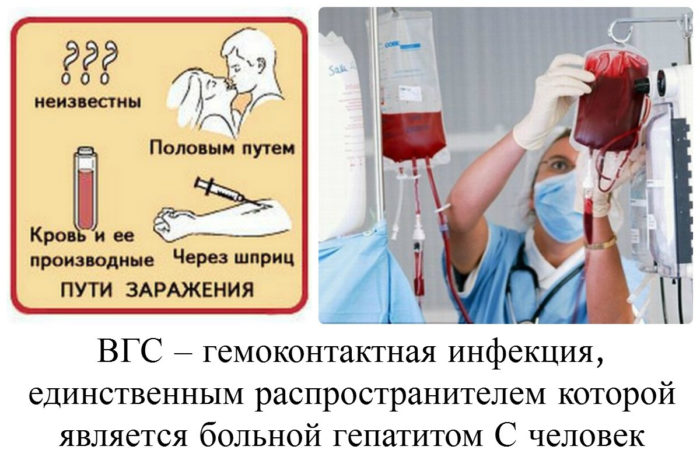
Данная разновидность гепатита опасна для любого человека, поскольку она переходит в хроническую в 50% всех случаев болезни. Сегодня медицина не имеет вакцины против этого недуга, профилактические мероприятия тоже еще не разработаны. Ребенок, находящийся в утробе зараженной матери не защищен. Инфицирование этим типом болезни происходит через кровь и половой акт. Считается самой опасной разновидностью гепатита.
Патология носит инфекционный характер, протекает без присутствия желтушности кожи и часто переходит в хроническую форму. Люди обычно заражаются через жидкости организма. Плацента тоже не может удержать вирус, что опасно для малыша в утробе. Недуг практически не проявляет себя на ранней стадии развития, люди могут ощутить лишь слабые недомогания, расстройство сна, тошноту, дискомфорт в подреберье справа, зуд кожи.
Обнаружить гепатит С гораздо сложнее, чем другие виды этого заболевания. Больной может не знать о болезни годами, заражая окружающих. Для беременных данный недуг представляет большую опасность, так как риск смертельно исхода для таких пациенток составляет 25 %. Возможность внезапного развития недостаточности печени считается одним из возможных осложнений, приводящих к летальному исходу. Если вопрос касается послеродового периода, то может появиться сильное кровотечение, в результате которого женщина умирает.
Серьезные формы гепатита плохо сказываются на самих детях в утробе, возможность мертворождения составляет 15-40%, а 10% всех рожденных малышей от инфицированной матери умирают на первом месяце жизни от разных патологий. Если ребенок выжил, то его здоровье будет слабым, а развитие психическое и физическое значительно отставать по сравнению со сверстниками.
Гепатит D
Данный тип гепатита встречается редко, медики его называют дельта-гепатитом. Эта разновидность болезни поражает только уже больных людей, у которых диагностирован гепатит В. Опасность заключается в большой вероятности серьезного повреждения печени, поэтому врачи характеризуют недуг как патологию крайне неблагоприятного течения. Заражение осуществляется теми же путями, что и при форме В гепатита.
Скрытый период недуга может проходить длительно, от 1,5-6 месяцев, фиксируются частые случаи смертельного исхода. Если болезнь поразила беременную женщину, то врачи будут настаивать на прерывании вынашивания. Такие меры необходимы, поскольку женщина не сможет выносить ребенка, произойдет выкидыш или малыш родится мертвым. Кроме того, присутствует риск возникновения печеночной недостаточности у матери, летальный исход для самой женщины.
Гепатит Е
Эта форма заболевания имеет еще одно название — эпидемическая. Инфицирование происходит через воду, загрязненную и непригодную к питью. Этот тип гепатита имеет сходство с гепатитом А, путь передачи – фекально-оральный. Скрытый этап патологии может длиться около месяца, а индивидуальной чертой является избирательное инфицирование беременных, находящихся на втором триместре вынашивания.
Внезапное ухудшение самочувствия больной фиксируется сразу после наступления выкидыша, который происходит самопроизвольно. Характерно быстрое развитие недостаточности печени, что нередко сопровождается сильной потерей крови и дисфункцией почек. Если заболевание выявлено у обычных людей, то прогноз практически всегда благоприятный. Гепатит Е же у беременной женщины плохо поддается терапии и часто становится препятствием для вынашивания ребенка.
Чем грозит женщине и ребенку:
- беременность прерывается в 75 % случаев;
- высокий риск преждевременных родов;
- большая вероятность сильных кровотечений, возникающих в процессе родов;
- появление болезней гнойно-воспалительного характера у матери в послеродовой период;
- высокий процент смерти среди новорожденных на первом месяце жизни;
- рождение малыша с различными патологиями врожденного характера.
Токсическое и аутоиммунное поражение печени
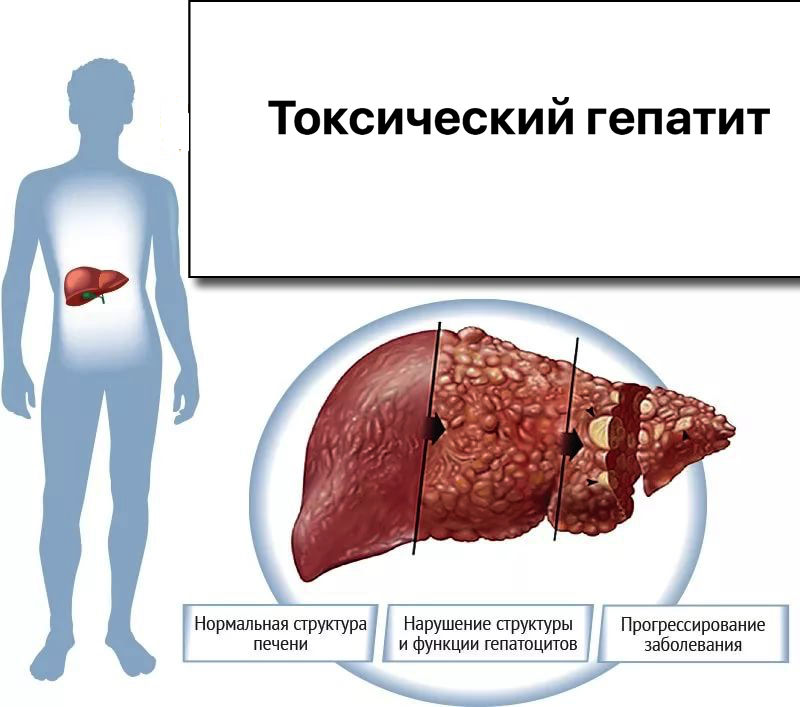
Существует еще несколько типов гепатита, токсический, аутоиммунный. Первая разновидность возникает по причине поражения организма ядовитыми веществами. Это могут быть лекарственные средства или химикаты на вредном производстве. Алкогольные напитки тоже входят в число провоцирующих факторов. Токсические элементы проникают в клетки печени, разрушая их.
Признаки токсического гепатита:
- Высокие показатели температуры тела, более 38 градусов.
- Появление сильной слабости и тошноты.
- Воспаление в ткани суставов.
- Кровоточивость области десен сильно увеличивается.
- Кровоизлияния на теле, возникающие самостоятельно, без травмы.
- Потемнение мочи.
- Осветление кала.
- Расстройство эмоционального фона (возбуждение или заторможенность).
- Печень увеличивается в размерах.
- Нарушение или полная потеря сознания.
Среди осложнений токсического гепатита, касающихся будущей матери, можно выделить:
- недостаточность печени;
- печеночную кому;
- нарушение работы центральной нервной системы;
- цирроз органа.
Такие последствия зачастую провоцируют смертельный исход. В некоторых случаях эту форму недуга удается вылечить, если поражение печени несильное. Негативное влияние на плод тоже наблюдается, это может быть прерывание беременности или роды раньше срока.
Аутоиммунная форма гепатита считается крайне тяжелой. Поражение печени происходит под влиянием собственного иммунитета человека. Причины развития такого типа заболевания у беременных неясны, врачи не могут объяснить, почему организм ведет себя таким образом. Предположительно, этот вид болезни возникает на фоне вирусной атаки организма будущей мамы корью, гепатитов С, В, А или вирусом Эпштейна-Барр. Еще одним фактором может быть длительный прием медикаментов на основе интерферона.
Под воздействием таких причин в организме женщины происходит сбой функционирования иммунитета, и свои печеночные клетки начинают восприниматься как чужеродные. На фоне подобных нарушений нередко появляются дополнительные недуги щитовидки, суставов и кишечника. Проявления патологии схожи по характеру с признаками гепатита А и токсической формы.
Для ребенка такие расстройства грозят смертью во время родов, аборт тоже вероятен. Что касается самой женщины, то для нее велик риск возникновения цирроза печени даже при интенсивной терапии, а также летальный исход.
Диагностирование заболевания
К сожалению, беременным женщинам не всегда возможно провести полное обследование на выявление гепатита. Признаки этого заболевания распознать трудно, так как они имеют сходство с токсикозом. Ставить диагноз самостоятельно, без тщательной диагностики не нужно, это может сильно напугать будущую мать и спровоцировать проблемы с вынашиванием. На приеме врач сразу проводит опрос пациентки, выясняя, какие у нее присутствуют симптомы, были ли накануне посещения стоматолога или инъекции.
Чтобы прояснить ситуацию, необходимо провести анализ крови, показывающий наличие или отсутствие НBs-Aq2 (HBs-антигена). Этот маркер помогает точно определить, поражен ли организм человека вирусом гепатита В, самой распространенной формой этого заболевания.
 Маркеры, определяющие гепатит:
Маркеры, определяющие гепатит:
- Анти-НВС IgM.
- Анти-HBS.
- Анти-HBC IgG.
- HBEAg.
- Анти-HBE.
- HBSAg.
- ДНК-НВУ.
За весь период вынашивания необходимо сдать 3 раза кровь на наличие HBs-Ag. Если такие анализы у будущей роженицы положительны или женщина их не сдавала за 3 месяца до родов, то она не может рожать в одном родовом блоке со здоровыми роженицами.
Дополнительно пациентки сдают кровь на изучение количества особенных ферментов (АСТ и АЛТ), которые показывают, насколько запущен патологический процесс. Такие обследования могут проводиться много раз. УЗИ брюшной полости тоже является информативным методом диагностики гепатита.
Самым точным способом выявления этого заболевания считается биопсия, но беременным она противопоказана. Анализ крови на уровень билирубина, общий клинический анализ и исследование мочи на предмет желчных пигментов тоже нередко назначаются таким больным.
Почему анализ может быть ложноположительным у беременных:
- Расстройство обменных процессов в организме.
- Изменение уровня гормонов.
- Проявления гриппа.
- Инфекции респираторного характера.
- Гестация.
Такие ошибки обычно являются результатом вступления в реакцию белковых соединений, схожих по строению и синтезируемых иммунитетом женщины в положении, если в ее организм попали чужеродные патогенные агенты.
Помимо прочего, кровяная плазма беременной считается сложной, поэтому результаты анализов часто бывают недостоверны. Если при исследовании крови будущей матери выявляется любая разновидность гепатита, то диагноз сразу не устанавливается, пациентке назначают еще ряд дополнительных диагностических мероприятий, которые подтвердят или опровергнут это заболевание. В случае подтверждения диагноза беременную помещают в условия стационара инфекционного отделения, а ее лечением занимается гепатолог или инфекционист.
Как лечить?
Для каждого типа гепатита необходимо определенное лечение, которое назначается индивидуально в каждом конкретном случае. Также, учитывая сложность и опасность лечения гепатитов при беременности, важно знать, как можно предупредить заболевание.
Терапевтические мероприятия
Методики терапии зависят от формы заболевания, острой или хронической, и симптоматики. Способы лечения:
 тип А. Обычно не требует применения особых медикаментов, даже для беременных. Больным важно учитывать лечебную диету, режим дня и постельный режим. Врач рекомендует пить много воды, около 2 литров за сутки, снизить физическую активность и соблюдать лечебный рацион длительно, до полугода. Из лекарств зачастую используются солевые растворы, Альбумин, а также декстраны. Гепатопротекторы и специальные витамины тоже включены в курс терапии;
тип А. Обычно не требует применения особых медикаментов, даже для беременных. Больным важно учитывать лечебную диету, режим дня и постельный режим. Врач рекомендует пить много воды, около 2 литров за сутки, снизить физическую активность и соблюдать лечебный рацион длительно, до полугода. Из лекарств зачастую используются солевые растворы, Альбумин, а также декстраны. Гепатопротекторы и специальные витамины тоже включены в курс терапии;- тип Е. Требует особого подхода в лечении, в котором не применяются противовирусные средства, а необходимы методы терапии патогенетического свойства. Действия врачей концентрируются на купирование симптомов интоксикации. Зачастую таким больным проводятся реанимационные мероприятия для предотвращения летального исхода от печеночной или почечной недостаточности острого течения, угрозы выкидыша или массивного кровотечения;
- тип D. Присутствуя в теле женщины, как самостоятельная патология, не требует лечения, так как опасности не представляет. Однако соединившись с гепатитом В, может нанести непоправимый вред как будущей матери, так и малышу. Лечение основано на методиках борьбы с болезнью типа В;
-
 тип В. Способы лечения такой формы заболевания напрямую зависят от степени проявления недуга, тяжести вирусного поражения. Обычного человека лечат с помощью химиопрепаратов этиотропного противовирусного действия, а также применяя Интерферон альфа, но при вынашивании ребенка такие средства запрещены.
тип В. Способы лечения такой формы заболевания напрямую зависят от степени проявления недуга, тяжести вирусного поражения. Обычного человека лечат с помощью химиопрепаратов этиотропного противовирусного действия, а также применяя Интерферон альфа, но при вынашивании ребенка такие средства запрещены.Методики в этом случаи основаны на патогенетической терапии, что помогает уменьшить влияние интоксикации на организм беременной, убрать синдромы геморрагического характера и отечно-асцитического;
- тип С. Относится к самым опасным, но терапии при беременности не требует. В некоторых случаях, когда появляется холестаз, медики прибегают к помощи медикаментов, зачастую это уколы урсодезоксихолевой кислоты.
Профилактика
Каждая будущая мать должна оградить себя от любых патологий, соблюдая профилактические мероприятия. Что касается парентеральных гепатитов, то здесь нужно быть осторожной при контакте с жидкостями человека. Женщине лучше отказаться от походов в тату-салоны, кабинеты маникюра и быть внимательной при смене половых партнеров.
Гепатит А и Е передаются фекально-оральным путем, поэтому надо тщательно мыть все продукты питания, которые возможно. Мытье рук тоже должно войти в привычку. Нередко заражение происходит через грязную питьевую воду, из чего следует, что воду нужно употреблять только кипяченую. По всем вопросам профилактики будущую роженицу обязан проконсультировать ее лечащий врач. Нельзя игнорировать эти правила, иначе как самой беременной, так и ее малышу может угрожать серьезная опасность.
Прогноз при гепатите у будущей матери может быть любым, это зависит от многих факторов и характера течения заболевания. Обычно врачам удается купировать проявления и активность болезни, когда женщина благополучно рожает ребенка. Однако в некоторых случаях недуг приводит к смерти плода в утробе или малыша первых дней жизни, летальный исход матери тоже вероятен.
Итак, гепатит при беременности не является приговором, но медики должны наблюдать больную весь период вынашивания и реагировать вовремя на любые отклонения в ее здоровье. Только действия врачей способны помочь таким больным.

Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология